Le eruzioni cutanee, comunemente note come rash cutanei, rappresentano un’alterazione della pelle che può manifestarsi in svariate forme: dall’arrossamento diffuso e l’infiammazione, alla comparsa di protuberanze, fino a secchezza, prurito o dolore. Queste manifestazioni cutanee sono un fenomeno dermatologico di ampia diffusione; la maggior parte degli individui sviluppa almeno un episodio di eruzione cutanea nel corso della vita, rendendo la comprensione delle loro cause e dei relativi trattamenti di fondamentale importanza. Un rash cutaneo non è una patologia a sé stante, ma un sintomo che può indicare una vasta gamma di condizioni sottostanti, che spaziano da lievi irritazioni a manifestazioni di patologie sistemiche più serie.
Sintomatologia delle Eruzioni Cutanee
La presentazione clinica di un'eruzione cutanea è estremamente variabile e dipende da numerosi fattori, tra cui la causa scatenante, la sensibilità individuale e la localizzazione corporea. Tuttavia, alcuni sintomi sono più frequentemente associati a queste manifestazioni cutanee.
- Prurito: È uno dei sintomi più comuni e può variare da una lieve sensazione di fastidio a un prurito intenso e debilitante, spesso esacerbato durante la notte o in condizioni di calore. Il grattamento compulsivo può aggravare l'irritazione e predisporre a infezioni secondarie.
- Rossore o Arrossamento Cutaneo (Eritema): La pelle appare più calda al tatto e assume una colorazione che può variare dal rosa pallido al rosso vivo. Indica spesso un processo infiammatorio sottostante e può essere accompagnato da sensazioni di bruciore.
- Pelle Secca o Desquamazione: Alcune eruzioni cutanee provocano una marcata secchezza, che porta alla formazione di squame, ovvero alla perdita di cellule cutanee superficiali. La pelle può apparire screpolata e ruvida.
- Bollicine o Vescicole: Piccole lesioni contenenti liquido, che possono essere singole o raggruppate. La rottura di queste lesioni lascia la pelle esposta e sensibile.
- Papule: Piccole protuberanze solide sulla pelle, che possono variare per dimensione e colore, spesso tendenti al rosso o al rosa.
- Pustole: Simili alle papule, ma contenenti pus, sono tipiche delle infezioni batteriche.
- Gonfiore (Edema): Un accumulo di liquidi nei tessuti che rende la pelle tesa e dolente al tatto, frequente nelle reazioni allergiche.
- Bruciore: Una sensazione di calore intenso, particolarmente fastidiosa, che si verifica quando la pelle è danneggiata o infiammata.
- Lesioni a Crosta: Formatesi a seguito di graffi o rottura di vescicole, indicano una fase di guarigione ma possono causare disagio.
- Ispessimento della Pelle (Lichenificazione): Nelle condizioni croniche, il grattamento persistente può portare a un ispessimento e indurimento della cute.
- Sensibilità e Dolore: Alcune eruzioni cutanee rendono la pelle estremamente sensibile al tatto o causano un vero e proprio dolore, soprattutto se coinvolgono le terminazioni nervose.
- Cambiamento di Colore: Le eruzioni cutanee possono lasciare aree di pelle più chiare o più scure rispetto alla pigmentazione normale.
- Sensazione di Calore: Un aumento della temperatura locale della pelle interessata.
Cause delle Eruzioni Cutanee
Le cause delle eruzioni cutanee sono molteplici e complesse, potendo derivare da fattori interni all'organismo o da stimoli esterni. La diagnosi accurata è fondamentale per un trattamento efficace.
Reazioni Allergiche e Ipersensibilità
Le allergie rappresentano una delle cause più comuni di eruzioni cutanee. Il sistema immunitario reagisce in modo sproporzionato a sostanze normalmente innocue, scatenando una risposta infiammatoria cutanea.
- Dermatite da Contatto: Causata dal contatto diretto della pelle con sostanze irritanti (come detergenti, solventi, metalli) o allergeni (come nichel, lattice, profumi, cosmetici). Si manifesta con arrossamento, prurito, gonfiore e talvolta vescicole nelle aree interessate.
- Orticaria: Caratterizzata dalla comparsa improvvisa di pomfi pruriginosi, sollevati e arrossati, spesso a margini netti. Può essere scatenata da alimenti (crostacei, nocciole), farmaci, punture di insetti, stress, variazioni di temperatura o infezioni.
- Reazioni Farmacologiche: Molti farmaci, tra cui antibiotici, antinfiammatori non steroidei (FANS), anticonvulsivanti e antiretrovirali, possono indurre eruzioni cutanee come effetto collaterale. Queste reazioni possono variare da lievi eruzioni maculopapulari a sindromi gravi come la sindrome di Stevens-Johnson.
Infezioni
Microrganismi patogeni come batteri, virus e funghi sono frequenti responsabili di eruzioni cutanee.
- Infezioni Batteriche: Impetigine, follicolite e cellulite sono causate da batteri come Staphylococcus aureus e Streptococcus pyogenes e possono manifestarsi con pustole, bolle e arrossamenti. Le infezioni sistemiche disseminate, come la meningite meningococcica, possono presentare un rash petecchiale o purpurico.
- Infezioni Virali: Varicella, morbillo, rosolia, herpes zoster (fuoco di Sant’Antonio) ed herpes simplex sono tra le più note. Le eruzioni virali si presentano spesso con macchie rosse, bolle o vescicole, frequentemente associate a febbre e malessere generale.
- Infezioni Fungine (Micosi): Tigna, candidosi e piede d'atleta sono causate da funghi e prediligono le zone umide del corpo, provocando arrossamento, prurito e desquamazione. Le micosi sono contagiose e presentano spesso margini ben definiti.
Condizioni Dermatologiche Croniche
Diverse patologie cutanee croniche si manifestano con eruzioni cutanee persistenti.
- Eczema (Dermatite Atopica): Una delle forme più diffuse di infiammazione cutanea, caratterizzata da arrossamento, desquamazione e prurito intenso. Può manifestarsi in individui di ogni età, colpendo prevalentemente mani, gomiti, parte posteriore delle ginocchia negli adulti, e viso, collo e cuoio capelluto nei bambini.
- Psoriasi: Una patologia autoimmune che porta alla formazione di chiazze spesse, rosse e squamose, prevalentemente su ginocchia, schiena, gomiti, genitali e cuoio capelluto. È una condizione di natura permanente e può avere una trasmissione ereditaria.
- Granuloma Anulare: Caratterizzato da eruzioni cutanee circolari composte da papule rossastre, più comuni in bambini e giovani adulti, con lieve prurito.
- Lichen Planus: Causa la formazione di papule lucide e piatte, rosso-violacee e angolari, che possono comparire su polsi, caviglie, gambe, schiena, collo, mucose orali, genitali, cuoio capelluto e unghie.
- Pitiriasi Rosea: Inizia con una grande macchia rosa e squamosa (placca madre) sul torace o sulla schiena, seguita dalla comparsa rapida di ulteriori chiazze pruriginose e arrossate, tipicamente su schiena, collo, torace, addome, braccia e gambe.
Disturbi Autoimmunitari e Malattie Sistemiche
Il sistema immunitario può attaccare erroneamente i tessuti del corpo, inclusa la pelle, causando eruzioni cutanee.
- Lupus Eritematoso Sistemico: Una malattia autoimmune che può manifestarsi con un rash eritematoso a farfalla sul viso, oltre ad altre lesioni cutanee.
- Artrite Reumatoide: Sebbene sia primariamente una malattia articolare, può associarsi a manifestazioni cutanee.
- Malattie Infiammatorie Intestinali: In alcuni casi, patologie come il morbo di Crohn o la colite ulcerosa possono presentare manifestazioni cutanee associate.
Fattori Ambientali e Stile di Vita
- Esposizione Solare: L'eccessiva esposizione ai raggi UV può causare eritema solare, scottature, e reazioni fototossiche o fotoallergiche.
- Stress: Lo stress psicologico o fisico può scatenare o peggiorare condizioni come l'orticaria cronica e l'eczema.
- Cambiamenti Ormonali: Gravidanza, menopausa o disturbi tiroidei e ovarici possono influenzare la sensibilità della pelle e contribuire all'insorgenza di eruzioni.
- Deficit Nutrizionali: Carenze vitaminiche, come quella di niacina (vitamina B3), possono causare condizioni specifiche come la pellagra, caratterizzata da eruzioni cutanee.
Altre Cause
- Tumori e Paraneoplasie: Alcuni tumori, in particolare linfomi e leucemie, possono manifestarsi con eruzioni cutanee come segnale paraneoplastico.
- Malattie Metaboliche: Diabete mellito e insufficienza renale cronica possono essere associati a specifiche alterazioni cutanee e prurito.
- Condizioni Ereditarie: Alcune malattie genetiche, come la neurofibromatosi o l'ittiosi, presentano anomalie cutanee visibili fin dalla nascita.
Diagnosi Differenziale
La diagnosi di un'eruzione cutanea richiede un approccio sistematico e approfondito, poiché la stessa manifestazione può essere indice di patologie molto diverse.
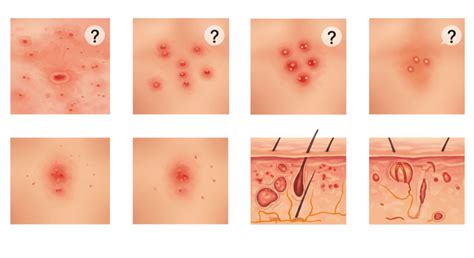
Il processo diagnostico inizia con un'accurata anamnesi del paziente. Il medico raccoglierà informazioni dettagliate su:
- Storia clinica: Malattie pregresse o in corso, allergie note, farmaci assunti (anche da banco o integratori), abitudini di vita e stile alimentare.
- Caratteristiche dell'eruzione: Esordio (improvviso o graduale), evoluzione (rapida o lenta), localizzazione, distribuzione (localizzata o generalizzata), sintomi associati (prurito, dolore, febbre).
- Fattori scatenanti: Possibile esposizione a nuovi prodotti, sostanze chimiche, piante, alimenti, punture di insetti, viaggi recenti, stress.
- Familiarità: Storia di patologie cutanee o allergie in famiglia.
Seguono l'esame obiettivo e la valutazione morfologica dell'eruzione, durante la quale il dermatologo descriverà le lesioni in base a forma, colore, consistenza, distribuzione e pattern.
A seconda del sospetto diagnostico, possono essere richiesti ulteriori accertamenti:
- Test Allergologici:
- Prick test: Per identificare allergie a inalanti, alimenti, farmaci o veleno di insetti.
- Patch test: Utili per diagnosticare dermatiti da contatto allergiche, applicando sulla pelle piccole quantità di sostanze sospette.
- Esami del Sangue: Ricerca di anticorpi specifici (IgE) o dosaggio degli eosinofili per valutare una risposta allergica o infiammatoria.
- Esami Microbiologici:
- Tampone cutaneo o raspato cutaneo: Per la ricerca di batteri, funghi o virus.
- Coltura batterica o fungina: Per identificare specifici microrganismi e valutarne la sensibilità agli antibiotici o antimicotici.
- Biopsia Cutanea: Prelievo di un piccolo campione di pelle da analizzare al microscopio per determinare la natura dell'infiammazione o escludere altre patologie.
- Esami del Sangue Generali: Emocromo, indici infiammatori (VES, PCR), autoanticorpi (ANA, anti-dsDNA) possono essere richiesti per valutare infezioni sistemiche o malattie autoimmuni.
- Dermoscopia: Utilizzo di un dermatoscopio per esaminare le lesioni cutanee in dettaglio, utile per distinguere tra lesioni benigne e maligne o per identificare pattern specifici.
Tipologie di Eruzioni Cutanee e Loro Caratteristiche
Le eruzioni cutanee possono presentarsi in diverse forme, ognuna con caratteristiche distintive che orientano la diagnosi.
- Macule e Patch: Lesioni piane, non palpabili, che differiscono dal colore della pelle circostante. Le macule sono di piccole dimensioni (<1 cm), i patch sono più grandi (>1 cm). Possono essere causate da alterazioni della pigmentazione o da piccoli sanguinamenti sottocutanei (petecchie, porpora).
- Papule e Placca: Lesioni solide e palpabili. Le papule sono piccole (<1 cm) e rialzate. Le placche sono lesioni più ampie (>1 cm) e spesso formate dalla confluenza di papule. Possono essere infiammatorie, infettive o neoplastiche.
- Vescicole e Bolle: Cavità contenenti liquido sieroso. Le vescicole sono piccole (<0.5 cm), le bolle sono più grandi (>0.5 cm). Sono tipiche di infezioni virali (varicella, herpes), ustioni, reazioni allergiche gravi o malattie autoimmuni bollose.
- Pustole: Lesioni contenenti pus, simili a vescicole ma con contenuto torbido. Sono spesso segno di infezione batterica (acne, follicolite).
- Pomfi: Papule o placche pruriginose, solitamente di colore roseo, che compaiono e scompaiono rapidamente, tipiche dell'orticaria.
- Squame: Strati di epidermide cheratinizzata che si sfaldano, comuni in condizioni come psoriasi, eczema e micosi.
- Croste: Essudato essiccato che ricopre lesioni cutanee, segno di una lesione superficiale o di un'infezione.
- Erosioni e Ulcere: Perdite di sostanza cutanea. Le erosioni interessano solo l'epidermide, le ulcere penetrano nel derma. Possono derivare da traumi, infezioni o disturbi vascolari.
- Lesioni Nummulari: Lesioni di forma circolare o a moneta, osservate in condizioni come l'eczema discoide o la tigna.
- Lesioni "a Occhio di Bue" (Coccarda): Lesioni circolari con un anello centrale e un alone più pallido, tipiche dell'eritema migrante nella malattia di Lyme.
Quando Consultare un Medico
Sebbene molte eruzioni cutanee siano benigne e si risolvano spontaneamente, è fondamentale riconoscere i segnali di allarme che richiedono un'immediata valutazione medica.
È imperativo consultare tempestivamente un professionista sanitario nei seguenti casi:
- Eruzione cutanea che non mostra segni di miglioramento dopo una settimana o che presenta un apparente aggravamento.
- Sintomi di sovrainfezione: Aumento del rossore, gonfiore, calore locale, secrezione purulenta, febbre.
- Eruzioni estese a gran parte del corpo: Possono indicare reazioni allergiche sistemiche o processi infettivi diffusi.
- Insorgenza improvvisa di eruzioni che tendono a diffondersi velocemente: possibile segnale di reazioni avverse a farmaci o sostanze esterne.
- Eruzioni associate a difficoltà respiratorie, respiro sibilante, o tumefazione di bocca e faringe: Sintomi classici di una reazione allergica severa (anafilassi), un'emergenza medica potenzialmente fatale.
- Presenza di vescicole che evolvono in lesioni aperte: Potenziale indicatore di reazioni allergiche gravi o altre condizioni mediche serie, specialmente se localizzate in aree sensibili.
- Eruzioni accompagnate da febbre alta: Suggerisce una causa infettiva o una grave reazione infiammatoria/allergica.
- Eruzioni cutanee dolorose: A differenza del prurito, il dolore può indicare un'infezione potenzialmente grave (es. herpes zoster) o altre condizioni che richiedono indagine immediata.
- Eruzioni cutanee con vesciche: Richiedono sempre una valutazione medica per escludere condizioni serie come reazioni avverse a farmaci (es. sindrome di Stevens-Johnson) o infezioni virali.
- Eruzione cutanea a rapida diffusione: Non va mai ignorata, poiché può indicare infezioni batteriche aggressive (cellulite infettiva) o reazioni a farmaci.
- Eruzione cutanea associata a gonfiore severo (soprattutto di lingua, viso, gola) o lividi: Il gonfiore severo può indicare anafilassi; i lividi possono essere segno di vasculite.
- Eruzione cutanea circolare "a occhio di bue": Caratteristica della malattia di Lyme, che richiede trattamento antibiotico.
- Pazienti fragili o immunocompromessi: Qualsiasi eruzione cutanea in questi soggetti merita un intervento medico tempestivo.
Trattamenti delle Eruzioni Cutanee
Il trattamento delle eruzioni cutanee è strettamente dipendente dalla causa sottostante e viene personalizzato dal medico specialista in dermatologia. L'obiettivo primario è alleviare i sintomi, trattare la causa specifica e prevenire complicanze.
Terapie Farmacologiche
- Antistaminici: Orali o topici, sono efficaci nel ridurre il prurito e il gonfiore associati a reazioni allergiche e orticaria.
- Corticosteroidi Topici: Creme, unguenti o lozioni a base di corticosteroidi sono ampiamente utilizzati per ridurre l'infiammazione, il prurito e il rossore in condizioni come eczema e dermatite da contatto. La potenza del corticosteroide viene scelta in base alla gravità e alla localizzazione dell'eruzione.
- Corticosteroidi Sistemici: In casi di eruzioni estese, severe o con marcata infiammazione, possono essere prescritti corticosteroidi per via orale o intramuscolare per un breve periodo.
- Immunomodulatori Topici o Sistemici: Farmaci come i tacrolimus o i pimecrolimus topici, o farmaci immunosoppressori sistemici (es. metotrexato, ciclosporina), possono essere indicati per patologie infiammatorie croniche e autoimmuni come la psoriasi o l'eczema grave.
- Antibiotici: Prescritti per trattare infezioni cutanee batteriche (es. impetigine, cellulite). La scelta dell'antibiotico dipende dal tipo di batterio e dalla sua sensibilità.
- Antivirali: Farmaci come aciclovir, valaciclovir o fanciclovir sono efficaci nel trattamento delle infezioni virali da herpes simplex e herpes zoster.
- Antimicotici: Creme, lozioni o farmaci orali sono utilizzati per trattare le infezioni fungine (micosi).
Rimedi Domestici e Cure di Supporto
- Detergenti Delicati: Utilizzare acqua tiepida e detergenti oleosi o a pH neutro, non aggressivi, per la pulizia delle aree interessate. Asciugare tamponando delicatamente.
- Lozioni e Creme Idratanti/Emollienti: Prodotti a base di urea, ceramidi, glicerina o acido ialuronico aiutano a ripristinare la barriera cutanea, alleviare la secchezza e ridurre il prurito.
- Impacchi Freddi: Applicare impacchi freddi o panni umidi può fornire sollievo temporaneo dal prurito e dal bruciore.
- Bagni d'Avena: I bagni con aggiunta di avena colloidale possono lenire la pelle irritata e pruriginosa.
- Lozione alla Calamina: Può offrire un effetto lenitivo e rinfrescante, utile per alleviare il prurito.
- Evitare i Fattori Scatenanti: L'identificazione e l'eliminazione di allergeni o irritanti noti sono cruciali per prevenire recidive di dermatiti da contatto e orticaria.
- Non Grattarsi: Sebbene difficile, è fondamentale evitare di grattare le aree interessate per prevenire peggioramenti, infezioni secondarie e lichenificazione.
Terapie Fisiche
- Fototerapia: L'esposizione controllata a raggi ultravioletti (UVB o PUVA) può essere utilizzata per trattare alcune condizioni croniche come la psoriasi e la dermatite atopica.
Complicanze delle Eruzioni Cutanee
Un'eruzione cutanea trascurata o mal gestita può portare a diverse complicanze:
- Infezioni Secondarie: Il grattamento o la rottura delle lesioni cutanee aprono la porta a infezioni batteriche o fungine.
- Cicatrici Permanenti: Alcune eruzioni cutanee, soprattutto se associate a infezioni profonde o traumi cutanei, possono lasciare cicatrici.
- Dermatite Cronica: La persistenza di un'infiammazione cutanea può portare a cambiamenti cronici della pelle come ispessimento (lichenificazione) e fissurazione.
- Pigmentazione Irregolare: Dopo la guarigione, alcune eruzioni possono lasciare aree di ipopigmentazione (pelle più chiara) o iperpigmentazione (pelle più scura).
- Danno Psicologico e Sociale: Le eruzioni cutanee visibili possono avere un impatto significativo sull'autostima, sul benessere psicologico e sulle interazioni sociali del paziente.
- Complicazioni Respiratorie: Nelle reazioni allergiche severe (anafilassi), l'edema delle vie aeree può causare difficoltà respiratorie potenzialmente fatali.
- Esacerbazione di Malattie Autoimmuni: In alcuni casi, le eruzioni cutanee possono essere associate a un peggioramento di condizioni autoimmuni sottostanti.
- Disidratazione: Le eruzioni cutanee che causano intensa desquamazione o essudazione possono contribuire alla perdita di liquidi corporei.
La gestione delle eruzioni cutanee richiede un approccio multidisciplinare che combini la competenza dermatologica con la comprensione delle cause sottostanti e l'applicazione di terapie mirate. Una diagnosi precoce e un trattamento adeguato sono essenziali per prevenire complicanze e migliorare la qualità della vita del paziente.
I consigli di Martha Health Care - Rash Cutaneo da farmaco
tags: #sfoghi #cutanei #diagnosi #differenziale