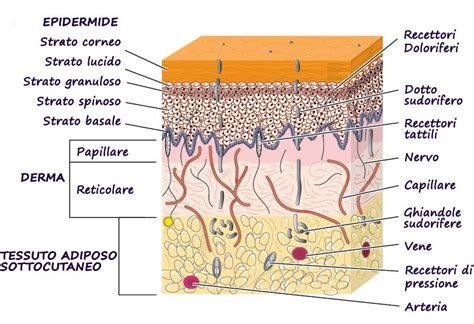
Il melanoma cutaneo, un tempo considerato uno dei tumori più temuti, sta oggi mostrando un volto più gestibile grazie ai significativi progressi nella diagnosi precoce e nelle terapie innovative. Originato dalla trasformazione maligna dei melanociti, cellule chiave nella produzione di melanina e nella protezione della pelle dai raggi ultravioletti (UV), il melanoma rappresenta una sfida oncologica che ha visto una notevole evoluzione nei suoi approcci terapeutici. La pelle, l'organo più esteso del corpo umano, è composta da tre strati principali: epidermide, derma e tessuto adiposo sottocutaneo. I melanociti, situati nello strato superiore dell'epidermide insieme ai cheratinociti, producono due tipi di melanina: eumelanina e feomelanina. L'esposizione alla radiazione UV, sia solare che artificiale, può danneggiare il DNA delle cellule cutanee, inducendo mutazioni genetiche che, nel lungo termine, possono portare alla formazione di un tumore.
La Chirurgia come Fondamento del Trattamento
L'intervento chirurgico rimane la pietra angolare del trattamento del melanoma, specialmente nelle fasi iniziali della malattia. L'obiettivo primario è la rimozione completa del tumore, includendo un margine di tessuto sano circostante per assicurare l'eliminazione di ogni cellula neoplastica residua. Questa procedura è fondamentale per i pazienti diagnosticati con melanoma localizzato e viene frequentemente impiegata anche nel trattamento del melanoma regionale. Nei casi di melanoma metastatico, la resezione chirurgica può essere considerata un'opzione terapeutica valida, sebbene limitata. La verifica istologica post-chirurgica è un passaggio cruciale per determinare la necessità di ulteriori trattamenti e valutare l'estensione della malattia, inclusa la possibile diffusione ai linfonodi circostanti, che possono anch'essi essere rimossi chirurgicamente.
La Radioterapia: Un Ruolo Complementare e Palliativo
La radioterapia utilizza raggi X ad alta energia o altre particelle per distruggere le cellule tumorali o inibirne la crescita. La forma più comune è la radioterapia a fasci esterni, che impiega radiazioni emesse da un apparecchio esterno al corpo, orientabile e modulabile per ridurre gli effetti collaterali. Questo approccio terapeutico conserva un ruolo cruciale nel trattamento delle metastasi, con particolare attenzione alle localizzazioni ossee o cerebrali. Può essere impiegata come trattamento complementare, ossia dopo un intervento chirurgico per prevenire la ricomparsa del tumore (radioterapia adiuvante), oppure come trattamento palliativo, volto ad alleviare sintomi come dolore osseo o mal di testa causati dalla diffusione del cancro.
Immunoterapia: Sfruttare il Potere del Sistema Immunitario
L'immunoterapia rappresenta un approccio terapeutico innovativo che sfrutta le capacità innate del sistema immunitario umano per combattere il cancro, potenziandone la capacità di riconoscere ed eliminare le cellule tumorali. Negli ultimi anni, sono stati compiuti progressi notevoli nel trattamento del melanoma, in particolare nelle fasi II, III e IV, grazie all'impiego di interventi immunoterapici. Questo approccio ha dimostrato un'efficacia significativa nella gestione del melanoma, stimolando il sistema immunitario ad attaccare le cellule cancerose. Tuttavia, è importante riconoscere che l'immunoterapia non è priva di possibili effetti collaterali, che possono variare a seconda del tipo specifico di agente immunoterapico impiegato. Le cellule tumorali, infatti, possono cercare di eludere il sistema immunitario mascherandosi da cellule sane o bloccando le cellule immunitarie dirette contro di loro; l'immunoterapia interviene proprio su questi meccanismi di evasione.
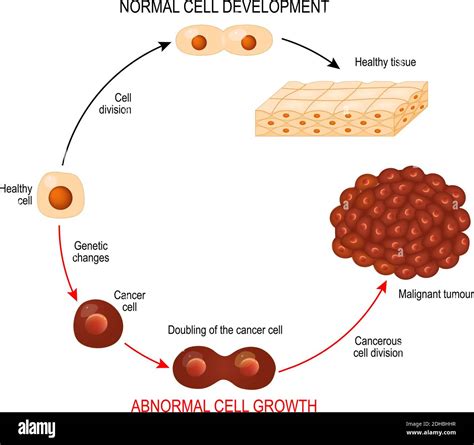
Terapia Mirata: Intervenire sui "Punti Deboli" del Tumore
La terapia mirata è un approccio terapeutico innovativo che interviene selettivamente sui geni specifici del cancro, sulle proteine o sull'ambiente tissutale che contribuiscono alla crescita e alla sopravvivenza del tumore. Questo tipo di trattamento inibisce la proliferazione e la diffusione delle cellule cancerogene, riducendo al contempo i danni alle cellule sane. La ricerca ha identificato diversi percorsi e geni chiave coinvolti nella crescita e diffusione del melanoma.
- Inibitori di BRAF: La scoperta che circa il 50% dei melanomi presenta una mutazione o attivazione del gene BRAF ha fornito un'importante direzione nella terapia mirata per il melanoma. Questi farmaci, assunti oralmente sotto forma di pillole, sono specificamente utilizzati quando i tumori del melanoma presentano una mutazione V600E o V600K nel gene BRAF. È fondamentale sottolineare che questi farmaci non dovrebbero essere utilizzati da pazienti senza la mutazione, in quanto possono essere dannosi.
- Inibitori di MEK: Questi farmaci sono approvati come terapia mirata per il melanoma inoperabile o metastatico con una mutazione BRAF V600E o V600K. Anch'essi assunti sotto forma di pillola, mirano specificamente alla proteina MEK, coinvolta nella crescita e sopravvivenza del cancro.
- Combinazione di inibitori di BRAF e MEK: Studi clinici hanno dimostrato che vi sono risultati migliori e minori effetti collaterali quando un inibitore di BRAF e uno di MEK vengono combinati rispetto alla somministrazione di un solo inibitore.
- Trattamento a base di farmaci agnostici: Si tratta di terapie mirate che non sono specifiche per un tipo di cancro, ma si concentrano su una specifica alterazione genetica chiamata fusione NTRK. Questo tipo di alterazione genetica si trova in una gamma di tumori, inclusi, sebbene molto raramente, nel melanoma.
Queste terapie mirate intervengono in modo specifico sul metabolismo delle cellule tumorali, bloccando i segnali di proliferazione e crescita. La presenza di alterazioni nei geni BRAF e NRAS, ad esempio, è spesso responsabile dell'attivazione della via di trasduzione del segnale delle MAP-chinasi, su cui agiscono questi farmaci.
La Chemioterapia: Un Ruolo in Evoluzione
La chemioterapia, un regime terapeutico che prevede la somministrazione di farmaci (citostatici) per danneggiare o inibire la crescita delle cellule tumorali, viene solitamente somministrata come infusione. Sebbene possa danneggiare anche le cellule sane, causando effetti collaterali come perdita di capelli, costipazione o infiammazione delle mucose, il suo impiego nel melanoma è generalmente riservato ai casi in cui l'immunoterapia e la terapia mirata non siano efficaci. In passato, la combinazione di diversi farmaci chemioterapici ha dimostrato di ridurre il melanoma in una percentuale limitata di pazienti, ma non sono stati condotti studi clinici per testare se questi trattamenti prolunghino la sopravvivenza. Le nuove terapie hanno gradualmente ridotto l'uso della chemioterapia, proponendo trattamenti più personalizzati e con minori effetti collaterali.
La Cura del Melanoma: Un Approccio Multidisciplinare
La cura del melanoma è un processo complesso che coinvolge un team multidisciplinare di professionisti sanitari. Medici oncologi, dermatologi, assistenti medici, infermieri specializzati in oncologia, assistenti sociali, farmacisti, psicologi, dietisti e fisioterapisti collaborano per formulare un piano di trattamento di cura personalizzato per il paziente. Questo approccio integrato mira a ottimizzare l'efficacia delle terapie e a gestire al meglio gli effetti collaterali, migliorando la qualità della vita del paziente.
Melanoma: diagnosi precoce e garanzia di cure mirate e migliore prognosi
Speranze e Statistiche: Un Futuro di Guarigione
Le indicazioni terapeutiche per il melanoma dipendono da numerosi fattori, tra cui lo spessore del melanoma primario, la diffusione del cancro, lo stadio della malattia, la presenza di specifiche alterazioni genetiche, il tasso di crescita del melanoma ed eventuali altre condizioni mediche del paziente.
Negli ultimi vent'anni, si sono registrati progressi significativi nella sopravvivenza e nella probabilità di guarigione per il melanoma. Circa il 60% delle diagnosi di melanoma in Italia avviene in fase precoce, con uno spessore inferiore o uguale a 1 millimetro. In questi casi, la sopravvivenza a uno e cinque anni è prossima al 100%, con un rischio di morte per tumore pressoché nullo già dopo la fine delle terapie.
Particolarmente incoraggiante è l'aumento della probabilità di guarigione anche per i pazienti con melanomi diagnosticati in fase avanzata, con uno spessore superiore a 4 millimetri (circa il 10% dei casi). Dopo il 2013, grazie soprattutto all'immunoterapia e alle terapie a bersaglio molecolare, la sopravvivenza a lungo termine è migliorata notevolmente. Si stima che circa 250.000 persone vivano in Italia dopo una diagnosi di melanoma, con un aumento di circa il 3% annuo.
In specifiche regioni, come la Puglia, quasi nove donne su dieci con tumori alla mammella guariscono, e sei persone su dieci con un melanoma metastatico riescono a sopravvivere a lungo e spesso a guarire. Questo successo è attribuito all'adesione agli screening, a nuove terapie come farmaci biologici, immunoterapia e anticorpi coniugati, e a centri specializzati come le Breast Unit.
Prevenzione: La Prima Linea di Difesa
Nonostante i progressi terapeutici, la prevenzione rimane fondamentale per ridurre l'incidenza del melanoma. L'eccessiva esposizione al sole, specialmente nelle ore più calde (tra le 11:30 e le 16:00), e l'uso di lampade abbronzanti sono i principali fattori di rischio. È consigliato evitare l'esposizione nelle ore centrali della giornata, utilizzare creme protettive con un alto fattore di protezione solare (SPF 50) e sottoporsi a controlli dermatologici regolari, soprattutto in presenza di nei sospetti o che cambiano aspetto. Per le donne, l'adesione agli screening per la diagnosi precoce del tumore al seno è essenziale, con particolare attenzione alle fasce d'età in cui gli screening non sono ancora sistematicamente previsti.
È fondamentale dedicare tempo all'apprendimento di tutte le opzioni di trattamento disponibili e porre domande al proprio medico. Discutere gli obiettivi di ciascun trattamento e cosa aspettarsi durante il suo svolgimento è parte integrante di un processo decisionale condiviso, che pone il paziente al centro del proprio percorso di cura.