La vitiligine è una condizione cutanea cronica che si manifesta con la comparsa di macchie ipocromiche o acromiche, ovvero aree della pelle che hanno perso il loro colore naturale a causa della riduzione o della totale assenza di melanina. Questo disturbo, che colpisce circa l'1-2% della popolazione mondiale, non è contagioso e non compromette le funzioni degli organi interni, ma può avere un impatto significativo sulla qualità della vita dei pazienti, sia a livello psicologico che sociale. Nonostante la sua prevalenza, le cause esatte della vitiligine rimangono ancora oggetto di studio, ma le ricerche più recenti suggeriscono una complessa interazione di fattori genetici, autoimmuni, metabolici e ambientali.
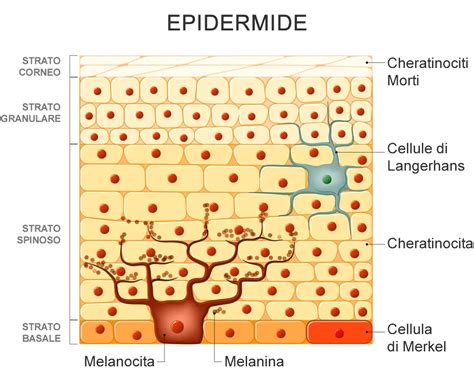
Comprendere la Vitiligine: Meccanismi e Patogenesi
Alla base della vitiligine si trova un malfunzionamento o una distruzione dei melanociti, le cellule specializzate nella produzione della melanina, il pigmento che conferisce alla pelle, ai capelli e agli occhi il loro colore. Questo processo porta alla formazione di chiazze bianche, la cui grandezza e distribuzione variano da individuo a individuo. La patogenesi della vitiligine è complessa e non ancora completamente chiarita. Tra le teorie più accreditate vi è quella di un'origine autoimmune, in cui il sistema immunitario del corpo, per un errore di riconoscimento, attacca e distrugge i propri melanociti. Questa reazione errata del sistema immunitario può essere innescata o esacerbata da una predisposizione genetica, rendendo alcune persone più suscettibili allo sviluppo della patologia.
Un'altra ipotesi riguarda l'origine metabolica della perdita di melanina, legata a disfunzioni delle ghiandole endocrine o a disturbi del metabolismo. In questo contesto, si ipotizza che un'anomala ed eccessiva presenza di perossido di idrogeno nelle cellule cutanee possa interferire negativamente con la normale pigmentazione. La ricerca scientifica continua a esplorare anche il ruolo dello stress ossidativo, una condizione in cui i radicali liberi, molecole instabili che possono danneggiare le cellule, prevalgono sulla capacità del corpo di neutralizzarli.
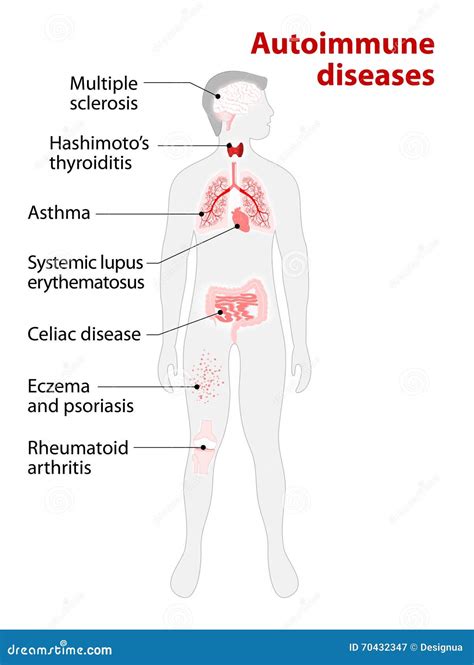
Fattori di Rischio e Comorbidità Associate
Sebbene le cause precise non siano ancora definite, diversi fattori sono noti per aumentare il rischio di sviluppare vitiligine. La familiarità con il disturbo rappresenta un importante fattore di rischio, indicando una componente genetica. Circa il 20-30% delle persone con vitiligine ha infatti un parente che soffre della stessa condizione. Fattori ambientali, come l'esposizione a determinate sostanze chimiche, traumi cutanei (ad esempio, scottature solari o tagli) e stress psicologico prolungato, possono agire come fattori scatenanti o esacerbanti in individui predisposti. Il fenomeno di Koebner, osservato anche in altre patologie cutanee come la psoriasi, descrive l'insorgenza di lesioni di vitiligine nelle zone sottoposte a un trauma.
La vitiligine è spesso associata ad altre patologie, molte delle quali di natura autoimmune. Tra le comorbidità più frequenti si annoverano il diabete di tipo 1, il morbo di Addison, le tiroiditi autoimmuni (come la tiroidite di Hashimoto), il morbo di Graves, il lupus eritematoso sistemico e l'alopecia areata. La presenza di queste condizioni concomitanti rafforza l'ipotesi di una base autoimmune condivisa.
L'esperto, stretto legame tra vitamina D e malattie autoimmuni ...
Manifestazioni Cliniche: Come Riconoscere la Vitiligine
Riconoscere la vitiligine è generalmente semplice grazie alle sue manifestazioni cutanee caratteristiche. La patologia si presenta con la comparsa di chiazze depigmentate, dai bordi lisci o frastagliati, che appaiono significativamente più bianche rispetto al resto della cute. In alcuni casi, la zona circostante la macchia di vitiligine può apparire leggermente iperpigmentata, ovvero più scura rispetto alla pelle circostante. Oltre alla pelle, la vitiligine può interessare anche i peli, i capelli (leucotrichia) e, in rari casi, le mucose come bocca e naso, conferendo loro un colore bianco.
Le aree del corpo più comunemente colpite includono il volto, le dita, il dorso delle mani, le superfici flessorie dei polsi, gli avambracci, i gomiti, le ginocchia, le creste tibiali, la superficie dorsale delle caviglie, le ascelle, l'ombelico, i capezzoli, la regione inguinale e la zona ano-genitale. Sebbene la vitiligine non provochi di per sé sintomi dolorosi, le zone depigmentate sono più sensibili ai raggi solari, aumentando il rischio di eritemi solari e scottature a causa della mancanza della protezione naturale offerta dalla melanina.
Classificazione della Vitiligine: Forme e Distribuzione
La vitiligine viene classificata principalmente in base alla distribuzione delle chiazze depigmentate. La forma più comune è la vitiligine non-segmentale (o bilaterale), che interessa circa il 90% dei pazienti. Questa forma si caratterizza per la presenza di macchie simmetriche su entrambi i lati del corpo. Ad esempio, se una chiazza compare sulla mano destra, è probabile che una simile si manifesti anche sulla mano sinistra, così come su altre parti simmetriche del corpo come ginocchia e gomiti.
La vitiligine segmentale, invece, è meno frequente (circa il 5-16% dei casi) e si manifesta su una singola parte del corpo, con una disposizione asimmetrica che sembra seguire un percorso nervoso. Questa forma ha un esordio più precoce, manifestandosi spesso in età pediatrica, e le macchie tendono a progredire in un periodo di circa due anni per poi stabilizzarsi. Esistono anche forme miste, che iniziano come vitiligine segmentale per poi estendersi in forma bilaterale. La vitiligine perinevica, infine, è caratterizzata da una macchia bianca che circonda un neo.
Diagnosi: Approccio Clinico e Strumenti Diagnostici
La diagnosi di vitiligine viene posta principalmente attraverso l'esame obiettivo, condotto da uno specialista dermatologo. La visita clinica prevede l'osservazione diretta delle chiazze depigmentate, la valutazione della loro forma, dimensione e distribuzione, nonché la raccolta di informazioni sulla storia clinica del paziente, inclusa la presenza di familiarità per la vitiligine o altre patologie autoimmuni. Per accentuare la visibilità delle aree depigmentate e distinguere la vitiligine da altre condizioni cutanee che possono causare ipopigmentazione (come la pitiriasi versicolor, cicatrici pregresse o la pitiriasi alba), il dermatologo può utilizzare la luce blu della lampada di Wood. In casi dubbi, quando la visita specialistica non permette una diagnosi chiara, può essere necessaria una biopsia cutanea. Possono inoltre essere prescritti esami del sangue per ricercare eventuali patologie associate, come la disfunzione tiroidea autoimmune.
Strategie Terapeutiche: Dalle Terapie Convenzionali alle Nuove Frontiere
Attualmente, non esistono terapie in grado di eliminare definitivamente la vitiligine, ma diverse strategie mirano a controllare il disturbo, stimolare la ripigmentazione delle aree colpite e migliorare l'aspetto della pelle. Il trattamento viene personalizzato in base al tipo di vitiligine, all'estensione delle lesioni e alla risposta individuale.
Terapie Farmacologiche Topiche
Per le forme lievi di vitiligine, il trattamento di prima linea prevede l'uso di corticosteroidi topici, inibitori topici della calcineurina (come tacrolimus e pimecrolimus) e analoghi della vitamina D (come il calcipotriolo). Questi farmaci agiscono modulando la risposta immunitaria e promuovendo la ripigmentazione. L'uso di corticosteroidi, in particolare, deve essere attentamente monitorato dal medico a causa dei potenziali effetti collaterali, soprattutto nelle zone cutanee più sensibili come il viso e i genitali.
Fototerapia
La fototerapia, in particolare la fototerapia UVB a banda stretta, rappresenta una delle terapie più efficaci per stimolare la produzione di melanina nei melanociti residui. Questa terapia riproduce artificialmente la luce solare in modo controllato e mirato. Un'altra opzione è la terapia PUVA (Psoraleni + UVA), che combina l'applicazione di sostanze fotosensibilizzanti (psoraleni) con l'esposizione a raggi UVA. Sebbene efficace, la PUVA presenta un rischio maggiore di effetti collaterali, come scottature e potenziali rischi a lungo termine.
Trattamenti Sistemici e Chirurgici
Per le forme più estese o aggressive di vitiligine, possono essere prescritti trattamenti sistemici, come immunosoppressori, che aiutano a modulare la risposta immunitaria generale dell'organismo. In casi selezionati e resistenti, si può ricorrere a terapie chirurgiche, come l'autotrapianto di melanociti o innesti cutanei, tecniche complesse che richiedono centri altamente specializzati.
Nuove Frontiere Terapeutiche: Inibitori JAK e Ruxolitinib
La ricerca scientifica sta aprendo nuove prospettive nel trattamento della vitiligine. Tra le novità più promettenti vi sono gli inibitori delle Janus chinasi (JAK), come il ruxolitinib topico. Il ruxolitinib in crema ha ricevuto l'approvazione per il trattamento della vitiligine non segmentale in pazienti di età superiore ai 12 anni, con lesioni localizzate al volto e un coinvolgimento cutaneo inferiore al 10% della superficie corporea. Studi clinici hanno dimostrato una significativa ripigmentazione in una percentuale crescente di pazienti, con risultati particolarmente incoraggianti sul viso. La ricerca continua a concentrarsi su questi e altri trattamenti mirati a modulare la risposta immunitaria e a promuovere la rigenerazione dei melanociti.
Gestione della Vitiligine: Protezione Solare e Supporto Psicologico
Indipendentemente dalla terapia scelta, la protezione solare è un aspetto fondamentale nella gestione della vitiligine. Le aree depigmentate sono estremamente vulnerabili alle scottature solari, pertanto è indispensabile l'uso quotidiano di creme solari ad alto fattore di protezione e l'adozione di abbigliamento protettivo durante l'esposizione al sole.
L'impatto psicologico della vitiligine non va sottovalutato. Le macchie bianche, specialmente se localizzate in aree visibili, possono causare disagio emotivo, imbarazzo, ansia e influenzare negativamente l'autostima e l'immagine corporea. Il sostegno psicologico, attraverso la consulenza con professionisti della salute mentale o la partecipazione a gruppi di supporto, può essere di grande aiuto. Iniziative come campagne divulgative, testimonianze di personaggi famosi colpiti dalla vitiligine e movimenti come la "skin positivity" contribuiscono a sfatare miti, ridurre i pregiudizi e promuovere l'accettazione di sé.

Stile di Vita e Integrazione
Un stile di vita sano gioca un ruolo nel benessere generale e può influenzare l'andamento della vitiligine. Una dieta ricca di antiossidanti e povera di cibi che potrebbero favorire l'autoimmunità (come il glutine, in alcuni casi) può essere consigliata. L'integrazione con vitamine e minerali essenziali, come la vitamina D, il rame e la vitamina B12, è stata talvolta associata a un miglioramento della pigmentazione cutanea e alla lotta contro lo stress ossidativo. L'assunzione di integratori specifici contenenti rame, nicotinammide, L-Fenilalanina, L-Tirosina e altri nutrienti utili a favorire la pigmentazione e combattere lo stress ossidativo viene considerata in alcuni protocolli terapeutici.
In conclusione, la vitiligine è una condizione complessa che richiede un approccio multifattoriale, combinando terapie mediche, protezione solare, supporto psicologico e uno stile di vita sano. La continua ricerca scientifica promette sviluppi sempre più efficaci per migliorare la qualità della vita dei milioni di persone che convivono con questa patologia.
tags: #tan #luxe #su #macchie #vitiligine