La tigna, conosciuta anche come dermatofitosi, è un termine ombrello che racchiude una serie di infezioni fungine superficiali che colpiscono la pelle, i capelli e le unghie. Nonostante il nome possa evocare immagini di vermi, è fondamentale chiarire fin da subito che la tigna non ha alcuna correlazione con infestazioni parassitarie di questo tipo. È probabile che la denominazione "tigna" derivi dall'eruzione cutanea visibile sulla pelle, o dal latino "tinea", che significa "verme, tarlo", poiché in epoche medievali si credeva che la malattia fosse causata da insetti che infestavano tessuti e legno. La sua natura contagiosa e la sua tendenza a manifestarsi in diverse parti del corpo richiedono un'attenzione particolare, sia nella prevenzione che nel trattamento.
Cause e Trasmissione: Un Nemico Microscopico
L'infezione da tigna è causata da funghi dermatofiti, microrganismi specializzati nel vivere e proliferare sulla cheratina, la proteina che costituisce lo strato più superficiale della pelle, i capelli e le unghie. Questi funghi vengono definiti cheratinofili (amanti della cheratina) e cheratinolitici (capaci di degradarla per nutrirsene). Esistono tre grandi gruppi di funghi dermatofiti responsabili delle infezioni da tigna: Trichophyton, Microsporum ed Epidermophyton.
La trasmissione della tigna può avvenire in diversi modi:
- Contatto diretto: Il modo più comune di contagio è attraverso il contatto pelle-pelle con una persona infetta. Anche il contatto diretto con animali domestici infetti, come cani e gatti, è una causa frequente di trasmissione, poiché questi animali possono ospitare i funghi e diffonderli, talvolta senza manifestare sintomi evidenti o con la comparsa di aree tonde alopeciche.
- Contatto indiretto: L'infezione può diffondersi anche toccando oggetti contaminati su cui si trovano scaglie cutanee infette. Questi includono spazzole per capelli, pettini, indumenti (come cappelli, biancheria, calze o cavigliere), asciugamani, tovaglioli, lenzuola, cuscini, spazzole per capelli, attrezzi per la manicure e persino giochi condivisi.
- Contatto con il suolo: Sebbene meno comune, la trasmissione può avvenire anche attraverso il contatto con il suolo contaminato da spore fungine, soprattutto tramite funghi geofili.
Nel dialetto romanesco, il termine "tigna" viene attribuito anche a chi è particolarmente cocciuto, quasi a richiamare la resistenza delle varie micosi cutanee racchiuse sotto questa denominazione.
Le Diverse Manifestazioni della Tigna: Una Malattia Polimorfa
La tigna può manifestarsi in molte parti del corpo, e l'aspetto delle lesioni cambia a seconda della sede anatomica colpita, della specie fungina coinvolta e delle difese immunitarie del soggetto. La denominazione scientifica della tinea si completa con la specificazione della sede colpita.
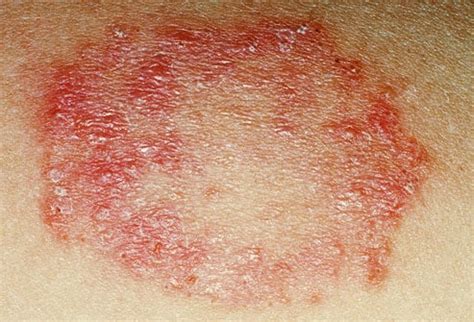
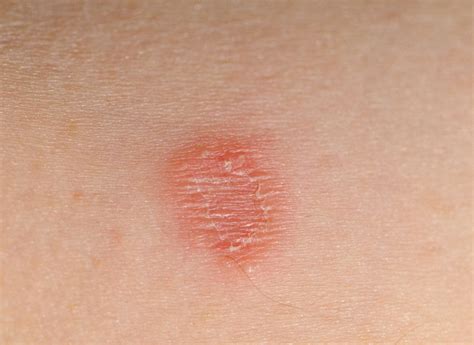
Tinea Corporis (Tigna del Corpo)
È la forma più comune, soprattutto nei bambini. Compare come una o più chiazze ad anello, di colore rosa o rosso, con bordi netti e un'evoluzione centrifuga, su braccia, tronco, spalle o collo. La cute al centro dell'anello tende a rimanere sana. Le lesioni possono fondersi, creando forme irregolari che ricordano una carta geografica. Negli adulti, la Tinea incognito può comparire a seguito di diagnosi errate e terapie inappropriate, soprattutto cortisoniche prolungate nel tempo, rendendo la clinica polimorfa e difficile da distinguere da altre malattie cutanee.
Tinea Capitis (Tigna del Cuoio Capelluto)
Questo tipo di tigna colpisce il cuoio capelluto, specialmente nei bambini. L'incubazione dura circa un paio di settimane. Il primo sintomo è la graduale perdita di capelli, a chiazze, che può essere accompagnata da prurito e bruciore dovuto alla reazione infiammatoria. Si manifesta tipicamente a chiazze tonde, di solito isolate, con diametro da uno a dieci centimetri, eritematose e con squame grigiastre, contorni netti e senza infiammazione (tinea capitis microsporica). Più rara è la tigna tricofitica, con chiazze non molto grandi, dai margini frastagliati, multiple, simili a quelle dell'alopecia, desquamate e cosparse di peli. In alcuni casi, i peli infettati appaiono troncati all'emergenza, creando una trama a "punti neri" o piccoli punti neri, spesso confusi con la forfora. Possono comparire anche pustole.
Dermatite Seborroica: i rimedi - I consigli dei dermatologi dell'Istituto Dermoclinico Vita Cutis
Tinea Pedis (Piede d'Atleta)
Nota anche come "piede d'atleta", questa è una delle micosi più frequenti, spesso diagnosticata in concomitanza con l'infezione delle unghie dei piedi. Rara nei bambini piccoli, è più frequente nei ragazzi sportivi e negli adulti. L'infezione inizia tipicamente con prurito e desquamazione nello spazio fra il secondo e il terzo dito e fra il terzo e il quarto dito del piede, con la pelle che diventa rossa, screpolata e a volte pruriginosa o con bruciore. Possono comparire vesciche. L'infezione può colpire prima un piede e poi l'altro in maniera asimmetrica. La causa è l'azione di funghi come Trichophyton, Epidermophyton e Microsporum.
Tinea Cruris (Tigna Inguinale)
Conosciuta come infezione micotica dell'inguine, è un'infezione fungina superficiale e contagiosa della regione inguinale, che si manifesta più comunemente negli uomini e nei climi caldi e umidi. L'incidenza aumenta durante la pubertà. Le lesioni si presentano asimmetriche, mono- o bilaterali, iniziando dalla piega inguinale e propagandosi in maniera centrifuga alla coscia, al pube, alla regione periano-genitale e ai glutei. Causa un'eruzione rossa e pruriginosa con bordi ben definiti, che può generare irritazione e bruciore, con la pelle che si screpola sino a cadere. È spesso associata al piede d'atleta o a infezioni fungine delle unghie.
Tinea Manuum (Tigna delle Mani)
Questa infezione fungina delle mani è solitamente un tipo di dermatofitosi. Entrambe le mani possono essere colpite, e l'eruzione cutanea può manifestarsi in modo diverso su ciascuna mano. La desquamazione si manifesta sui palmi o sul dorso di una mano, con le pieghe palmari che diventano più evidenti e, se l'infezione è presente da tempo, possono assumere un aspetto biancastro. L'area può essere pruriginosa e apparire leggermente sollevata. Il Trichophyton rubrum è la causa più comune.
Tinea Unguium (Onicomicosi)
L'infezione fungina delle unghie è nota come tinea unguium o onicomicosi. Le unghie possono scolorirsi, ispessirsi e separarsi dal letto ungueale, diventando bianche o gialle. Possono essere colpite le unghie delle mani e dei piedi, ma quelle dei piedi ne sono più comunemente interessate. L'onicomicosi è causata da una varietà di funghi, tra cui i dermatofiti e i Fusarium. Coloro che soffrono di piede d'atleta, altre malattie delle unghie, malattie vascolari periferiche e scarsa funzione immunitaria sono a rischio. Circa il 10% della popolazione adulta è affetto da onicomicosi, in particolare gli anziani.
Tinea Faciei (Tigna del Viso)
Forma rara di tigna che coinvolge il viso, con clinica simile alla tinea corporis. Si manifesta con lesioni ad anello su guance o fronte. La diagnosi avviene spesso tardivamente a causa di errori diagnostici dovuti alla mancata esecuzione dell'esame micologico, potendo essere confusa con dermatite seborroica o dermatite allergica da contatto.
Tinea Barbae (Tigna della Barba)
Le infezioni fungine che riguardano la zona della barba degli uomini sono chiamate tinea barbae. È causata da un'infezione dermatofitica, tipicamente da Trichophyton mentagrophytes e Trichophyton verrucosum. In genere, l'infezione si presenta come un'infiammazione follicolare o una lesione granulomatosa della pelle, una delle cause della follicolite. Si caratterizza per la comparsa di croste purulenti che determinano la caduta dei peli. È una patologia tipica di alcune categorie di lavoratori come agricoltori, allevatori di bestiame e veterinari.
Diagnosi e Terapia: Affrontare l'Infezione
La diagnosi della tigna si basa principalmente sull'esame clinico, osservando l'aspetto e la localizzazione delle lesioni, e raccogliendo l'anamnesi del paziente. In caso di dubbio, è sempre utile la valutazione del pediatra o del dermatologo. L'esame micologico, che consiste nell'esame microscopico di campioni di pelle, capelli o unghie, permette di confermare la presenza del fungo e identificarne la specie.
La terapia per la tigna deve essere tempestiva e si basa sull'uso di farmaci antimicotici.
- Antimicotici topici: Creme, lozioni o spray antimicotici vengono applicati direttamente sulla zona interessata. Per la tinea capitis, si utilizzano spesso shampoo specifici.
- Antimicotici sistemici: In casi più estesi o resistenti, o per la tinea capitis, possono essere prescritti farmaci antimicotici per via orale, come la griseofulvina, riazolici o la terbinafina. Il trattamento sistemico dura solitamente per un periodo di circa un mese, ma può essere prolungato in base alla gravità dell'infezione.
È importante sottolineare che i rimedi naturali, come l'olio di tea tree o di neem, non sono considerati efficaci per il trattamento della tigna.
La tigna è meno contagiosa già dopo pochi giorni dall'inizio della terapia corretta, ma è fondamentale completare il ciclo di trattamento prescritto per evitare recidive e la diffusione dell'infezione.

Prevenzione: Misure per Evitare il Contagio
La prevenzione della tigna si basa su buone pratiche igieniche e sull'adozione di alcune precauzioni:
- Igiene personale: Prestare la massima attenzione all'igiene del piede, asciugandolo bene dopo il lavaggio, anche tra le dita. Se si tende all'ipersudorazione, è utile utilizzare talco o polvere antimicotica. Preferire scarpe con una buona traspirazione e lasciarle al sole e all'aria aperta dopo averle utilizzate. Cambiare spesso calze o cavigliere e lavarle sempre in acqua calda.
- Evitare la condivisione di oggetti personali: Non condividere asciugamani, tovaglioli, biancheria, pettini, spazzole, cappelli, attrezzi per la manicure e altri oggetti di uso personale, soprattutto in caso di focolai a scuola o in famiglia.
- Attenzione agli animali domestici: Se gli animali domestici presentano aree senza pelo o croste, è bene farli controllare dal veterinario, poiché possono essere portatori di funghi.
- Ambienti a rischio: Prestare particolare attenzione negli ambienti dove si sta a piedi nudi, come piscine, spogliatoi o palestre, utilizzando ciabatte o calzature protettive.
Conseguenze e Complicazioni
Nella grande maggioranza dei casi, la tigna è un'infezione fastidiosa ma facile da riconoscere e trattare. Con una diagnosi tempestiva e una terapia adeguata, i bambini e gli adulti guariscono completamente e senza conseguenze. Tuttavia, se non trattata, l'eruzione cutanea tende a crescere lentamente e a coprire un'area più estesa.
Le possibili complicazioni, sebbene rare, includono:
- Superinfezione batterica: La pelle lesa può essere più suscettibile a infezioni batteriche secondarie.
- Perdita di capelli permanente: In casi di tinea capitis grave e non trattata, può verificarsi una perdita di capelli permanente con cicatrizzazione del cuoio capelluto.
- Alterazioni ungueali persistenti: L'onicomicosi può portare a alterazioni permanenti delle unghie.
- Infezioni gravi negli immunocompromessi: Nelle persone con un sistema immunitario indebolito, la tigna può diffondersi e causare infezioni più gravi.
La tigna, dunque, pur non essendo una malattia grave nella maggior parte dei casi, richiede attenzione e un approccio terapeutico corretto per garantire una guarigione completa e prevenire la sua diffusione.