L'onicomicosi, comunemente nota come micosi delle unghie, rappresenta un'infezione fungina che colpisce le unghie di mani e piedi. È una delle condizioni dermatologiche più diffuse, con una frequenza che oscilla tra il 5 e l’8% nella popolazione generale, statistiche che tendono ad aumentare con l’avanzare dell’età. L'onicomicosi è un disturbo infettivo delle unghie più comune, responsabile di circa il 50% di tutti i consulti medici dovuti a disturbi che interessano l'apparato ungueale. La sua comparsa è legata al sesso e all'età, essendo più diffusa tra gli uomini e aumentando con il passare del tempo in entrambi i sessi. Nella fascia più avanzata tale patologia può arrivare ad avere un'incidenza >40%. L'onicomicosi colpisce con maggiore probabilità le unghie dei piedi.
Comprendere l'Onicomicosi: Cos'è e Come si Manifesta
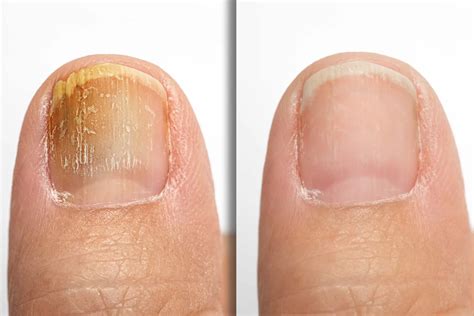
L'onicomicosi si riferisce a un'infezione micotica della placca ungueale, del letto ungueale o di entrambe le strutture. Le unghie sono tipicamente ispessite e scolorite di giallo con detriti subungueali. Il fungo o micosi delle unghie (o onicomicosi) è l’infezione di una o più unghie causata dalla presenza di particolari funghi. Questa infezione delle unghie può presentarsi all’inizio con una piccola macchia bianca o gialla (però potrebbe essere anche marrone o verde) che interessa una parte delimitata dell’unghia.
I sintomi associati alle infezioni fungine ungueali variano in funzione della tipologia specifica dell'infezione e tendono a intensificarsi progressivamente nel tempo. Inizialmente, l'unico segno evidente potrebbe essere una piccola macchia bianca o gialla al di sotto dell'unghia. Con il progredire dell'infezione, tale discromia può estendersi, modificando l'intera unghia in colorazioni che possono spaziare dal bianco al giallo, dal verde al nero. L'unghia interessata può subire un ispessimento, diventando difficoltosa da tagliare. Potrebbe iniziare ad incurvarsi verso l'alto o verso il basso o staccarsi dal letto ungueale. L'unghia può divenire fragile, tendendo a sgretolarsi al minimo contatto. Si può osservare anche una deformazione dell'unghia, accompagnata talvolta da un odore sgradevole. Le infezioni fungine ungueali possono essere facilmente trascurate nelle fasi iniziali, dato che spesso non provocano dolore. Tuttavia, l'assenza di un adeguato trattamento può portare a un incremento del dolore quando si esercita pressione sull'area interessata. In casi particolarmente gravi, l'infezione può persino compromettere la capacità di deambulazione dell'individuo.
Sintomatologia dell'Onicomicosi: Segnali da Non Ignorare
Le unghie presentano macchie asintomatiche di colorazione bianca o gialla e onicolisi con detriti subungueali. Esistono 3 comuni modelli tipici:
- Distale subungueale: le unghie si ispessiscono e diventano gialle, cheratina e detriti si accumulano in sede distale e sottostanti, e le unghie si scollano dal letto ungueale (onicolisi). Questa è la forma di micosi ungueale più frequente ed è sempre associata alla sindrome del piede dell’atleta. Con l’evolversi dell’infezione le chiazze tendono ad unirsi fino a ricoprire la superficie ungueale (unghia) fino a renderla ruvida e fragile con il rischio di sbriciolamento.
- Prossimale subungueale: un quadro clinico che inizia in sede prossimale ed è indice di immunodepressione.
- Superficiale bianca: una squama di colore bianco gesso si estende lentamente sotto la superficie ungueale.
Le Cause dell'Onicomicosi: Un Fattore Fungino
L'onicomicosi, o micosi ungueale, è un’infiammazione delle unghie causata da funghi patogeni. Questi microrganismi possono penetrare attraverso piccole lesioni o crepe presenti nell’unghia, infettandola e causando una serie di sintomi spiacevoli. Le cause sottostanti all’insorgenza dell’onicomicosi possono essere molteplici e comprendono:
- Dermatofiti: Sono i principali responsabili delle infezioni fungine delle unghie. Questi funghi, appartenenti ai generi Trichophyton, Microsporum ed Epidermophyton, si nutrono della cheratina presente nelle unghie, favorendo così la loro crescita e diffusione. In oltre il 90% dei casi, gli agenti patogeni che causano l'onicomicosi sono tre tipi di funghi dermatofiti: Trichophyton, Epidermophyton e Microsporum. Circa il 65% dei casi è causato da dermatofiti (p. es., Trichophyton rubrum); l'infezione ungueale da dermatofiti viene definita tinea unguium. L'agente eziologico responsabile dell’onicomicosi include principalmente dermatofiti come Trichophyton e Microsporum.
- Candida spp.: Questi lieviti, comunemente presenti sulla pelle e nelle mucose, possono anche infettare le unghie in determinate condizioni. Le infezioni da Candida sono più comuni nelle persone con un sistema immunitario compromesso o in soggetti che hanno subito trattamenti antibiotici prolungati. I casi di Candida albicans rappresentano una piccola parte delle onicomicosi, in particolare nelle unghie delle mani. I pazienti immunodepressi e quelli affetti da candidosi mucocutanea cronica possono presentare onicomicosi da candida (più comune sulle dita).
- Muffe (Aspergillus spp.): Sebbene meno comuni rispetto ai dermatofiti, le muffe possono anche causare infezioni delle unghie, soprattutto in individui con compromissione del sistema immunitario o in quelli che frequentano ambienti umidi e poco igienici. Molti dei casi restanti sono causati da muffe di tipo non dermatofitico (p. es., Aspergillus, Scopulariopsis, Fusarium). L'onicomicosi causata da muffe non-dermatofitiche insorge principalmente nelle unghie dei piedi; esempi di queste muffe saprofite includono Fusarium, Aspergillus, Acremonium, Scytalidium e Scopulariopsis brevicaulis.
Fattori di Rischio per l'Onicomicosi
L’infezione fungina delle unghie può insorgere in qualsiasi individuo, tuttavia esistono fattori specifici che aumentano il rischio di sviluppare tale condizione. L’onicomicosi è molto diffusa, in particolare tra gli uomini anziani e nei pazienti con compromissione della circolazione distale, distrofie dell’unghia e/o tinea pedis. I fattori di rischio per l'onicomicosi includono:
- Tinea pedis: La sindrome del piede dell’atleta è una condizione che predispone fortemente all'onicomicosi.
- Distrofia preesistente dell'unghia: Condizioni come traumi ungueali meccanici possono rendere le unghie più vulnerabili.
- Età avanzata: Il rischio aumenta significativamente dopo i 60 anni.
- Sesso maschile: Gli uomini sono più frequentemente colpiti rispetto alle donne.
- Contatto con persone infette: La trasmissione avviene tramite contatto diretto o indiretto, ad esempio condividendo ambienti come stabilimenti balneari.
- Condizioni mediche sottostanti: Pazienti affetti da diabete, psoriasi o immunodeficienze hanno maggiori probabilità di sviluppare onicomicosi. Queste condizioni compromettono il sistema immunitario o influenzano la salute generale delle unghie, rendendole più suscettibili alle infezioni fungine. Malattia vascolare periferica o diabete e immunosoppressione sono fattori di rischio significativi.
- Microtraumi ripetuti o microtraumi: Le unghie soggette a traumi ripetuti, come quelli che si verificano durante la pratica sportiva o a causa di calzature inadeguate, possono diventare più vulnerabili all’attacco dei funghi.
- Ambienti umidi e caldi: Gli ambienti che favoriscono la proliferazione dei funghi, come piscine, saune e palestre, aumentano il rischio di contrarre l’onicomicosi. L’umidità e la mancanza di ventilazione possono favorire la crescita dei microrganismi patogeni. Le unghie dei piedi sono più spesso interessate che quelle delle mani poiché l’ambiente caldo e umido dentro alle scarpe è la condizione migliore per consentire ai funghi di svilupparsi e diffondersi.
- Calzature inadatte: L’utilizzo prolungato di calzature strette o non traspiranti può favorire la sudorazione e l’accumulo di umidità intorno alle unghie, creando un ambiente ideale per la proliferazione dei funghi. Inoltre le unghie dei piedi sono frequentemente lesionate da traumatismi esterni o per utilizzo di scarpe strette o per attività sportiva.
🦶🖐 Onicomicosi: qual è la vera causa e quali sono i possibili rimedi naturali
Le Diverse Tipologie di Onicomicosi
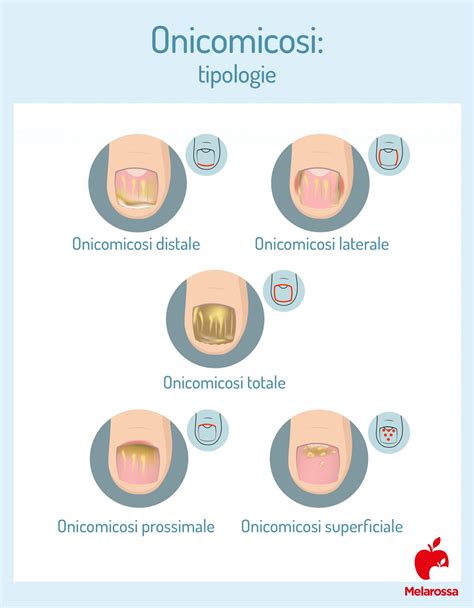
L’onicomicosi dell’unghia può manifestarsi in diverse forme e tipologie, a seconda del tipo di fungo coinvolto, della gravità dell’infezione e della localizzazione dell’attacco fungino. Esistono quattro principali tipologie di infezione fungina ungueale, ciascuna caratterizzata da specifiche manifestazioni:
- Onicomicosi distolaterale subungueale: È una delle forme più comuni di onicomicosi, colpisce in egual misura le unghie dei piedi e quelle delle mani; l’agente patogeno responsabile è generalmente il Trichophyton rubrum che si manifesta invadendo progressivamente la plica ungueale prossimale (La porzione di cute che circonda e copre l’unghia ai lati e nella parte prossimale), la matrice ungueale e in seguito anche la lamina. Si manifesta con un’infiammazione della parte distale e laterale dell’unghia, con la presenza di depositi di fungo sotto l’orlo libero dell’unghia. L'onicomicosi subungueale disto-laterale sembra essere la micosi che più comunemente si manifesta nelle unghie. Questo tipo di micosi delle unghie si caratterizza per l’ispessimento delle stesse che subiscono, inoltre, alterazioni cromatiche. In particolare, nell’ambito dell’onicomicosi subungueale distale e laterale, le unghie tendono all’ingiallimento, benché siano stati riportati anche casi in cui la colorazione ha assunto una sfumatura marrone o addirittura arancione o nera. Alle suddette discromie, si associano anche degli accumuli subungueali di cheratina e di detriti derivanti dagli stessi funghi che hanno originato la malattia.
- Onicomicosi superficiale bianca: Si caratterizza per la comparsa di macchie bianche o giallastre sulla superficie dell’unghia. Questa forma di onicomicosi può interessare più unghie contemporaneamente. L'onicomicosi superficiale si manifesta quando il fungo patogeno invade la parte superficiale dell’unghia; in seguito, con l’avanzare dell’infezione, anche gli strati sottostanti possono essere coinvolti. Questa tipologia di micosi delle unghie è causa di discromie il cui tipo può variare in funzione del microorganismo responsabile dell’infezione. La variante maggiormente nota è l'onicomicosi bianca superficiale, così chiamata perché l’infezione si manifesta con la comparsa di macchie di colore bianco dai contorni ben definiti (leuconichia); per via della caratteristica colorazione e forma, tali macchie vengono talvolta descritte come "isole bianche". Tuttavia, in alcuni casi, al posto delle chiazze ben delineate di cui sopra, possono comparire delle strisce di colore biancastro. Oltre all'alterazione cromatica, le unghie coinvolte subiscono alterazioni di consistenza, diventando ruvide ma morbide e friabili. L'onicomicosi superficiale bianca è generalmente causata da dermatofiti, più nel dettaglio, da Trichophyton mentagrophytes e T.
- Onicomicosi sottungueale prossimale: Si presenta inizialmente come macchie bianche al centro del letto ungueale, presso la cuticola, estendendosi verso l'esterno man mano che l'unghia cresce. Questa tipologia è rara e si riscontra solitamente in individui con compromissione del sistema immunitario. L'onicomicosi subungueale prossimale, come si può facilmente intuire dal suo stesso nome, l'infezione fungina è localizzata nella zona prossimale dell'unghia. L'onicomicosi subungueale prossimale si manifesta con la comparsa di chiazze diffuse, oppure striature. In quest'ultimo caso, è spesso associata ad una concomitante onicomicosi superficiale. Questa rara forma di micosi se non curata adeguatamente può portare alla perdita totale dell’unghia.
- Onicomicosi candidosica: Causata da un'infezione da lievito, colpisce generalmente le unghie delle mani. La zona periungueale risulta spesso gonfia e arrossata, e le unghie possono distaccarsi completamente. Tende a verificarsi in unghie precedentemente danneggiate da traumi o altre infezioni.
Altre varianti includono l'onicomicosi totale, che interessa l'intera unghia, e l'onicomicosi endonyx, caratterizzata dalla presenza di lesioni sotto la superficie dell’unghia con poca evidenza di cambiamenti esterni. L'onicomicosi endonyx sembra essere causata soprattutto da dermatofiti appartenenti alle specie Trichophyton; in particolare T. soudanense e T. Si tratta di una tipologia di micosi delle unghie in cui vi è l'invasione della lamina ungueale, mentre il letto dell'unghia non viene coinvolto. L'onicomicosi endonyx si manifesta con alterazioni cromatiche di colore biancastro, l'unghia appare inoltre opaca ma non è friabile in superficie. In alcuni individui è possibile osservare diversi tipi di onicomicosi contemporaneamente. In questi casi, si parla più propriamente di onicomicosi a pattern misti o, più semplicemente, di onicomicosi miste.
Diagnosi: Identificare il Fungo Responsabile
La diagnosi di fungo delle unghie bisognerà far vedere l’unghia o le unghie interessate a un Dermatologo. La diagnosi viene stabilita mediante preparati a fresco con idrossido di potassio (KOH) e microscopia, coltura fungina, istopatologia o reazione a catena della polimerasi. L'onicomicosi è sospettata in base all'aspetto e al tipo di coinvolgimento delle unghie, confermato dall'esame al microscopio e da quello colturale o dalla PCR (Polymerase Chain Reaction).
Le tecniche diagnostiche includono:
- Esame dermoscopico: La dermoscopia può essere di supporto, mostrando punte o un pattern aurora boreale, ma è necessaria la conferma micologica.
- Coltura fungina o reazione a catena della polimerasi (PCR): La coltura fungina o la reazione a catena della polimerasi (PCR) sono metodi fondamentali per identificare il fungo specifico. La PCR è diventata una tecnica più comune per confermare la diagnosi di onicomicosi, soprattutto se le colture sono negative o è necessaria una diagnosi definitiva.
- Preparato a fresco con idrossido di potassio (KOH): Questo esame microscopico rapido permette di visualizzare le ife fungine. Le raschiature sono prelevate dalla posizione più prossimale accessibile sull'unghia affetta e sono esaminate per ife su un preparato a fresco con idrossido di potassio (KOH) e quindi poste in coltura.
- Esame istopatologico: L'esame istopatologico di ritagli di unghie e detriti subungueali colorati con acido periodico di Schiff (PAS) o con Grocott-Gomori methenamine silver (GMS) può essere utile.
È importante la differenziazione dalla psoriasi o dal lichen planus è importante perché le terapie differiscono. La prevalenza dell'onicomicosi è significativamente più elevata nei pazienti con psoriasi rispetto a quelli senza psoriasi. È necessaria la conferma di un'eziologia fungina prima del trattamento. Il prelievo di un campione adeguato di unghia per la coltura può essere difficile perché i detriti subungueali distali, che sono facilmente campionabili, spesso non contengono funghi vivi. Pertanto, rimuovere la porzione distale dell'unghia con tagliaunghie prima del prelievo o utilizzare un piccolo cucchiaio per raggiungere più prossimamente sotto l'unghia aumenta la resa.
Trattamento dell'Onicomicosi: Opzioni Terapeutiche
L'onicomicosi deve generalmente essere trattata. Il trattamento può essere rinviato nei pazienti molto anziani o debilitati o in quelli con controindicazioni. Alcune indicazioni proposte per il trattamento sono le seguenti: Precedente cellulite omolaterale, Diabete o altri fattori di rischio per la cellulite, Presenza di sintomi fastidiosi (p. es., dolore, imbarazzo sociale, difficoltà nelle attività quotidiane). Il trattamento dell'onicomicosi dipende dal numero di unghie coinvolte, dalla gravità della malattia (area superficiale, spessore), dalla presenza di comorbidità e dalle preferenze del paziente.
Le opzioni di trattamento includono:
- Trattamenti topici: Opzioni topiche come la lacca di ciclopirox, la soluzione di tavaborolo e le soluzioni di efinaconazolo. Gli agenti topici efinaconazolo e tavaborolo possono penetrare nella lamina ungueale e sono più efficaci dei vecchi agenti topici. Lo smalto antifungino topico contenente efinaconazolo al 10%, ciclopirox all'8% o amorolfina al 5% (non disponibile negli Stati Uniti) può essere efficace come trattamento primario quando la malattia è lieve e sono colpite poche unghie. Può essere utilizzato per malattie più gravi con trattamenti aggiuntivi come agenti emollienti (urea) o sbrigliamento. Il trattamento topico è particolarmente efficace nei bambini a causa delle loro unghie più sottili e a crescita più rapida rispetto agli adulti.
- Trattamenti orali: Le opzioni orali includono terbinafina, itraconazolo o fluconazolo. La terbinafina o itraconazolo per via orale sono trattamenti efficaci. Il fluconazolo orale può anche essere un'opzione, con minori potenziali effetti collaterali rispetto all'itraconazolo. Gli azoli sono associati a tassi di guarigione clinica e micologica inferiori rispetto alla terbinafina. Potrebbe non essere necessario trattare fino alla completa risoluzione clinica poiché questi farmaci rimangono legati alla lamina ungueale e continueranno ad essere efficaci dopo l'interruzione della somministrazione orale. I tassi di recidiva sono elevati senza profilassi post-trattamento, che si ottiene tipicamente mediante l'applicazione di crema antimicotica sui piedi. L'unghia interessata non tornerà normale, ma la nuova unghia crescerà normale; questo processo può richiedere da 12 a 18 mesi.
I trattamenti sono di solito prolungati, non essendo infezioni facili da trattare. Se i sintomi persistono o peggiorano, si possono utilizzare anche dei trattamenti sistemici che di norma sono più aggressivi e, sebbene efficaci a breve termine, possono provocare qualche effetto collaterale indesiderato. Il trattamento può durare diversi mesi, poiché l’unghia deve rigenerarsi completamente.

Prevenzione: Misure per Evitare Recidive e Nuove Infezioni
La prevenzione riveste un ruolo cruciale nel gestire e prevenire l’onicomicosi. Per ridurre le recidive, il paziente deve tagliare le unghie corte, asciugare i piedi dopo il bagno, indossare calzettoni assorbenti e usare una crema antimicotica. Le scarpe vecchie possono contenere un'alta densità di spore e, se possibile, devono essere scartate. I disinfettanti a raggi ultravioletti potrebbero essere utilizzati per trattare le scarpe vecchie.
Consigli importanti da seguire a casa:
- Butta le scarpe vecchie, in particolare quelle che hai usato per fare attività fisica e sportiva.
- Usa ogni giorno uno spray o una polvere antimicotica per scarpe.
- Applica regolarmente sui piedi le creme antimicotiche per rallentare lo sviluppo del fungo responsabile del piede d’atleta (che spesso può invadere le unghie).
- Non usare gli stessi strumenti per pedicure sia per le unghie normali che per quelle infette: acquista due set per evitare contaminazioni.
- Lava e asciuga accuratamente le mani dopo il contatto con qualsiasi infezione micotica o trattamento antimicotico.
- Abbi cura delle unghie dei piedi: tienile pulite e in ordine. Le unghie andrebbero tagliate e limate dritte (non arrotondate né a V).
- Porta scarpe che calzino correttamente i piedi e le dita: tacchi alti e scarpe a punta possono danneggiare il sigillo cutaneo naturale fra le unghie e la pelle sottostante, consentendo ai funghi di invadere l’area sotto l’unghia.
- Assicurati che chi vive con te tratti immediatamente le infezioni micotiche e segua precauzioni analoghe.
Consigli importanti da seguire fuori casa:
- Evita di camminare a piedi nudi negli spazi pubblici: metti infradito o ciabatte negli spogliatoi, nelle docce e nell’area attorno alle piscine.
- Assicurati che gli strumenti del centro estetico siano puliti e sterilizzati correttamente fra un cliente e l’altro.
Diffusione dell'Infezione: Come Evitare la Trasmissione
Per ridurre il rischio di trasmissione (l'onicomicosi è contagiosa), è raccomandata l'adozione delle seguenti misure precauzionali:
- Evitare la condivisione di indumenti. I funghi possono sopravvivere in abiti umidi, in particolare in scarpe e calzini.
- Non riutilizzare o condividere asciugamani. I microrganismi possono aderire al tessuto e trasferirsi ad altre unghie o ad altre parti della pelle, causando infezioni come il piede d'atleta o la tigna. È consigliabile utilizzare l'asciugamano una volta e poi lavarlo immediatamente. È importante, naturalmente, asciugare accuratamente i piedi dopo ogni utilizzo della doccia.
- Non condividere strumenti per la cura di unghie e piedi. Idealmente, ogni individuo dovrebbe disporre di un proprio set di tagliaunghie, lime per unghie, ecc., per uso personale. In assenza di ciò, è essenziale disinfettare gli strumenti tra un utilizzo e l'altro.
- Disinfettare la doccia dopo l'uso. I funghi possono aderire anche a superfici dure, come i pavimenti della doccia. Potrebbe essere utile indossare ciabatte o infradito durante la doccia per maggiore sicurezza.
- Applicare polveri o spray antifungini all'interno delle scarpe. Questa pratica è utile sia per chi è affetto dall'infezione sia per chi non lo è.
- Indossare calzini puliti e traspiranti a letto. Condividendo il letto con un'altra persona, il fungo può trasferirsi tramite la biancheria condivisa. Indossare calzini puliti a letto e lavare regolarmente le lenzuola può ridurre il rischio di trasmissione.
L’onicomicosi, quindi, non è un semplice difetto estetico, ma una vera e propria malattia che, come tale, deve essere curata.
Considerazioni Finali sull'Onicomicosi
Circa il 5,5% della popolazione globale e dal 2 al 14% delle persone negli Stati Uniti hanno onicomicosi. L'onicomicosi può predisporre i pazienti a cellulite degli arti inferiori. Sebbene l’onicomicosi non sia letale, può causare disagio significativo e portare a complicazioni se non trattata adeguatamente. Il trattamento precoce e adeguato può prevenire complicazioni e migliorare la qualità della vita del paziente. È importante consultare un medico o un dermatologo per una valutazione accurata e un piano di trattamento personalizzato. La prognosi dell’onicomicosi varia, con la terapia topica che risulta efficace nel 30% dei casi e la terapia sistemica con un’efficacia stimata intorno all’80%. Tuttavia il processo di guarigione è spesso lungo e richiede diversi mesi di trattamento. In alcuni casi, l’onicomicosi può essere un segno di una condizione medica più grave, sottolineando l’importanza di una diagnosi accurata e di un trattamento tempestivo.