La tiroidite di Hashimoto, nota anche come tiroidite cronica autoimmune, rappresenta la forma più comune di ipotiroidismo cronico nelle aree con sufficiente apporto di iodio. Descritto per la prima volta nel 1912 dal medico giapponese Hakaru Hashimoto, questo disturbo si manifesta quando il sistema immunitario attacca le cellule della tiroide, innescando un’infiammazione cronica. Questo processo porta alla graduale distruzione dei tessuti tiroidei e, nel tempo, alla compromissione della capacità della ghiandola di produrre gli ormoni essenziali FT3 e FT4. Nelle fasi iniziali, la tiroide può apparire ingrossata, formando un gozzo, e in alcuni casi, può manifestarsi una fase transitoria di ipertiroidismo, talvolta sovrapponibile al morbo di Graves.
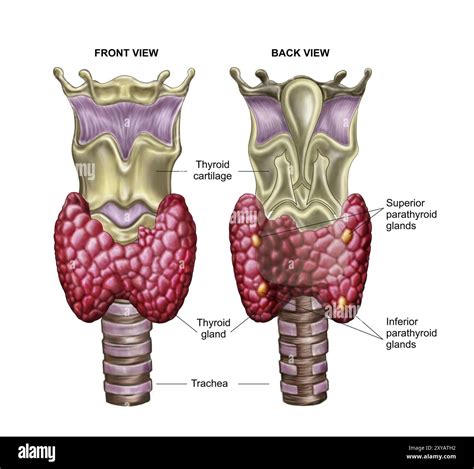
L'incidenza della tiroidite di Hashimoto è significativamente più elevata di quanto comunemente si pensi, colpendo tra l'1% e il 2% della popolazione mondiale. Le donne sono nettamente più colpite, con una prevalenza fino a 10 volte superiore rispetto agli uomini, e il picco di insorgenza si osserva tra i 30 e i 60 anni. In Italia, milioni di persone sono interessate da questa condizione autoimmune, con una predisposizione che aumenta con l'età e che può essere ulteriormente influenzata da specifici assetti genetici o condizioni come la sindrome di Down, di Turner o di Klinefelter.
Un aspetto cruciale della tiroidite di Hashimoto è la sua frequente associazione con altre patologie autoimmuni. Tra queste, spiccano il diabete di tipo 1, la celiachia, il morbo di Addison e, in modo particolarmente rilevante per questo approfondimento, la vitiligine. Questa coesistenza di diverse condizioni autoimmuni configura un quadro complesso di autoimmunità sistemica, che richiede una visione clinica approfondita e un approccio integrato alla gestione del paziente.
Sintomatologia e Conseguenze della Tiroidite di Hashimoto
La tiroidite di Hashimoto è nota per la sua capacità di progredire in modo silenzioso per lunghi periodi. Nelle fasi iniziali, molti pazienti non manifestano sintomi evidenti, o riferiscono solo segnali lievi e spesso sottovalutati, come un leggero gonfiore o tensione alla base del collo, una sensazione di costrizione o un “nodo in gola”, e una stanchezza inspiegabile.
Con il progredire della distruzione del tessuto tiroideo, si assiste a un calo nella produzione degli ormoni T3 e T4, che porta all'ipotiroidismo conclamato. A questo punto, i sintomi diventano più chiari, diffusi e impattano significativamente diversi sistemi dell'organismo:
- Affaticamento marcato: Una stanchezza persistente, anche a riposo, è uno dei sintomi più comuni.
- Aumento di peso: Si verifica un incremento ponderale sproporzionato rispetto all'apporto alimentare.
- Alterazioni cutanee e dei capelli: Pelle secca, capelli fragili e unghie deboli sono manifestazioni frequenti.
- Intolleranza al freddo: Una sensibilità accentuata alle basse temperature.
- Dolori muscolari e articolari: Diffusi dolori che possono limitare la mobilità.
- Disturbi digestivi: Gonfiore addominale, rallentamento della digestione e stitichezza cronica.
Oltre ai disturbi fisici, si manifestano anche problematiche cognitive ed emotive: difficoltà di concentrazione, calo della memoria, annebbiamento mentale, irritabilità e oscillazioni dell'umore. Nelle donne, l'ipotiroidismo può causare irregolarità mestruali, cicli scarsi o assenti, e problemi di fertilità.
In una minoranza di casi, la malattia può esordire con una fase di ipertiroidismo transitorio, nota come hashitossicosi. Questa fase è dovuta al rilascio massivo di ormoni tiroidei e può manifestarsi con sintomi opposti a quelli dell'ipotiroidismo: ansia, dimagrimento, tachicardia, insonnia e intolleranza al caldo.
È importante sottolineare che, anche in fase eutiroidea (quando la tiroide funziona ancora correttamente), circa il 70% dei pazienti con tiroidite di Hashimoto riferisce disturbi localizzati al collo, spesso ignorati o attribuiti ad altre cause. Tra questi disturbi si annoverano dolore o tensione alla nuca o al collo (fino al 16% dei casi), cambiamenti della voce (dal 7 al 30% dei casi), difficoltà di deglutizione (disfagia), sensazione di corpo estraneo in gola (globus), fiato corto e “mancanza d’aria” (fino al 50% dei casi), e sintomi da compressione, soprattutto in presenza di gozzo.
Se non riconosciuta e trattata tempestivamente, la tiroidite di Hashimoto può evolvere verso un ipotiroidismo permanente, con un progressivo peggioramento della qualità della vita. Le complicanze possono includere:
- Alterazioni cardiovascolari: Aumento del colesterolo, ipertensione, bradicardia.
- Problemi riproduttivi: Infertilità o aumentato rischio di complicanze in gravidanza.
- Disturbi neuropsichiatrici: Depressione, rallentamento cognitivo.
- Patologie tiroidee: Comparsa di gozzo, noduli tiroidei e, più raramente, linfomi.

Le Cause della Tiroidite Cronica Autoimmune
La tiroidite di Hashimoto è una malattia organo-specifica ma multifattoriale, che nasce dall'interazione complessa tra fattori genetici, ambientali e meccanismi immunitari.
Fattori Genetici
La predisposizione genetica gioca un ruolo fondamentale. Avere familiarità per malattie tiroidee o presentare altre patologie autoimmuni (come celiachia, diabete di tipo 1, vitiligine, morbo di Addison o anemia perniciosa) aumenta significativamente il rischio di sviluppare la tiroidite di Hashimoto. A ciò si aggiunge la predisposizione legata a condizioni genetiche e cromosomiche specifiche, quali la sindrome di Down, di Turner o di Klinefelter.
Studi genomici hanno identificato diversi geni coinvolti nella patogenesi della malattia, tra cui HLA-DR (molecole cruciali nella presentazione dell'antigene al sistema immunitario), CTLA-4, PTPN22, FOXP3 e CD25. Alterazioni in questi geni possono portare a una perdita della tolleranza immunitaria verso le cellule tiroidee, innescando la risposta autoimmune.
Fattori Ambientali
Se la predisposizione genetica pone le basi di rischio, i fattori ambientali agiscono da "innesco" per attivare il processo autoimmunitario. Tra i principali fattori ambientali si citano:
- Eccesso di iodio: Può aumentare l'immunogenicità della tireoglobulina, una proteina prodotta dalla tiroide.
- Infezioni virali o batteriche: Possono scatenare una risposta immunitaria crociata, dirigendosi erroneamente contro i tessuti tiroidei.
- Disbiosi intestinale: Un disequilibrio della flora batterica intestinale è sempre più riconosciuto come fattore scatenante e amplificante delle malattie autoimmuni.
- Stress cronico: Altera l'equilibrio ormonale e immunitario dell'organismo, favorendo l'insorgenza di patologie autoimmuni.
- Esposizione a sostanze nocive: Radiazioni, tossine ambientali e alcuni farmaci tireotossici possono contribuire allo sviluppo della malattia.
Fattori Immunologici
A livello molecolare, la tiroidite di Hashimoto è caratterizzata da una grave disfunzione del sistema immunitario. I linfociti T helper (in particolare Th1 e Th17) si attivano in modo anomalo e attaccano le cellule follicolari della tiroide. Parallelamente, si osserva un malfunzionamento delle cellule T regolatorie (Treg), che normalmente hanno il compito di controllare le risposte autoimmuni.
Il risultato è una reazione infiammatoria cronica. In parallelo, i linfociti B producono autoanticorpi nel sangue diretti contro i componenti strutturali della tiroide, come gli anticorpi anti-TPO (anti-perossidasi tiroidea) e gli anticorpi anti-Tg (anti-tireoglobulina). Questi autoanticorpi rimangono i marcatori più affidabili della patologia, sebbene il loro titolo possa fluttuare nel tempo e non sempre rifletta la gravità clinica o la necessità di terapie. Studi recenti stanno esplorando il ruolo di nuovi biomarcatori molecolari, tra cui miRNA, IncRNA e alcune proteine di segnalazione.
Tiroidite di Hashimoto - Dottore Matteo Annoni - UPsalute Channel
Diagnosi della Tiroidite di Hashimoto
La diagnosi della tiroidite di Hashimoto si avvale di un approccio combinato che mira a confermare la natura autoimmune della malattia, valutare la funzionalità della ghiandola tiroidea e monitorare l'eventuale progressione verso l'ipotiroidismo cronico.
Gli esami del sangue rappresentano il cardine della diagnosi:
- TSH (ormone tireostimolante): È l'indicatore più sensibile della funzionalità tiroidea. Nella tiroidite di Hashimoto, i livelli di TSH superano spesso i valori di riferimento (circa 0,4 - 4,0 mIU/L), anche prima che si verifichi un calo dei livelli di FT4 (ipotiroidismo subclinico).
- FT4 (tiroxina libera) e FT3 (triiodotironina libera): Misurano direttamente gli ormoni prodotti dalla tiroide. Inizialmente, i loro livelli possono essere nella norma, ma con il tempo, l'FT4 tende a scendere al di sotto dei range normali (circa 0,8 - 1,8 ng/dL).
- Anticorpi anti-TPO (anti-tireoperossidasi): Sono presenti nel 90-95% dei pazienti affetti da tiroidite di Hashimoto.
- Anticorpi anti-TG (anti-tireoglobulina): Si riscontrano in circa il 60-80% dei casi.
È importante notare che il titolo anticorpale può fluttuare nel tempo e non sempre correlare direttamente con la gravità clinica o la necessità di terapie. Alcuni pazienti possono presentare anticorpi elevati anche con ormoni nella norma, mentre altri possono manifestare sintomi significativi con autoanticorpi bassi.
Nei casi dubbi o per una valutazione più approfondita, l'ecografia tiroidea è uno strumento prezioso. Essa permette di valutare l'aspetto della ghiandola, evidenziando le alterazioni tipiche dell'infiammazione come un'ecostruttura eterogenea, ipoecogenicità, la presenza di gozzo o micronoduli. L'ecografia è inoltre utile per analizzare eventuali masse palpabili, asimmetrie o sospette complicanze.
Vitiligine: Una Malattia Autoimmune Legata alla Pigmentazione
La vitiligine è una patologia dermatologica cronica caratterizzata dalla comparsa di chiazze bianche sulla pelle, dovute alla perdita di melanina, il pigmento che conferisce colore alla cute. Questo accade perché i melanociti, le cellule deputate alla produzione di melanina, smettono di funzionare o scompaiono completamente.
Le macchie di vitiligine presentano bordi ben definiti e possono comparire in modo simmetrico su diverse parti del corpo, con una predilezione per mani, piedi, volto, gomiti e ginocchia. La ricerca medica ha identificato diversi fattori coinvolti nello sviluppo della vitiligine, con la teoria autoimmune che rappresenta quella più accreditata. In questo scenario, il sistema immunitario attacca erroneamente i melanociti.
La vitiligine si manifesta principalmente in due forme:
- Forma non segmentale (bilaterale): È la forma più frequente, interessando il 90% dei pazienti. Colpisce simmetricamente entrambi i lati del corpo.
- Forma segmentale (localizzata): Più rara, tende a non progredire oltre il segmento iniziale colpito.
Il dermatologo diagnostica la vitiligine attraverso un esame visivo diretto. Sebbene la vitiligine non possa essere completamente eliminata, esistono diversi trattamenti mirati a ridurre l'estensione delle macchie e a stimolare la ripigmentazione.
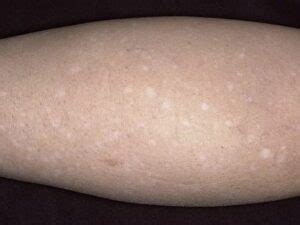
Il Legame tra Tiroidite di Hashimoto e Vitiligine
L'associazione tra vitiligine e disturbi della tiroide, in particolare la tiroidite di Hashimoto, è statisticamente molto frequente. Molti pazienti che sviluppano vitiligine presentano, nella loro anamnesi, una condizione di ipotiroidismo, spesso conseguenza di una tiroidite di Hashimoto. Entrambe le patologie sono interessate da fenomeni di natura autoimmune, con meccanismi patogenetici che determinano l'aggressione del sistema immunitario verso tessuti specifici: i melanociti nel caso della vitiligine e le cellule tiroidee nel caso della tiroidite di Hashimoto.
Studi statistici evidenziano che l'associazione tra vitiligine e tiroidite di Hashimoto è pari al 14,3% con manifestazioni sintomatiche. Questa correlazione sembra essere principalmente legata a motivazioni di tipo genetico, sebbene anche fattori ambientali e lo stress possano giocare un ruolo importante nello sviluppo di entrambe le condizioni. La predisposizione genetica comune è suggerita dalla presenza di regioni anomale sul DNA identificate in entrambe le patologie.
È interessante notare che i pazienti con vitiligine hanno una probabilità 2,5 volte più alta di sviluppare una malattia tiroidea rispetto alla popolazione generale, e questo rischio aumenta con l'età. La frequenza di tiroiditi autoimmuni nei malati di vitiligine è circa del 15%, con una positività agli auto-anticorpi anti-tiroide riscontrata nel 21% dei casi. Al contrario, chi soffre di tiroidite autoimmune sviluppa vitiligine solo nel 3-7% dei casi, suggerendo un nesso di causalità che va dalla vitiligine verso le patologie tiroidee, piuttosto che viceversa.
Trattamenti e Gestione delle Condizioni Associate
La gestione della tiroidite di Hashimoto e della vitiligine richiede approcci terapeutici distinti, sebbene la consapevolezza della loro associazione sia fondamentale per un monitoraggio ottimale.
Gestione della Tiroidite di Hashimoto
Attualmente, la tiroidite di Hashimoto non è una malattia da cui si può guarire in senso stretto, ma è una condizione che può essere gestita efficacemente nel tempo. L'approccio terapeutico dipende dallo stadio della malattia e dalla funzionalità tiroidea.
- Fasi iniziali (eutiroidismo): Se la tiroide funziona normalmente, non è necessario un trattamento farmacologico. Tuttavia, è essenziale un monitoraggio periodico dei valori di TSH, FT4 e anticorpi tiroidei (ogni 6-12 mesi) per intercettare eventuali variazioni.
- Ipotiroidismo conclamato: Quando l'attività tiroidea si riduce significativamente, il trattamento di riferimento è la terapia ormonale sostitutiva con levotiroxina. La dose viene personalizzata in base al peso, all'età, allo stile di vita e ad eventuali altre condizioni mediche del paziente.
L'alimentazione può rappresentare un valido supporto terapeutico, agendo sull'infiammazione, sul benessere intestinale e sul metabolismo. Studi recenti evidenziano gli effetti benefici di diete ipocaloriche bilanciate, dell'eliminazione mirata di cibi potenzialmente sensibili (come glutine e lattosio), e dell'integrazione con micronutrienti cruciali per la funzione tiroidea e la regolazione immunitaria, quali selenio, vitamina D, ferro, zinco, vitamina B12 e folati. Anche integratori come la Nigella sativa (cumino nero) e alimenti ricchi di antiossidanti possono contribuire al benessere generale.

Trattamenti per la Vitiligine
Per la vitiligine, l'obiettivo terapeutico principale è ridurre l'evidenza del contrasto di colore tra le aree cutanee normali e quelle colpite, e stimolare la ripigmentazione.
- Farmaci topici (da applicare sulla pelle):
- Corticosteroidi: Farmaci di prima scelta per forme lievi, riducono l'infiammazione e favoriscono la ripigmentazione, richiedendo circa 2 mesi per mostrare risultati.
- Inibitori della calcineurina: Utili su viso e zone delicate, non causano assottigliamento della pelle.
- Ruxolitinib: Una novità terapeutica rappresentante un'alternativa per chi non risponde ai trattamenti convenzionali, con studi che dimostrano una ripigmentazione superiore al 75% dopo 6-12 mesi.
- Fototerapia (fotochemioterapia UVB): L'esposizione controllata a raggi ultravioletti stimola la produzione di melanina in oltre il 50% dei pazienti ed è particolarmente efficace se combinata con farmaci topici. Questa terapia, esente dall'utilizzo di farmaci, permette di trattare esclusivamente le aree cutanee interessate dalla condizione senza interessare la cute sana.
È fondamentale che i pazienti affetti da vitiligine consultino un dermatologo per una diagnosi accurata e un piano terapeutico personalizzato.
Monitoraggio e Screening
Dato il forte legame tra tiroidite di Hashimoto e vitiligine, ai pazienti con vitiligine viene generalmente suggerito uno screening mediante esami ematici per valutare la funzionalità tiroidea e la presenza di autoanticorpi anti-tiroide alla diagnosi e, successivamente, una volta all'anno. Questo approccio proattivo permette di intercettare precocemente eventuali disfunzioni tiroidee associate.
Impatto Psicosociale e Qualità della Vita
Sia la tiroidite di Hashimoto che la vitiligine possono avere un impatto significativo sulla sfera psicosociale dei pazienti. L'impatto estetico della vitiligine, con la comparsa di chiazze bianche, può influire negativamente sull'autostima, sulla vita relazionale e sociale. Analogamente, i sintomi dell'ipotiroidismo, come l'affaticamento cronico, i disturbi cognitivi e le alterazioni dell'umore, possono limitare la partecipazione alle attività quotidiane e lavorative.
Pertanto, un approccio olistico alla gestione di queste condizioni non può prescindere dal supporto psicologico e dalla promozione di strategie di coping efficaci per migliorare la qualità della vita dei pazienti.
Tiroidite di Hashimoto - Dottore Matteo Annoni - UPsalute Channel
In conclusione, la tiroidite di Hashimoto e la vitiligine rappresentano due facce della stessa medaglia autoimmune, caratterizzate da una forte associazione e da meccanismi patogenetici condivisi. Una diagnosi precoce, un monitoraggio attento e un approccio terapeutico integrato, che tenga conto sia degli aspetti medici che psicosociali, sono fondamentali per garantire ai pazienti un percorso di gestione ottimale di queste complesse condizioni.
tags: #tiroidite #di #hashimoto #regressione #vitiligine