La chirurgia orbito-palpebrale, nota anche come chirurgia oculo-plastica o oftalmoplastica, rappresenta una branca ultraspecialistica dell'oculistica che si dedica alla risoluzione di un'ampia gamma di patologie interessanti l'orbita, le palpebre e le vie lacrimali. Questa disciplina si colloca all'intersezione tra diverse specialità mediche, tra cui oculistica, otorinolaringoiatria, chirurgia maxillo-facciale, neurochirurgia e chirurgia plastica, con l'obiettivo di trattare problematiche sia dal punto di vista estetico che funzionale.
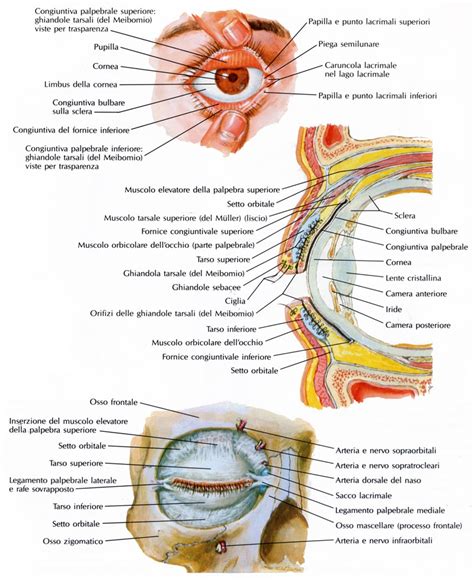
L'Anatomia Fondamentale: Orbita, Palpebre e Apparato Lacrimale
Per comprendere appieno la chirurgia orbito-palpebrale, è essenziale avere una conoscenza approfondita delle strutture anatomiche coinvolte.
L'Orbita
L'orbita è la cavità ossea che ospita il bulbo oculare, i muscoli extraoculari responsabili del movimento dell'occhio, i vasi sanguigni arteriosi e venosi che ne garantiscono l'apporto nutritivo, e i nervi che ne controllano la funzionalità e la sensibilità. La sua integrità strutturale è cruciale per la protezione e il corretto funzionamento dell'occhio.
Le Palpebre
Le palpebre svolgono un ruolo fondamentale nella protezione meccanica del bulbo oculare. La loro funzione di apertura e chiusura, in condizioni normali, è essenziale per detergere la superficie del bulbo e umettare la superficie corneale. Questo movimento continuo distribuisce sulla superficie dell'occhio sostanze antibatteriche che ostacolano la formazione di infiammazioni e infezioni, mantenendo così il globo oculare sano. Le palpebre, inoltre, partecipano alla produzione del film lacrimale, prodotto dalle ghiandole lacrimali principali (situate in sede intraorbitaria) e accessorie (situate nello spessore palpebrale).
L'Apparato Lacrimale
L'apparato lacrimale è deputato alla produzione e all'eliminazione delle lacrime. Comprende gli organi responsabili della produzione del film lacrimale, come la già citata ghiandola lacrimale principale e le ghiandole accessorie. Gli organi deputati all'escrezione delle lacrime includono i puntini lacrimali, i canalicoli lacrimali superiori e inferiori, il sacco lacrimale e il dotto nasolacrimale, che convoglia le lacrime verso la cavità nasale.
Patologie e Interventi della Chirurgia Orbito-Palpebrale
La chirurgia orbito-palpebrale interviene su una vasta gamma di condizioni, che spaziano da problematiche estetiche a vere e proprie emergenze mediche.
Ptosi Palpebrale: Un Abbassamento che Limita la Vista
La ptosi palpebrale consiste in un abbassamento eccessivo della palpebra superiore, che può ridurre significativamente l'ampiezza del campo visivo. Le cause di questa condizione possono essere molteplici:
- Ptosi Congenita: Presente fin dalla nascita, spesso legata a un difetto nello sviluppo del muscolo elevatore della palpebra. Nei bambini affetti da ptosi, la limitazione dell'organo della vista può portare allo sviluppo di ambliopia (occhio pigro) o a un ritardo nello sviluppo visivo.
- Ptosi Acquisita: Dovuta a lesioni o alterazioni che si manifestano nel corso della vita. Queste possono interessare:
- Apparato Muscolare:
- Involutiva: Legata al naturale invecchiamento dei tessuti e all'indebolimento del tendine che collega il muscolo elevatore alla palpebra.
- Miogena: Causata da malattie che colpiscono direttamente il muscolo (es. miastenia gravis).
- Miastenica: Correlata a patologie neuromuscolari come la miastenia gravis.
- Innervazione (Neurogena): Dovuta a lesioni dei nervi che controllano il movimento palpebrale, come nel caso di paralisi del nervo facciale.
- Apparato Muscolare:
Il trattamento chirurgico della ptosi palpebrale è strettamente dipendente dalla causa sottostante. Le tecniche chirurgiche mirano a riportare la palpebra nella sua posizione fisiologica, ripristinando la simmetria tra i due emivolti e migliorando il campo visivo. Tra gli approcci chirurgici si annoverano:
- Accorciamento o sospensione del muscolo elevatore: Utilizzato in casi di ptosi miogena o involutiva.
- Resezione del muscolo di Muller: Un muscolo più piccolo che contribuisce all'elevazione palpebrale, impiegato in alcuni casi di ptosi neurogena.
- Trattamento farmacologico: Specifico per la ptosi miastenica, volto a gestire la patologia neuromuscolare di base.
Blefaroplastica e correzione della Ptosi
Malposizioni Palpebrali Inferiori: Entropion ed Ectropion
Le malposizioni della palpebra inferiore possono compromettere la corretta protezione dell'occhio e la distribuzione del film lacrimale.
- Entropion: Caratterizzato da un'inversione del margine palpebrale verso l'interno. Le ciglia, in questa condizione, sfregano sulla cornea, causando dolore, arrossamento, sensazione di corpo estraneo e lacrimazione. Nei casi più gravi, possono verificarsi cheratopatie, abrasioni corneali, ulcere e cicatrici. Il trattamento è chirurgico e prevede un riposizionamento della palpebra inferiore, spesso eseguito in anestesia locale con tecniche mini-invasive.
- Ectropion: Consiste in un'eversione del margine palpebrale verso l'esterno. Questa condizione è spesso associata a epifora (eccessiva lacrimazione) e congiuntivite cronica. L'ectropion può essere congenito, senile (legato all'invecchiamento), paralitico (dovuto a paralisi del nervo facciale), meccanico o cicatriziale. Anche in questo caso, la terapia risolutiva è chirurgica.
Tumori Palpebrali: Diagnosi Precoce e Trattamento Radicale
I tumori palpebrali rappresentano una categoria di patologie che richiede un'attenzione particolare. Tra i più frequenti si annoverano gli epiteliomi, in particolare il basalioma (o epitelioma basocellulare), che tipicamente si localizza al canto interno (tra occhio e naso) o sulla palpebra inferiore.
Il basalioma è caratterizzato da una crescita lenta e indolore, il che può portare i pazienti a ritardare la consultazione medica, arrivando in fase avanzata. Sebbene sia un tumore a bassa malignità e raramente rappresenti un pericolo per la vita, la sua evoluzione può essere distruttiva per l'occhio, erodendo e infiltrando progressivamente i tessuti circostanti. La chirurgia in questi casi deve essere radicale, prevedendo un'ampia escissione del tumore seguita da una ricostruzione immediata. L'importanza della diagnosi precoce e del riconoscimento tempestivo del tumore è quindi fondamentale.
Chirurgia Estetica e Ringiovanimento dello Sguardo
La chirurgia orbito-palpebrale si occupa anche di interventi volti a migliorare l'aspetto estetico del volto, con un'attenzione particolare alla regione perioculare.
- Blefaroplastica: Questo intervento di chirurgia estetica mira a cancellare i segni dell'età e a restituire freschezza allo sguardo. L'obiettivo primario del chirurgo oftalmoplastico è il mantenimento dell'equilibrio complessivo del volto. Con il passare degli anni, la tonicità dei tessuti palpebrali si modifica a causa della perdita di elasticità, spesso accentuata dall'esposizione solare e da fattori ereditari. La blefaroplastica consente di rimuovere l'eccesso di pelle (dermatocalasi) e di grasso, nonché di tessuto muscolare, conferendo un aspetto più giovane e riposato.
- Blefaroplastica Superiore: Corregge l'eccesso di cute della palpebra superiore.
- Blefaroplastica Inferiore: Affronta il problema delle "borse" sotto gli occhi. Il chirurgo oftalmoplastico, grazie alla profonda conoscenza dell'anatomia palpebrale, può utilizzare tecniche mini-invasive, come l'approccio transcongiuntivale, che permette di rimuovere le borse adipose senza cicatrici esterne visibili.
Tossina Botulinica: Utilizzata per attenuare le rughe di espressione causate dalla contrazione dei muscoli mimici facciali (rughe della glabella, della fronte, "zampe di gallina"). La tossina botulinica provoca una chemodenervazione temporanea, bloccando la contrazione muscolare nei punti di iniezione e impedendo la formazione di rughe secondarie alla mimica facciale. L'effetto dura circa 3 mesi, rendendo consigliabile ripetere il trattamento tre volte all'anno. I rischi e le complicazioni sono minimi e temporanei se il trattamento è eseguito da personale esperto e con prodotti di provenienza sicura. Gli oculisti, in particolare, sono stati tra i primi a utilizzare la tossina botulinica per il trattamento di patologie come il blefarospasmo e lo strabismo, e oggi la impiegano con grande sicurezza ed efficacia nella medicina estetica per il ringiovanimento dello sguardo. L'effetto non è immediato ma si manifesta gradualmente entro 7 giorni dall'iniezione.
Filler: I filler possono essere associati alla tossina botulinica per il "riempimento" delle rughe non d'espressione, contribuendo ulteriormente al ringiovanimento del volto.
Ostruzioni delle Vie Lacrimali: Un Problema Diffuso
L'ostruzione delle vie lacrimali è una condizione relativamente comune, che colpisce le donne circa dieci volte più degli uomini, probabilmente a causa di una particolare conformazione anatomica del dotto nasolacrimale. La localizzazione più frequente dell'ostruzione è nella parte terminale del dotto naso-lacrimale.
Le cause possono includere interventi chirurgici pregressi al naso, fratture, o anomalie del massiccio facciale come sinusiti o poliposi. Tuttavia, nella maggior parte dei casi, la causa specifica dell'ostruzione rimane ignota.
Sintomi e Diagnosi
Il sintomo principale è l'iperlacrimazione (epifora), con le lacrime che scendono lungo la guancia. Nel tempo, l'ostruzione può portare all'accumulo di muco-pus nel sacco lacrimale, che appare gonfio e palpabile nella zona vicino al naso. In alcuni casi, possono verificarsi infezioni acute (dacrioflemmoni) con gonfiore, dolore e secrezione purulenta.
La diagnosi avviene solitamente durante una visita oculistica, con un lavaggio delle vie lacrimali che conferma l'ostruzione. In casi selezionati, possono essere necessarie indagini radiologiche.
Trattamento dell'Ostruzione delle Vie Lacrimali
La soluzione permanente per l'ostruzione delle vie lacrimali nell'adulto richiede quasi sempre un intervento chirurgico. L'intervento più comune è la dacriocistorinostomia (DCR). Eseguita con tecniche moderne da un chirurgo oculoplastico esperto, questa procedura ha un tasso di successo a lungo termine superiore al 95%. L'intervento può essere effettuato in anestesia locale con sedazione profonda o in anestesia generale, dura meno di 30 minuti e il paziente viene dimesso in giornata. L'endoscopia lacrimale e le tecniche laser sono aree di interesse, ma al momento presentano percentuali di successo inferiori rispetto alla DCR.
Ostruzioni Congenite
Nei bambini, le vie lacrimali possono essere ostruite alla nascita per una mancata perforazione di una valvolina posta al termine del dotto naso-lacrimale. Questo causa un'eccessiva lacrimazione da uno o entrambi gli occhi. Nella maggior parte dei casi, la condizione si risolve spontaneamente entro il primo anno di vita. In questa fase, è opportuno effettuare spremiture del sacco lacrimale e mantenere le fosse nasali pulite. Se dopo il primo anno persiste l'epifora, o se si manifesta secrezione di muco-pus anche prima, è necessario un intervento chirurgico (sondaggio delle vie lacrimali in sedazione profonda) per ripristinare la pervietà.
La Traumatologia Orbitaria: Gestione Complessa di Lesioni Gravi
La traumatologia orbitaria rappresenta un settore ultraspecialistico che richiede specifiche capacità diagnostiche e chirurgiche, spesso integrate in una gestione multidisciplinare. L'obiettivo primario in seguito a un trauma oculare e facciale è la conservazione della funzione del bulbo oculare, il massimo recupero funzionale ed estetico e, soprattutto nei bambini, la tutela dello sviluppo psicofisico.
Le lesioni traumatiche in quest'area sono frequentemente associate a contenziosi medico-legali, rendendo fondamentale il rispetto di protocolli e linee guida di trattamento. La complessità di questi quadri clinici spesso necessita di indagini diagnostiche avanzate, come la Tomografia Assiale Computerizzata (TAC) e la Risonanza Magnetica (RM).
Diagnosi e Sintomatologia dei Traumi Orbitari
La TAC è fondamentale per diagnosticare la maggior parte delle fratture ossee a carico dell'orbita, specialmente nei traumi cranici. L'esame dell'occhio si basa sulla considerazione che traumi contusivi o perforanti possono causare patologie del segmento anteriore (cornea, cristallino) e posteriore (vitreo, retina, nervo ottico).
I sintomi dei traumi oculari possono variare notevolmente a seconda della localizzazione e della gravità della lesione:
- Fratture del tetto dell'orbita: Spesso associate a coinvolgimento del seno frontale (epistassi, rinoliquorrea, enfisema sottocutaneo), lesioni del nervo sopraorbitario (con anestesia locale) e, in casi gravi, danni al nervo ottico per propagazione dell'energia traumatica verso l'apice orbitario. Si possono osservare alterazioni del riflesso fotomotore e del fondo oculare. In situazioni drammatiche, può verificarsi erniazione di tessuto cerebrale (esoftalmo pulsante), con gravi conseguenze neurologiche, e lesioni ai muscoli elevatori dell'occhio.
- Fratture della parete mediale dell'orbita: Comunemente associate a fratture nasali (epistassi, liquorrea) e frontali. Spesso mascherate da edemi ed ematomi diffusi. Possono causare appiattimento delle ossa nasali, allargamento dell'orbita, dislocamento del bulbo, enfisema sottopalpebrale, limitazione dei movimenti oculari, alterazione dei margini palpebrali (telecanto) e delle vie lacrimali con conseguente lacrimazione e secrezione purulenta.
- Fratture della parete laterale: Limitata al pilastro esterno, sono rare e facilmente diagnosticabili alla palpazione, spesso asintomatiche.
- Fratture laterali infero-esterne: Spesso complesse, diagnosticabili anche in presenza di ematomi evidenti per la dislocazione della regione malare, l'appiattimento dello zigomo (nelle fratture tripartite), l'anomala posizione della palpebra inferiore e del canto esterno.
- Fratture isolate del pavimento e del bordo orbitario inferiore: Possono essere misconosciute e presentare enoftalmo (spesso tardivo), diplopia verticale (visione doppia) quasi immediata, e ipoestesia dell'emifaccia corrispondente per lesione del nervo infraorbitario.
- Frattura dell'apice dell'orbita: Si manifesta con midriasi post-traumatica (dilatazione pupillare), marcata diminuzione della vista e danni al fondo oculare.
Terapia e Rischi della Traumatologia Orbitaria
La programmazione terapeutica, quando necessaria, richiede spesso la collaborazione multidisciplinare di diverse specialità mediche. Le fratture estese, in particolare quelle frontobasali, le fratture di Le Fort e quelle dell'intero massiccio facciale, presentano sfide chirurgiche significative.
Tra le complicanze più frequenti dei traumi orbitari si annovera la rottura del sinergismo dei movimenti oculari (strabismo secondario), che nei bambini può portare a importanti alterazioni dello sviluppo visivo. Un'altra complicanza a distanza, specialmente nelle fratture inferiori dell'orbita, è l'enoftalmo, trattabile con metodiche tradizionali o innovative tecniche di medicina rigenerativa come il lipofilling.
È importante sottolineare che una percentuale significativa dei traumi trattati, soprattutto nei bambini, è evitabile attraverso un aumento della sorveglianza e delle misure preventive, sia in ambito scolastico che lavorativo.
tags: #traumatologia #orbito #palpebrale