Le verruche genitali, note anche come condilomi acuminati, rappresentano una condizione dermatologica diffusa che colpisce l'area genitale e anale. Causate principalmente da specifici ceppi del virus del papilloma umano (HPV), questi disturbi sono trasmessi attraverso il contatto sessuale. Comprendere le cause, riconoscere i sintomi, effettuare una diagnosi accurata e intraprendere il trattamento appropriato sono passaggi fondamentali per gestire efficacemente questa infezione.
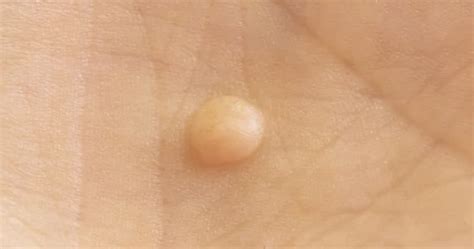
Cause delle Verruche Genitali: L'Infezione da HPV
La causa primaria delle verruche genitali è l'infezione da parte del virus del papilloma umano (HPV). Esistono oltre 70 diversi tipi di HPV, ma i ceppi più comunemente associati allo sviluppo di condilomi sono l'HPV-6 e l'HPV-11. Questi ceppi sono considerati a basso rischio oncogeno, il che significa che il loro potenziale di evolvere in forme tumorali è significativamente inferiore rispetto ad altri tipi di HPV, come i ceppi 16 e 18, noti per il loro maggiore rischio associato allo sviluppo di tumori, in particolare il cancro cervicale.
L'infezione da HPV si trasmette prevalentemente attraverso il contatto sessuale, sia esso vaginale, anale o orale, con una persona già infetta. È importante sottolineare che la trasmissione può avvenire anche in assenza di sintomi evidenti, rendendo l'infezione particolarmente insidiosa. Anche piccole lesioni cutanee o mucose, come quelle causate da eczema o infezioni fungine, possono facilitare l'ingresso del virus nell'organismo. Il sistema immunitario gioca un ruolo cruciale nel determinare la suscettibilità all'infezione e lo sviluppo di lesioni visibili. Un sistema immunitario compromesso, come quello di persone affette da HIV/AIDS o sottoposte a terapia immunosoppressiva, aumenta la probabilità di contrarre l'infezione e di sviluppare verruche genitali.
Il periodo di incubazione del virus, ovvero il tempo che intercorre tra il contagio e la comparsa delle prime manifestazioni cliniche, può variare considerevolmente, estendendosi da un minimo di 30-40 giorni fino a 180 giorni (circa 2-6 mesi). Durante questo periodo, il virus si insedia negli strati superiori della pelle o delle mucose.
Sintomi delle Verruche Genitali: Riconoscere le Manifestazioni
Le verruche genitali possono manifestarsi in modi diversi, e in molti casi l'infezione può essere asintomatica. Tuttavia, quando presenti, i sintomi possono includere:
- Escrescenze Cutanee: Le lesioni tipiche sono piccole escrescenze, che possono essere singole o multiple, rilevate o piatte. La loro colorazione varia dal rosa al grigio, al marrone chiaro, o possono essere dello stesso colore della pelle. La superficie può essere liscia, ma più comunemente è ruvida o irregolare, simile alla trama di un cavolfiore. Le dimensioni possono variare da pochi millimetri a diversi centimetri di diametro, soprattutto se non trattate.
- Forma e Aspetto: I condilomi possono assumere forme diverse: piccole protuberanze a forma di cavolfiore, lesioni piatte, a cupola o simili a creste. Nelle donne, possono comparire sulla vulva, all'interno delle pareti vaginali e sulla cervice. Negli uomini, le zone più colpite includono il pene (glande, meato uretrale, asta, solco balano prepuziale), lo scroto, la regione inguinale e l'area perianale.
- Prurito e Fastidio: Uno dei sintomi più comuni è il prurito, che può essere persistente e fastidioso, peggiorando in condizioni di calore o frizione. Possono anche manifestarsi sensazioni di bruciore o disagio, specialmente durante i rapporti sessuali.
- Dolore: Sebbene spesso indolori, le verruche più grandi o localizzate in aree soggette a frizione o pressione possono causare dolore.
- Sanguinamento: Le verruche genitali possono sanguinare, soprattutto se irritate, danneggiate durante il grattarsi, l'attrito con i vestiti o i rapporti sessuali.
- Secrezioni: In alcuni casi, può verificarsi una secrezione anormale, che può essere chiara, biancastra, giallastra o verdastra, e talvolta accompagnata da un odore sgradevole. Questo può indicare un'infezione secondaria.
- Localizzazione Interna: In alcuni casi, i condilomi possono svilupparsi internamente nel tratto genitale (vagina, cervice) o nel canale anale, rendendoli non visibili dall'esterno. Questi condilomi interni possono causare sintomi come sanguinamento vaginale o rettale insolito, dolore durante i rapporti sessuali, o una sensazione di pressione o pienezza.
Condilomi in Gravidanza
Le donne in gravidanza possono essere particolarmente suscettibili a un peggioramento dei sintomi. Le verruche, crescendo in un'area soggetta a forte dilatazione, possono aumentare di volume, causando potenziali problemi urinari o interferendo con l'elasticità dei tessuti e il parto stesso. Tuttavia, il rischio di trasmissione del virus al feto durante il parto è considerato molto basso, con casi estremamente rari di neonati affetti da verruche orali.
Diagnosi delle Verruche Genitali: Un Approccio Specialistico
La diagnosi delle verruche genitali viene solitamente effettuata da un medico specialista, come un dermatologo, un ginecologo o un urologo. Il processo diagnostico include tipicamente:
- Esame Fisico: Il medico esamina attentamente le aree genitali e anali per identificare la presenza di escrescenze o protuberanze caratteristiche dei condilomi. L'uso di una lente di ingrandimento o di un colposcopio (uno strumento ottico con ingrandimento) può essere utile per individuare lesioni di piccole dimensioni o poco visibili.
- Anamnesi: Il medico raccoglie informazioni sulla storia clinica del paziente, inclusi i sintomi, la storia sessuale e eventuali altre infezioni sessualmente trasmissibili (IST).
- Esami Specifici: Se la diagnosi non è chiara, o se si sospettano anomalie, il medico può raccomandare ulteriori indagini. Una biopsia, che prevede il prelievo di un piccolo campione di tessuto dalla lesione per un'analisi microscopica in laboratorio, può confermare la natura della lesione. In alcuni casi, può essere utilizzata una soluzione a base di acido acetico applicata sulla lesione per renderla più visibile prima della diagnosi definitiva.
- Screening per Altre IST: Data la natura sessualmente trasmessa dell'infezione, è fondamentale escludere la contemporanea presenza di altre IST come gonorrea, clamidia, HIV o sifilide.
- Screening Oncologico (per le Donne): Per le donne, specialmente quelle con verruche genitali, è raccomandato il Pap test (o test di Papanikolaou) per lo screening del cancro cervicale, dato che alcuni ceppi di HPV sono ad alto rischio oncogeno. Un esame più moderno, l'HPV test, che analizza la presenza di ceppi virali ad alto potenziale maligno, può essere effettuato a partire dai 30-35 anni.
È importante notare che il termine "condiloma" è generico e si riferisce a lesioni causate da HPV. Il "condiloma acuminato" è il tipo più comune associato all'HPV genitale.
Trattamento delle Verruche Genitali: Diverse Opzioni Terapeutiche
Esistono diverse opzioni di trattamento disponibili per le verruche genitali, mirate a rimuovere le lesioni visibili e ad alleviare i sintomi. È cruciale comprendere che i trattamenti eliminano le manifestazioni esterne del virus, ma non eradicare completamente l'HPV dall'organismo. L'infezione può rimanere latente e portare a recidive.
Terapie Farmacologiche Topiche
Questi trattamenti vengono applicati direttamente sulle lesioni e agiscono in vari modi:
- Imiquimod: Una crema che stimola il sistema immunitario locale a combattere il virus HPV.
- Podofillotossina: Disponibile in gel o liquido, questo principio attivo di origine vegetale blocca la replicazione delle cellule infette, favorendone la progressiva scomparsa. L'applicazione segue regimi definiti, solitamente due volte al giorno per tre giorni consecutivi, con pause di quattro giorni, ripetibili fino a quattro volte.
- Sinecatechine: Un altro farmaco topico derivato da estratti vegetali.
- Agenti Caustici: Come l'acido tricloroacetico (TCA), che brucia le proteine delle cellule virali.
Questi farmaci topici sono generalmente ben tollerati, ma possono causare lievi effetti collaterali come irritazione cutanea, arrossamento o bruciore nella zona trattata.
Terapie Fisiche e Chirurgiche
Per condilomi refrattari, di grandi dimensioni o in posizioni difficili da trattare con farmaci topici, si ricorre a procedure ambulatoriali o chirurgiche:
- Crioterapia (Terapia Criogenica): Questo metodo non invasivo utilizza il freddo estremo, solitamente azoto liquido, per distruggere le cellule infette. Il medico applica l'azoto liquido alla lesione, causando la formazione di una crosta che si staccherà nel tempo. Potrebbero essere necessarie più sedute.
- Escissione Chirurgica: Le verruche possono essere rimosse chirurgicamente in anestesia locale. Questa tecnica può prevedere punti di sutura nei casi più complessi.
- Laserterapia: L'utilizzo di un raggio laser ad alta precisione distrugge il tessuto infetto dal virus HPV. Il trattamento laser è minimamente invasivo, generalmente ben tollerato con anestesia locale, e offre una guarigione più rapida con un basso rischio di infezioni e cicatrici. La durata della seduta varia dai 10 ai 30 minuti a seconda delle dimensioni e del numero delle lesioni.
- Elettrocauterizzazione (Diatermocoagulazione): Utilizza una corrente elettrica per distruggere le verruche, particolarmente efficace per condilomi più piccoli.
Soluzioni Naturali e Complementari
Alcune soluzioni naturali come l'olio di tea tree, l'aloe vera, l'aceto di mele e l'aglio sono talvolta citate per le loro proprietà antivirali e cicatrizzanti. Tuttavia, prima di intraprendere percorsi alternativi, è fondamentale consultare uno specialista per garantirne la sicurezza e l'efficacia.
Prevenzione delle Verruche Genitali: Strategie Efficaci
La prevenzione gioca un ruolo cruciale nella gestione delle verruche genitali. Le strategie più importanti includono:
- Vaccinazione Anti-HPV: Il vaccino contro l'HPV è uno strumento preventivo fondamentale. L'Organizzazione Mondiale della Sanità (OMS) raccomanda la vaccinazione, generalmente intorno ai 11-12 anni, con schemi vaccinali che prevedono due o tre dosi a seconda dell'età. Il vaccino offre protezione contro i ceppi di HPV più comuni e responsabili della maggior parte dei casi di cancro e di verruche genitali. La vaccinazione è offerta gratuitamente in molti paesi, anche ai giovani adulti fino a una certa età.
- Uso del Preservativo: L'utilizzo del preservativo durante i rapporti sessuali riduce significativamente il rischio di trasmissione dell'HPV, sebbene non possa garantire una protezione al 100% poiché il virus può essere presente su aree non coperte dal preservativo.
- Comportamenti Sessuali Responsabili: Limitare il numero di partner sessuali e mantenere una comunicazione aperta con il partner riguardo alla salute sessuale può contribuire a ridurre il rischio di contrarre e trasmettere l'HPV.
- Igiene Personale: Mantenere una buona igiene personale può aiutare a prevenire la diffusione del virus, sebbene non sia una misura sufficiente da sola.
VACCINO HPV HA SENSO FARLO?
Prognosi e Gestione a Lungo Termine
La prognosi per le verruche genitali è generalmente buona, soprattutto con una diagnosi precoce e un trattamento adeguato. Molte persone riscontrano una risoluzione spontanea delle lesioni nel tempo, in particolare quelle con un sistema immunitario sano. Tuttavia, le recidive sono comuni (fino al 30-40% dei casi nei primi mesi) poiché il virus può persistere nella pelle sana circostante.
È essenziale sottoporsi a regolari controlli medici per monitorare l'eventuale ricomparsa delle lesioni e per valutare la necessità di ulteriori trattamenti. La gestione a lungo termine implica non solo la rimozione delle lesioni visibili, ma anche la consapevolezza dei rischi associati all'infezione da HPV e l'adozione di pratiche preventive continue.
In conclusione, le verruche genitali sono una condizione comune ma gestibile causata dall'HPV. Una comprensione approfondita delle loro cause, dei sintomi, dei metodi diagnostici e delle opzioni terapeutiche, unita a un forte impegno nella prevenzione, è fondamentale per la salute sessuale e il benessere generale.
tags: #verruche #genitali #dermatologo