Le verruche sono piccole escrescenze cutanee, spesso ruvide al tatto, che si sviluppano a seguito di un'infezione causata dal virus HPV, noto come papillomavirus umano. Sebbene nei bambini tendano a scomparire autonomamente in tempi relativamente brevi, negli adulti possono persistere più a lungo. Generalmente innocue, le verruche sono comunque trattate tempestivamente per evitare disagi o la loro diffusione. La gravidanza, tuttavia, introduce una serie di considerazioni specifiche riguardo alla loro insorgenza, gestione e sicurezza per il feto.
Comprendere il Papillomavirus Umano (HPV)
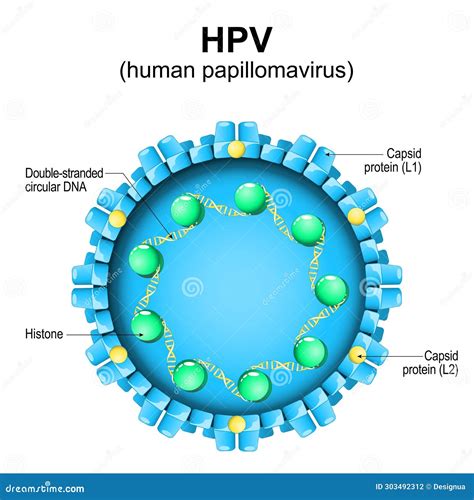
Il papillomavirus umano (HPV) è un virus a doppio filamento di DNA, con circa 150 tipi conosciuti, ma solo alcuni sono responsabili delle infezioni cutanee che portano alla formazione delle verruche. La trasmissione avviene principalmente attraverso il contatto diretto pelle contro pelle, o per trasporto indiretto di materiale virale sulla cute (autoinoculazione), ad esempio grattando una verruca e toccando in seguito altre parti del corpo. L'infezione è favorita da minuscoli traumatismi o escoriazioni che facilitano la penetrazione del virus nella cute o nelle mucose.
La suscettibilità all'infezione da HPV è strettamente correlata allo stato immunitario del soggetto. Uno stato di immunodepressione, come quello che si verifica nei pazienti sottoposti a trapianto d'organo o affetti da HIV, si associa a forme cliniche diffuse e di difficile trattamento. Talvolta, la presenza di verruche può rappresentare il primo segno clinico di uno stato di immunodepressione incipiente, ma più spesso sono un evento occasionale privo di conseguenze.
Esistono diversi ceppi di HPV, classificati in generi (α, β, γ, μ, ν) e distinti in tipi cutanei e mucosi. Gli HPV mucosi, appartenenti al genere α, prediligono le membrane mucose causando lesioni definite "condilomi" o "verruche genitali". Questi includono HPV benigni a basso rischio (sottotipi 6 e 11) e HPV "oncogeni" (sottotipi 16 e 18), capaci di indurre, nel tempo e se non eliminati, formazioni tumorali come il tumore del collo dell'utero o del pene. Gli HPV cutanei, soprattutto del genere β, infettano il tessuto cutaneo determinando le verruche volgari e plantari (sottotipi 1, 2, 4, 27 e 57) o le verruche piane (sottotipi 3 e 10).
L'infezione da HPV è molto diffusa, rappresentando un problema medico comune soprattutto nei bambini in età scolare e nei giovani adulti. Le verruche cutanee sono generalmente asintomatiche, ma possono causare prurito, fastidio o imbarazzo estetico.
Verruche in Gravidanza: Un Fenomeno Legato alle Difese Immunitarie
La donna in gravidanza è maggiormente esposta al rischio di infezione da HPV rispetto alle non gravide a causa del transitorio abbassamento delle difese immunitarie che la gravidanza comporta. Per questa ragione, sia le verruche cutanee che quelle genitali che si presentano durante la gestazione possono derivare da una riattivazione del virus contratto prima della gravidanza, oltre che da un'infezione acquisita primariamente in gravidanza.
La maggiore probabilità di recidive porta a considerare il trattamento in prossimità del parto (8°-9° mese), a meno che non vi siano sintomi particolarmente fastidiosi come sanguinamento o prurito. È fondamentale notare che, in gravidanza, le terapie mediche topiche o orali come imiquimod e podofillotossina sono controindicate per la possibilità di assorbimento sistemico. Sono invece possibili trattamenti fisici come la crioterapia e la diatermocoagulazione.
La presenza di condilomi al momento del parto non è un'indicazione sufficiente al parto cesareo, a meno che le lesioni non ostacolino la fuoriuscita del neonato o causino sanguinamento importante.
HPV e GRAVIDANZA - Cosa bisogna sapere? Ecco la risposta della Dr.ssa Roberta Corti - MALEDETTO HPV
Tipologie di Verruche e Loro Caratteristiche
Le verruche si manifestano in diverse forme, ognuna con caratteristiche specifiche:
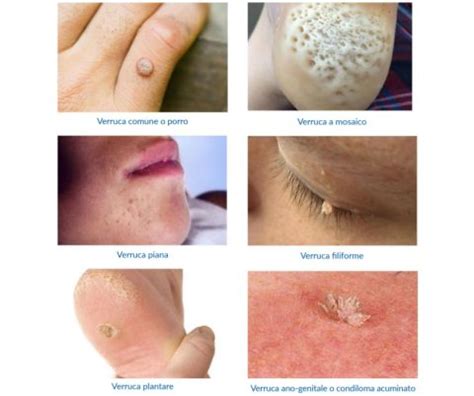
- Verruche volgari o comuni: La forma più frequente. Si presentano come lesioni estroflesse, cupoliformi o a cavolfiore, di colore roseo-giallastro, con superficie ruvida e dimensioni variabili. Interessano soprattutto il dorso delle mani e le dita. Sono facilmente distinguibili da nei o calli per la loro consistenza spessa e la crescita rapida.
- Verruche filiformi (o digitate): Lesioni lunghe e sottili, con una base di impianto stretta e protrudenti verso l'esterno. Il colore è roseo/biancastro e la superficie talvolta ruvida. Spesso multiple, si localizzano tipicamente nella zona della barba (autoinoculazione da rasatura). È sconsigliato rimuoverle a casa per la vicinanza a zone sensibili.
- Verruche piane: Piccole lesioni tondeggianti o ovalari, piatte o leggermente rilevate, dello stesso colore della cute oppure giallastre. Spesso multiple, si localizzano tipicamente al volto, dorso delle mani e polsi. Appaiono come piccole papule lisce, dal colore marroncino chiaro o giallastro. Sono più frequenti nei giovani.
- Verruche plantari: Possono essere di tipo semplice oppure a mosaico. Quelle semplici si manifestano come lesioni estroflesse giallastre picchettate da punti nerastri (capillari trombizzati). Possono causare dolore notevole, soprattutto se situate in zone sottoposte a pressione. Le verruche plantari a mosaico derivano dalla confluenza di tante piccole verruche superficiali e solitamente non sono dolorose. Si diffondono facilmente in ambienti umidi come piscine e palestre.
- Verruche periungueali: Si manifestano intorno al letto delle unghie, anche se con il tempo possono svilupparsi tra l’unghia e il letto ungueale, dando vita a verruche subungueali.
- Verruche a mosaico: Compaiono in gruppo sotto forma di piccole croste di colore biancastro e somigliano ai tasselli di un mosaico. Generalmente si manifestano sotto alle dita dei piedi.
- Condilomi acuminati (verruche genitali): Lesioni estroflesse biancastre o marroni, acuminate o appiattite, a superficie cheratosica. Si manifestano a livello degli organi riproduttivi e possono localizzarsi all’interno della vagina e/o dell’ano, nell’area pubica e tra le cosce. Il rischio di contrarre l’infezione può essere ridotto limitando il numero di partner sessuali.
- Cheratosi seborroiche: Chiamate impropriamente verruche senili, non sono causate da un virus ma rappresentano una forma di iperplasia benigna della pelle. La loro comparsa è frequente nelle persone anziane e non richiede trattamento se non per motivi estetici o se soggette a irritazioni.
Diagnosi delle Verruche
La diagnosi delle verruche si basa essenzialmente sull'esame clinico, ossia sull'osservazione della lesione da parte del medico. Nella maggior parte dei casi, al medico è sufficiente una rapida valutazione della zona interessata per identificare la natura della lesione. In alcuni casi, può essere utile l'esame dermoscopico per osservare i capillari presenti nella verruca e differenziarla da altre lesioni cutanee, come le cheratosi seborroiche.
Nei pazienti con difetti del sistema immunitario, in caso di mancata risposta alle terapie standard o se le verruche sono pigmentate, dure e/o ulcerate, dovrebbe essere esclusa la possibilità di un tumore indotto da infezione persistente da HPV mediante biopsia ed esame istologico.
Trattamenti per le Verruche: Opzioni e Considerazioni
Esistono molteplici approcci per curare le verruche, ma nessuna è uniformemente efficace. La scelta terapeutica si differenzia in base al tipo di verruca, alla sua posizione, profondità, numero ed estensione.
Trattamenti Topici:
- Acido acetilsalicilico e acido lattico: Soluzioni o cerotti da applicare direttamente sulla verruca per diverse settimane (circa 12). Aiutano a ridurre il volume dell'escrescenza, indebolendola e eliminandola progressivamente.
- Retinoidi: Creme a base di retinoidi sono preferibili per le verruche piane, specialmente se localizzate sul volto, poiché favoriscono l'esfoliazione e il ricambio delle cellule cutanee senza lasciare esiti cicatriziali o macchie.
- Farmaci che stimolano la risposta immunitaria locale: Come imiquimod, dinitroclorobenzene o difenciprone. Vengono applicati direttamente sulla verruca, inducendo il corpo a reagire e attaccare il tessuto verrucoso. L'imiquimod è particolarmente utile se le lesioni sono numerose (>5) ma di piccole dimensioni.
Trattamenti Fisici:
- Crioterapia: Applicazione di azoto liquido sulla verruca. Può essere doloroso ma è efficace nel 70% dei casi. Viene ripetuta ogni 1-2 settimane fino alla scomparsa.
- Elettrochirurgia (Diatermocoagulazione): Usata per verruche estese, con un'alta percentuale di successo. Consiste nella cauterizzazione del tessuto verrucoso.
- Laserterapia (inclusa Vaporizzazione con laser): Impiega un raggio laser per bruciare e distruggere il tessuto della verruca. È una tecnica precisa che consente di trattare verruche senza danneggiare eccessivamente i tessuti circostanti. Il laser evapora l'acqua nelle cellule, causandone la distruzione.
- Trattamento fotodinamico (PDT): Combina un agente fotosensibilizzante con luce di specifica lunghezza d'onda per distruggere le verruche.
- Iniezioni di bleomicina: Un farmaco chemioterapico iniettato direttamente nella verruca per distruggere il tessuto virale, utilizzato per verruche resistenti.
Considerazioni Specifiche in Gravidanza:
In gravidanza, le terapie mediche sistemiche o con potenziale assorbimento sono controindicate. Si prediligono trattamenti fisici come la crioterapia o la diatermocoagulazione. L' "attesa vigile" è spesso consigliata per verruche piccole, non dolorose e non localizzate in aree problematiche, con l'obiettivo di attendere la fine della gravidanza per eventuali trattamenti. L'automedicazione è assolutamente da evitare.
Prevenzione delle Verruche
La prevenzione è fondamentale per evitare l'insorgenza e la ricomparsa delle verruche. Le misure principali includono:
- Evitare il contatto diretto: Non toccare le verruche proprie o altrui.
- Igiene personale: Lavare accuratamente le mani, soprattutto dopo aver toccato superfici potenzialmente contaminate.
- Protezione in luoghi pubblici: Evitare di camminare a piedi nudi in ambienti umidi e caldi come piscine, saune, palestre e spogliatoi. Utilizzare ciabatte o scarpe protettive.
- Cura della pelle: Mantenere la pelle idratata e trattare tempestivamente piccole lesioni, tagli o abrasioni per evitare che diventino porte d'ingresso per il virus.
- Non condividere oggetti personali: Evitare la condivisione di asciugamani, rasoi, strumenti per la cura delle unghie.
- Protezione sessuale: Per quanto concerne i condilomi (verruche genitali), limitare il numero di partner sessuali e utilizzare il preservativo, che riduce il rischio di contagio anche se non lo elimina completamente.
- Vaccinazione anti-HPV: L'introduzione della vaccinazione (quadrivalente e nonavalente) rappresenta uno strumento di prevenzione primaria efficace contro i condilomi e i tumori associati all'HPV. Per chi pianifica una gravidanza, il vaccino è uno strumento di prevenzione utile prima del concepimento.
Prognosi e Rischi a Lungo Termine
In sede cutanea, se il sistema immunitario è efficiente, circa il 65% delle verruche non trattate regredisce spontaneamente nell'arco di alcuni mesi o anni. In sede mucosa, la regressione spontanea si verifica in circa il 30% dei soggetti non trattati nell'arco di 6 mesi.
Quando l'infezione da HPV non viene risolta, può diventare persistente. Il virus penetra negli strati profondi della cute e delle mucose, integrandosi nelle cellule e modificandone la capacità di differenziarsi e moltiplicarsi. Le infezioni persistenti da HPV oncogeni (soprattutto i sottotipi 16 e 18) sono chiaramente associate a carcinomi della cervice uterina, vagina, vulva, pene e ano, nonché a carcinomi dell'orofaringe. Le infezioni persistenti da HPV del genere β sono associate a lesioni pre-cancerose della cute e a tumori cutanei non melanoma, specialmente nei soggetti immunodepressi.
La presenza di HPV nella madre non comporta automaticamente un'infezione nel bambino. Esiste una piccola percentuale di rischio di trasmissione al neonato durante il parto, ma è molto bassa e l'infezione guarisce quasi sempre spontaneamente.
Le verruche, pur essendo spesso benigne, non devono essere sottovalutate. Una corretta identificazione, il trattamento tempestivo e le giuste precauzioni possono fare la differenza tra una guarigione rapida e una lunga convivenza con fastidi e recidive.
tags: #verruche #sul #collo #in #gravidanza