La vitiligine e l'insufficienza surrenalica, nota anche come Malattia di Addison, sono due condizioni mediche che, sebbene apparentemente distinte, presentano un legame intrigante e significativo. L'insufficienza surrenalica è una condizione clinica complessa e potenzialmente pericolosa per la vita, caratterizzata dall'incapacità delle ghiandole surrenali di produrre quantità adeguate di ormoni steroidei. Queste ghiandole, situate sopra i reni, sono fondamentali per la sopravvivenza poiché secernono il cortisolo (spesso chiamato "ormone dello stress"), l'aldosterone (che regola l'equilibrio di sali e liquidi) e gli androgeni (ormoni sessuali). La vitiligine, d'altra parte, è una malattia della pelle che colpisce circa l’1% della popolazione mondiale, caratterizzata dalla comparsa di chiazze depigmentate sulla cute.
Le Manifestazioni Cutanee dell'Insufficienza Surrenalica
Una delle manifestazioni cutanee più caratteristiche dell'insufficienza surrenalica, in particolare nella sua forma primaria (Malattia di Addison), è l'iperpigmentazione. Questo fenomeno si sviluppa a causa dell'aumento dell'ormone adrenocorticotropo (ACTH) prodotto dall'ipofisi in risposta alla carenza di cortisolo. L'ACTH, quando prodotto in eccesso, stimola i melanociti, le cellule responsabili della produzione di melanina, a sintetizzare più pigmento. Questo porta a un'iperpigmentazione diffusa della pelle, che assume un colorito bronzeo, simile a un'abbronzatura, particolarmente evidente nelle pieghe cutanee, nelle cicatrici, nei punti di pressione (gomiti, ginocchia, nocche) e sulle mucose, come quelle orali. Questo segno distintivo è spesso presente anche nelle forme di insufficienza surrenalica associate a malattie autoimmuni, dove si riscontra frequentemente vitiligine e alopecia areata.
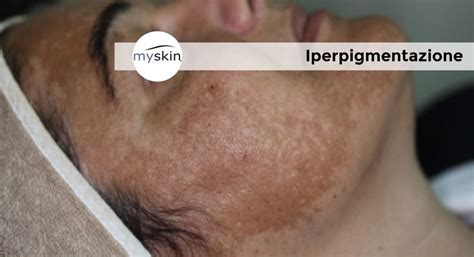
Oltre all'iperpigmentazione, la carenza di cortisolo influisce negativamente sulla capacità della pelle di mantenere la sua funzione barriera. Il cortisolo regola numerosi processi infiammatori e immunologici nella pelle, e la sua assenza porta a un aumento della perdita transepidermica di acqua (TEWL), causando secchezza, desquamazione e una maggiore suscettibilità alle irritazioni. Questa disfunzione della barriera cutanea aumenta il rischio di infezioni secondarie, reazioni allergiche e infiammazioni croniche. La pelle disidratata diventa più fragile e incline a sviluppare rugosità e irritazioni. Inoltre, la mancanza di cortisolo e aldosterone altera il bilancio idrico ed elettrolitico del corpo, con effetti diretti sull’idratazione e la produzione di sebo nella pelle. Il deficit di aldosterone provoca una perdita di sodio e acqua, riducendo l’idratazione della pelle e causando secchezza diffusa.
La carenza di cortisolo compromette anche la capacità del corpo di rispondere alle lesioni cutanee e di avviare il processo di guarigione. Il cortisolo è essenziale per modulare l’infiammazione e stimolare la riparazione dei tessuti; senza di esso, la guarigione delle ferite è rallentata, con un aumento del rischio di cicatrici croniche o complicazioni come infezioni. Nei casi più gravi, ferite apparentemente semplici possono evolvere in ulcerazioni difficili da trattare.
Vitiligine: Una Patologia Autoimmune con Implicazioni Cutanee
La vitiligine è una patologia in cui il sistema immunitario aggredisce i melanociti, le cellule responsabili della produzione di melanina, portando alla formazione di chiazze bianche sulla pelle. Sebbene la causa esatta sia ancora oggetto di studio, si ritiene che una combinazione di fattori genetici e ambientali giochi un ruolo cruciale. La ricerca ha individuato più di 30 geni connessi con la malattia, coinvolti nella funzionalità del sistema immunitario o nella biologia dei melanociti.
Esistono diverse forme di vitiligine, tra cui la forma generalizzata, la più frequente, che può iniziare a qualsiasi età e tende a progredire in modo intermittente nel corso della vita del paziente. La vitiligine unilaterale (segmentale) differisce da quella generalizzata in molti aspetti importanti: esordisce più comunemente nei bambini e nei giovani adulti, per poi progredire per un periodo limitato, di solito 1-2 anni, e quindi assestarsi definitivamente. Oltre alle chiazze bianche sulla pelle, i soggetti affetti da vitiligine possono notare l’incanutimento precoce di capelli, sopracciglia, ciglia e barba (poliosi).
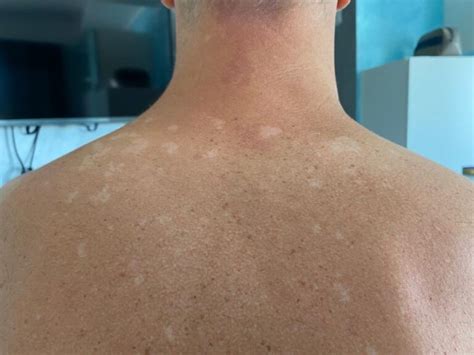
La vitiligine, essendo una patologia autoimmune, può coesistere con altre malattie autoimmuni. Questo è uno dei motivi principali per cui si osserva una maggiore incidenza di vitiligine in pazienti con insufficienza surrenalica su base autoimmune, come nelle sindromi polighiandolari autoimmuni (APS).
La Sindrome Polighiandolare Autoimmune (APS)
Le sindromi polighiandolari autoimmuni (APS) sono un gruppo di malattie in cui il sistema immunitario attacca più ghiandole endocrine contemporaneamente. Esistono diversi tipi di APS, ma le più rilevanti in questo contesto sono:
- APS di tipo 1 (APS-1): Caratterizzata dalla triade di candidosi cronica mucocutanea, ipoparatiroidismo e malattia di Addison. Altre condizioni autoimmuni, come la vitiligine e l'alopecia areata, possono essere presenti.
- APS di tipo 2 (APS-2): Caratterizzata dalla combinazione di malattia di Addison con tiroidite autoimmune (Hashimoto o Graves) e/o diabete mellito di tipo 1. La vitiligine e l'alopecia areata sono frequentemente associate.
- APS di tipo 4: Sebbene non sia una classificazione universalmente riconosciuta come le precedenti, si riferisce a condizioni in cui l'autoimmunità colpisce più organi, ma senza la specifica combinazione di APS-1 o APS-2. In questo contesto, l'insufficienza surrenalica può coesistere con la vitiligine come parte di un quadro autoimmune più ampio.
Uno studio condotto su 29 pazienti con APS di tipo 1 e 114 pazienti con APS di tipo 2 o di tipo 4 ha evidenziato un rischio cumulativo significativamente maggiore di sviluppare insufficienza surrenalica autoimmune (AAD) nei pazienti con APS-1 (94,2%) rispetto a quelli con APS-2 e APS-4 (38,7%). Il rischio era elevato sia nei maschi che nelle femmine con APS-1, mentre in quelli con APS-2 e APS-4 era alto solo nei maschi. Questo studio ha anche identificato dei "punti di non ritorno" nella progressione verso l'AAD: per i pazienti con APS-1 è lo stadio 1 (aumento della renina plasmatica), mentre per quelli con APS-2 e APS-4 è lo stadio 2 (nessuna risposta del cortisolo al test ACTH).
Diagnosi e Gestione
La diagnosi di insufficienza surrenalica richiede un approccio multidisciplinare e si basa su una combinazione di anamnesi, esame obiettivo e test di laboratorio specifici. I sintomi iniziali sono spesso subdoli e aspecifici, il che rende la diagnosi difficile. L'affaticamento cronico, la perdita di peso inspiegabile, l'ipotensione (pressione bassa), la debolezza muscolare, i disturbi gastrointestinali e le alterazioni dell'umore sono comuni.
Il "gold standard" per la diagnosi è il test di stimolazione con ACTH (o test al Synacthen). Durante questa procedura, viene somministrata una forma sintetica dell'ormone ACTH e si misura la risposta delle ghiandole surrenali producendo cortisolo a intervalli di 30 e 60 minuti. Se le surrenali non rispondono adeguatamente, la diagnosi di insufficienza primaria è confermata. Altri esami del sangue includono il pannello elettrolitico, che può rivelare bassi livelli di sodio (iponatriemia) e alti livelli di potassio (iperkaliemia), tipici della carenza di aldosterone.
Nel caso della vitiligine, la diagnosi viene posta principalmente attraverso l'esame obiettivo da parte di un dermatologo. L'ispezione con la lampada di Wood, una luce ultravioletta che rende le macchie di vitiligine di un bianco latteo brillante e dai bordi netti, è un passaggio fondamentale. In casi rari e dubbi, può essere eseguita una piccola biopsia cutanea.
Il trattamento dell'insufficienza corticosurrenalica si basa sulla terapia sostitutiva ormonale, volta a mimare il più fedelmente possibile il ritmo fisiologico di secrezione degli ormoni mancanti. Il pilastro della terapia è la sostituzione dei glucocorticoidi, solitamente effettuata con l'idrocortisone, associata alla sostituzione dei mineralocorticoidi (fludrocortisone) nei pazienti con insufficienza primaria. Un aspetto cruciale del trattamento è l'educazione del paziente alla gestione delle "stress doses", ovvero l'aumento della dose di glucocorticoidi in caso di malattia, traumi o interventi chirurgici.
Dott. Alberto Scala: "Crisi surrenaliche" - Conferenza Online AIPAd 14/11/2020 - Parte 2
Per la vitiligine, il panorama terapeutico ha visto progressi significativi. La fototerapia NB-UVB è considerata il trattamento d'elezione per la vitiligine generalizzata. Sono in fase di studio e utilizzo anche terapie innovative come gli inibitori topici delle JAK (es. ruxolitinib). Fondamentale è anche la fotoprotezione, poiché le macchie di vitiligine, mancando di melanina naturale, si scottano facilmente.
L'Importanza di una Diagnosi Tempestiva e di un Team Multidisciplinare
La stretta correlazione tra vitiligine e insufficienza surrenalica, specialmente in contesti autoimmuni, sottolinea l'importanza di una diagnosi tempestiva e di un approccio integrato. Pazienti che presentano vitiligine, soprattutto se associata ad altri segni o sintomi suggestivi di disfunzione surrenalica (come affaticamento cronico, perdita di peso, ipotensione), dovrebbero essere valutati da un medico per escludere o confermare un'insufficienza surrenalica.
Allo stesso modo, pazienti con diagnosi di insufficienza surrenalica dovrebbero essere monitorati per la possibile insorgenza di altre patologie autoimmuni, inclusa la vitiligine. La gestione di queste condizioni richiede un team multidisciplinare che può includere endocrinologi, dermatologi, immunologi e medici di medicina generale.
In Italia, l'A.I.P.Ad. (Associazione Italiana Pazienti Addison) svolge un ruolo fondamentale nel supportare i pazienti e nel promuovere la consapevolezza su queste patologie.
Con una diagnosi corretta e una terapia sostitutiva adeguata, la prognosi per i pazienti con insufficienza corticosurrenalica è generalmente eccellente, permettendo loro di condurre una vita normale e attiva. La gestione della vitiligine, sebbene non sempre porti a una remissione completa, può significativamente migliorare l'aspetto estetico e la qualità della vita del paziente attraverso le terapie disponibili. La comprensione del legame tra queste due condizioni è essenziale per fornire cure ottimali e migliorare il benessere dei pazienti.
tags: #vitiligine #insufficienza #surrenalica