L'iperpigmentazione della pelle, o irregolarità della tonalità della pelle, è una condizione comune che interessa molte persone in tutto il mondo. Caratterizzata dalla comparsa di aree cutanee più scure rispetto alla pelle circostante, questa condizione può avere un impatto significativo sull'aspetto estetico e sul benessere psicologico di chi ne è affetto. Comprendere le cause sottostanti, le diverse tipologie e le strategie di gestione è fondamentale per affrontare efficacemente questo fenomeno.
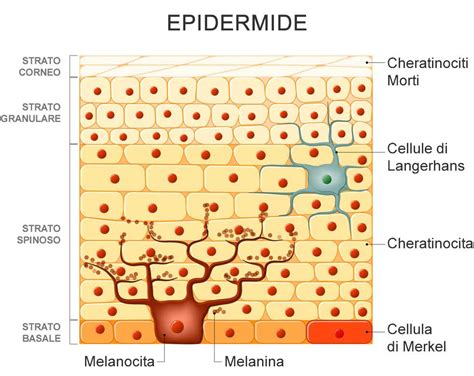
Prima di approfondire l'iperpigmentazione, è essenziale partire da che cos'è la pigmentazione, o più semplicemente, il colore della pelle. Il naturale colore della pelle è influenzato da diversi fattori che includono la vascolarizzazione (volume di vasi sanguigni), la distribuzione di melanina e carotene (pigmenti naturali) e lo spessore della pelle. La melanina è, insieme ad altri cromofori, o elementi foto-assorbenti, il principale responsabile della colorazione della pelle. È prodotta da cellule chiamate melanociti, che si trovano sullo strato basale della pelle a livello dermo-epidermico. La melanogenesi, o processo di produzione della melanina, avviene nei melanosomi. Con il tempo i cheratinociti (le cellule che producono cheratina) e i melanosomi migrano sulla superficie della pelle per venire eliminati. La sintesi della melanina all'interno dei melanosomi e il loro trasferimento verso i vicini cheratinociti determina la pigmentazione, o colore, della pelle.
L'iperpigmentazione è lo sviluppo di un'area cutanea più scura rispetto alla pelle circostante. Questo fenomeno è causato da un volume eccessivo e da un'irregolare distribuzione della melanina, il pigmento naturale che dona alla pelle il suo colore. Un accumulo di melanina può determinare lo sviluppo di macchie sulla superficie della pelle. È sintomo di una condizione che può essere determinata dagli effetti dei raggi UV o dall'interazione tra raggi UV e sostanze chimiche presenti nella pelle (come gli ormoni nel caso del melasma gravidico o medicinali per la pigmentazione indotta della pelle) o ancora per condizioni di infiammazione diretta (come nel caso di segni della pelle a tendenza acneica). Le macchie scure sono causate nei melanociti, le cellule che producono i pigmenti a livello basale dell'epidermide. Queste cellule reagiscono agli stimoli (come l'esposizione ai raggi UV) producendo melanina in eccesso. Gli accumuli di melanina in eccesso raggiungono gli strati più superficiali dell'epidermide. È possibile ridurre le macchie scure a livello della superficie epidermica. Tuttavia, i melanociti responsabili della loro comparsa restano iperattivi. Il risultato è che le macchie continuano a riapparire e ad alterare l’uniformità dell’incarnato.
Sintomi e Manifestazioni dell'Iperpigmentazione
L'iperpigmentazione si manifesta con una serie di segni visibili sulla pelle, che variano a seconda del tipo di iperpigmentazione e della sua causa sottostante. I sintomi più comuni includono:
- Macchie scure localizzate: La manifestazione più evidente è la comparsa di aree circoscritte di pelle più scura rispetto alla zona circostante. Queste macchie possono variare di dimensioni, dalla grandezza di una lentiggine fino a estendersi su ampie aree cutanee. La loro forma è generalmente irregolare e possono presentarsi su diverse parti del corpo.
- Tonalità della pelle non uniforme: L'iperpigmentazione può causare un'alterazione generale della pigmentazione, con una distribuzione irregolare della melanina. Questo può rendere la pelle visibilmente a chiazze, creando un contrasto tra le aree più chiare e quelle più scure. Tale effetto è spesso più evidente in zone esposte al sole, come il viso, le mani, il décolleté e le braccia.
- Colorazione marrone, grigiastra o nerastra: A seconda della profondità della pigmentazione, le macchie possono assumere diverse tonalità. Quando l'iperpigmentazione è superficiale, solitamente appare di colore marrone. Se il pigmento è depositato più in profondità nella pelle, può manifestarsi con una colorazione grigio-bluastra o nerastra, in particolare nelle persone con tonalità di pelle più scure.
- Aspetto di macchie “a chiazze”: L'iperpigmentazione non sempre si manifesta con bordi netti. In alcuni casi, le macchie possono fondersi con la pelle circostante, creando un effetto sfumato. Questo è particolarmente comune nelle zone dove l'esposizione al sole è stata prolungata o ripetitiva.
- Aree simmetriche del corpo: In alcune forme di iperpigmentazione, come il melasma, le macchie scure possono apparire simmetricamente su entrambi i lati del corpo. Ad esempio, possono svilupparsi macchie su entrambe le guance, sulla fronte o lungo il labbro superiore, creando un aspetto bilaterale della condizione.
- Comparsa graduale o improvvisa: L'iperpigmentazione può svilupparsi lentamente nel tempo, in modo graduale e quasi impercettibile, o può emergere improvvisamente. La velocità con cui si manifesta dipende da vari fattori, tra cui l'esposizione a elementi scatenanti, la genetica e la risposta della pelle.
- Tendenza a persistere a lungo termine: Le macchie scure causate dall'iperpigmentazione tendono a persistere per lunghi periodi, e in alcuni casi possono durare anni. La loro durata dipende dalla causa e dal tipo di iperpigmentazione, ma è comune che le aree iperpigmentate rimangano visibili anche dopo che il fattore scatenante è stato eliminato.
- Aree sensibili alla luce solare: Le aree di pelle iperpigmentata tendono a scurirsi ulteriormente con l'esposizione ai raggi UV. Questa fotosensibilità è un aspetto caratteristico dell'iperpigmentazione, con le macchie che possono diventare più evidenti e accentuate dopo l'esposizione alla luce solare.
- Aspetto rugoso o irregolare della pelle: In alcuni casi, la pelle colpita da iperpigmentazione può apparire leggermente più spessa o ruvida al tatto, soprattutto quando è associata ad altri processi dermatologici, come cicatrici o infiammazioni preesistenti.
- Sviluppo post-infiammatorio: Spesso, l'iperpigmentazione compare in aree precedentemente colpite da un'infiammazione o lesione, come acne, dermatiti o traumi cutanei. In questi casi, la pelle scura si sviluppa nella zona in cui si è verificato l'evento infiammatorio, e può essere più scura della pelle circostante per diverso tempo.
- Diffusione in aree visibili del corpo: L'iperpigmentazione può verificarsi in qualsiasi parte del corpo, ma tende a essere più evidente e preoccupante quando compare in aree altamente visibili, come il viso, il collo, il dorso delle mani o le gambe. La comparsa di macchie scure in queste zone può portare a una maggiore consapevolezza estetica e influenzare la qualità della vita delle persone affette.
- Aree colpite da danni solari cronici: Le parti del corpo più esposte al sole, come il viso, il collo e le mani, sono spesso le più colpite dall'iperpigmentazione legata al danno solare. Questo si traduce in macchie solari o lentiggini senili che si manifestano gradualmente con l'età e l'accumularsi dell'esposizione ai raggi UV.
Questi sintomi variano in base alla causa scatenante e alla tipologia di iperpigmentazione, ma rappresentano un quadro generale delle manifestazioni che si possono osservare nella pratica dermatologica.
Cause dell'Iperpigmentazione
L'iperpigmentazione può essere innescata da una varietà di fattori, sia interni che esterni, che influenzano il normale funzionamento dei melanociti e la produzione di melanina. Questi fattori sono spesso complessi e interconnessi, influenzando la pigmentazione della pelle in modi diversi.
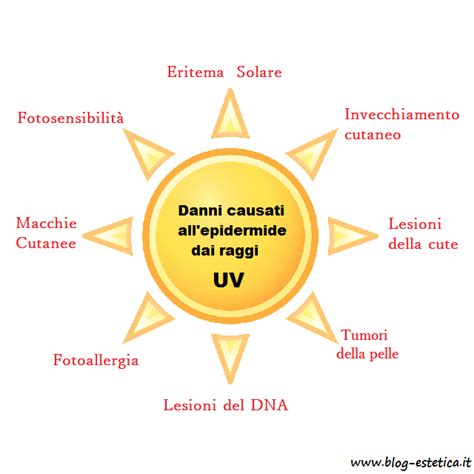
Le principali cause dell'iperpigmentazione includono:
- Esposizione solare: La luce solare è una delle principali cause di iperpigmentazione. I raggi ultravioletti (UV) stimolano i melanociti a produrre più melanina come meccanismo di difesa per proteggere la pelle dai danni causati dalle radiazioni. Tuttavia, un’eccessiva esposizione al sole può causare un accumulo irregolare di melanina, portando alla formazione di macchie scure, note come lentiggini solari o macchie dell’età. L'esposizione ai raggi UV e all'inquinamento può scatenare condizioni di infiammazione cutanea, sia sotto forma di scottatura solare sia determinando una sovrapproduzione di radicali liberi nelle cellule cutanee. Esistono diverse tipologie di raggi UV: i raggi UVB sono più intensi in estate e raggiungono la superficie della pelle, mentre i raggi UVA sono più lunghi, in grado di raggiungere il derma e di creare stress ossidativo a livello cellulare.
- Influenze ormonali: Le alterazioni ormonali, come quelle osservate durante la gravidanza, l’uso di contraccettivi orali o terapie ormonali, possono influenzare la pigmentazione della pelle. Una condizione nota come melasma è strettamente legata ai cambiamenti ormonali e si manifesta con macchie scure sul viso, in particolare su fronte, guance e mento. Questo fenomeno è più comune nelle donne, soprattutto durante la gravidanza, ed è spesso definito come “maschera della gravidanza”. Anche pillole contraccettive e altri medicinali che agiscono sull'equilibrio ormonale dell'organismo possono essere causa della formazione di macchie scure, soprattutto dopo una prolungata esposizione al sole. Le disfunzioni della tiroide potrebbero essere collegate alla comparsa del melasma, anche se il legame tra queste due condizioni non è ancora stato chiarito.
- Infiammazione e traumi cutanei: L'iperpigmentazione post-infiammatoria è una risposta comune a traumi o infiammazioni cutanee, come acne, dermatiti, ustioni o ferite. Dopo che la pelle è stata danneggiata, il processo infiammatorio può stimolare i melanociti a produrre melanina in eccesso, causando macchie scure persistenti anche dopo la guarigione della lesione. Questo può verificarsi anche a seguito di trattamenti come laser, peeling, dermoabrasione e interventi chirurgici che possono danneggiare la pelle. L'iperpigmentazione può anche essere determinata da condizioni di infiammazione diretta (come nel caso di segni della pelle a tendenza acneica).
- Farmaci e sostanze chimiche: Alcuni farmaci e sostanze chimiche possono provocare iperpigmentazione come effetto collaterale. Tra questi vi sono farmaci antimalarici, farmaci per la chemioterapia, tetracicline e alcuni farmaci antipsicotici. Queste sostanze possono stimolare la produzione di melanina o indurre un deposito di pigmenti estranei nella pelle, alterandone il colore. Anche l’esposizione a determinati prodotti chimici o cosmetici può causare reazioni pigmentarie indesiderate. L'iperpigmentazione può essere anche segno di differenti condizioni mediche, così come l'effetto di terapie farmacologiche. Per esempio, alcune malattie autoimmuni o gastrointestinali, così come i medicinali utilizzati per la chemioterapia o gli antibiotici possono causare la comparsa di macchie scure.
- Predisposizione genetica: Alcuni individui sono geneticamente predisposti a sviluppare iperpigmentazione. Le persone con tonalità di pelle più scura hanno più melanina nelle cellule della pelle e possono essere più inclini a sviluppare macchie scure in risposta a vari fattori scatenanti, come traumi o esposizione solare. In alcune famiglie, si osserva una maggiore predisposizione a condizioni come melasma o iperpigmentazione post-infiammatoria.
- Invecchiamento: Con il passare degli anni, la pelle subisce cambiamenti che possono influenzare la distribuzione della melanina. L'invecchiamento porta spesso alla comparsa di macchie scure, chiamate lentigo senili, che si verificano in aree esposte cronicamente al sole, come mani, viso e avambracci. Questo fenomeno è in parte dovuto alla riduzione della capacità della pelle di rigenerarsi e di ripararsi dai danni provocati dai raggi UV. Comuni a partire dai 40 anni in poi, le cosiddette macchie d'età sono causate dallo stress ossidativo e dai cambiamenti del metabolismo delle cellule cutanee come i melanociti, presenti nello strato basale dell'epidermide. I melanociti rappresentano meno dell'1% delle nostre cellule epidermiche e sono più numerosi sul viso rispetto ad altre parti del corpo. Il loro numero, tuttavia, diminuisce con l'aumentare dell'età: perdiamo il 10% di queste cellule ogni 10 anni.
- Disturbi endocrini: Alcuni disturbi endocrini, come la malattia di Addison, possono provocare iperpigmentazione. In questa patologia, la ridotta funzione delle ghiandole surrenali stimola una maggiore produzione di ormoni che, a loro volta, aumentano la produzione di melanina, causando un oscuramento generalizzato della pelle, soprattutto in aree soggette a frizione o pressione. Nel morbo di Addison, ad esempio, l’iperpigmentazione riguarda soprattutto le pieghe cutanee come gomiti e ginocchia, oltre che le nocche delle mani e le cicatrici, mentre nel caso dell’Acanthosis nigricans le aree del corpo più colpite dall’iperpigmentazione sono i lati e il retro del collo, le ascelle e l’inguine.
- Infiammazione cronica e malattie sistemiche: Alcune malattie croniche, come il lupus eritematoso e altre condizioni autoimmuni o infiammatorie, possono provocare iperpigmentazione in determinate aree del corpo. Anche alcune infezioni croniche, come la leishmaniosi o la tubercolosi cutanea, possono alterare la pigmentazione della pelle.
- Deficienze nutrizionali: Carenze di alcune vitamine e minerali, come la vitamina B12 e l’acido folico, possono influire sulla pigmentazione della pelle. La carenza di vitamina B12, ad esempio, è stata associata a un aumento della pigmentazione, specialmente nelle persone di origine etnica più scura.
L'iperpigmentazione è un fenomeno complesso, influenzato da una vasta gamma di fattori, che includono esposizione solare, squilibri ormonali, traumi cutanei, farmaci, genetica, invecchiamento, malattie sistemiche e deficienze nutrizionali. Comprendere le cause sottostanti è fondamentale per una gestione efficace di questa condizione.
Altri Nomi e Tipologie di Iperpigmentazione
L'iperpigmentazione è una condizione comune che può essere conosciuta sotto vari nomi e classificazioni a seconda della causa specifica o del contesto clinico in cui si presenta. Questi termini si riferiscono spesso a sottotipi o manifestazioni specifiche della condizione.

Alcuni dei nomi con cui l'iperpigmentazione può essere identificata includono:
- Melasma: Una delle forme più comuni di iperpigmentazione, caratterizzata dalla comparsa di macchie scure simmetriche, soprattutto sul viso. Il melasma è spesso associato a cambiamenti ormonali, come quelli che si verificano durante la gravidanza o con l’uso di contraccettivi orali, ed è anche noto come “maschera della gravidanza”. La pelle con melasma evidenzia un'elevata concentrazione di melanina negli strati dell'epidermide e del derma. Un'eccessiva o continuativa esposizione al sole può essere una delle potenziali cause. Le macchie scure del melasma possono essere causate anche da fattori genetici.
- Lentiggini solari: Conosciute anche come macchie solari o lentiggini senili, queste sono piccole macchie marroni che si formano principalmente nelle aree della pelle più esposte al sole, come il viso, il dorso delle mani e le braccia. Sono spesso associate all’invecchiamento e all’esposizione cronica ai raggi UV. Le lentiggini solari sono piatte e di forma tondeggiante, ovale o irregolare. Colore e dimensione, invece, possono variare. Spesso compaiono in gruppo, generalmente sulle aree della pelle più esposte al sole come viso, schiena e mani.
- Iperpigmentazione post-infiammatoria: Questo termine descrive la comparsa di macchie scure che seguono un’infiammazione o una lesione cutanea, come l’acne, una dermatite o una ferita. È comune nelle persone con pelle più scura e si sviluppa quando la pelle produce un eccesso di melanina in risposta all’infiammazione. Questa può essere determinata da segni della pelle a tendenza acneica, condizioni di infezione, punture d’insetto, bruciature, ferite da rasoio o altri tipi di ferite.
- Cloasma: Un termine talvolta utilizzato come sinonimo di melasma, ma in particolare riferito alla pigmentazione legata alla gravidanza. Si tratta di una forma di iperpigmentazione che si manifesta soprattutto sul viso delle donne incinte.
- Macchie senili: Queste sono macchie scure che si sviluppano con l’età, solitamente in seguito a un’esposizione prolungata al sole. Colpiscono principalmente persone di età avanzata e si manifestano in aree esposte, come viso, mani, braccia e spalle.
- Lentiggini epatiche: Sebbene non siano legate al fegato, come il nome potrebbe suggerire, queste macchie scure vengono così chiamate perché si sviluppano più frequentemente con l’invecchiamento. Sono legate all’esposizione solare e appaiono principalmente nelle zone scoperte.
- Nevo di Ota: Si tratta di una forma di iperpigmentazione congenita che colpisce soprattutto il viso, con macchie bluastre o grigie che si sviluppano intorno agli occhi o sulla fronte. È più comune nelle persone di origine asiatica e può essere associato a pigmentazione oculare.
- Efèlidi: Conosciute comunemente come lentiggini, queste sono piccole macchie marroni che compaiono sulla pelle, spesso a seguito dell’esposizione al sole. Sono più comuni nelle persone con carnagione chiara e si intensificano con l’esposizione solare.
- Melanosi: Questo termine descrive una condizione caratterizzata dall’accumulo eccessivo di melanina in diverse aree della pelle o delle mucose. La melanosi può essere generalizzata o localizzata e può essere dovuta a varie cause, tra cui farmaci o condizioni infiammatorie.
- Pigmentazione post-traumatica: Si riferisce alla comparsa di macchie scure a seguito di un trauma cutaneo, come ustioni, abrasioni o cicatrici chirurgiche. In questi casi, la pelle reagisce al danno aumentando la produzione di melanina.
- Pigmentazione reticolare: Questo termine descrive una forma di iperpigmentazione caratterizzata da un pattern reticolare o a rete sulla pelle, spesso causato da un’esposizione cronica a calore o frizione.
Dal punto di vista istologico, l'iperpigmentazione può essere classificata a seconda della localizzazione del pigmento in eccesso: epidermica, se si trova nello strato superficiale della pelle, o dermica, quando coinvolge gli strati più profondi. Questo aspetto è cruciale per i dermatologi, poiché la profondità della pigmentazione può influire sulla percezione visiva della macchia e sulla risposta a eventuali interventi mirati. La pelle iperpigmentata può assumere varie sfumature di marrone, grigio o nero a seconda del tipo di pelle e del meccanismo sottostante.
L'Iperpigmentazione è Pericolosa?
Nella maggior parte dei casi, l'iperpigmentazione è una condizione benigna che non rappresenta un rischio per la salute. Tuttavia, è importante distinguere tra iperpigmentazione benigna e potenziali indicatori di altre condizioni mediche.
- Iperpigmentazione benigna: La maggior parte delle macchie scure, come lentiggini solari, melasma e iperpigmentazione post-infiammatoria, sono considerate benigne. Sebbene possano causare preoccupazione estetica, non sono indicative di malattie gravi.
- Iperpigmentazione: Potenziali indicatori di altre condizioni: In alcuni rari casi, l'iperpigmentazione può essere un sintomo di condizioni mediche sottostanti più serie. Ad esempio, l'iperpigmentazione generalizzata o che compare improvvisamente su ampie aree del corpo potrebbe essere associata a disturbi endocrini, come la malattia di Addison, o a determinate malattie sistemiche. In questi casi, è fondamentale una diagnosi medica accurata per identificare e trattare la causa primaria.
Come proteggere la pelle dal sole: i consigli del dermatologo e farmacista
Monitoraggio e Prevenzione dell'Iperpigmentazione
Prevenire l'iperpigmentazione cutanea è essenziale per mantenere una pelle luminosa e uniforme. Una delle strategie più importanti è proteggere la pelle dai danni causati dai raggi UV utilizzando una protezione solare ad ampio spettro con un SPF di almeno 30. Inoltre, è importante evitare l'abitudine di grattare o manipolare la pelle, poiché questo può causare danni e infiammazioni che possono portare all'iperpigmentazione.
- Protezione Solare: Evitare di esporsi al sole nelle ore più calde e soleggiate della giornata, riducendo il tempo passato all'aria aperta durante queste ore è utile, tenendo sempre a mente che i raggi UV possono raggiungere la pelle anche attraverso i vetri delle finestre. È raccomandabile applicare una protezione solare ad ampio spettro, con fattore di protezione minimo SPF30, prima di uscire e riapplicarla frequentemente (es. ogni 2 ore o più spesso se si suda o se si entra in acqua). Anthelios UVMUNE 400 Fluido Invisibile SPF50+ PER PELLE SENSIBILE di La Roche-Posay offre una protezione ad ampio spettro (PPD 46, SPF 50+) in una piacevole texture fluida ultra resistente ad acqua, sudore e sabbia. Anche coprirsi con indumenti lunghi può aiutare a proteggere la pelle.
- Gestione delle Cause Sottostanti: Agire sulle cause della comparsa delle macchie scure può inoltre aiutare a prevenirne la comparsa. Se si tratta di macchie causate da iperpigmentazione post-infiammazione, ad esempio, correggendo le cause sottostanti, come segni della pelle a tendenza acneica, pelle a tendenza atopica o tendente a psoriasi, può aiutare a prevenirle.
- Routine Skincare Mirata: È inoltre fondamentale scegliere i trattamenti skincare con ingredienti specifici che aiutano a prevenire la comparsa delle macchie scure. MELAB3 Crema SPF30 di La Roche-Posay aiuta a proteggere la pelle dai dannosi raggi UV, mentre intercetta la melanina in eccesso prima che questa possa portare alla comparsa di macchie scure. Questa formula correttiva e protettiva contiene Melasyl e il 5% di Niacinamide, per correggere anche le macchie scure più persistenti e prevenire la formazione di nuove macchie. Da utilizzare come parte di una routine skincare quotidiana insieme a MELAB3 Siero. La sua texture vellutata e non appiccicosa lo rende perfetto per l'applicazione quotidiana su viso, mani e collo e si assorbe facilmente in tutti i tipi di pelle. MELAB3 Detergente può essere utilizzato per detergere e rimuovere le impurità sulla pelle. Clinicamente testato su tutti i tipi di pelle, purifica la pelle dal primo utilizzo, rendendola più luminosa.

Opzioni di Trattamento per l'Iperpigmentazione
Il primo e più importante passo del trattamento è determinare la causa dell'iperpigmentazione. Questo step richiede una storia dettagliata oltre a un quadro clinico dettagliato. È importante anche consultare un dermatologo, che può determinare se si tratta di una condizione più di tipo cosmetico o di tipo medico e come scegliere il miglior trattamento. A seconda della causa, è possibile ridurre i segni agendo su diverse fasi biologiche o processi.
Trattamenti Domiciliari: Il trattamento domiciliare farmacologico si basa sull’utilizzo locale di creme e pomate depigmentanti, che contengono sostanze in grado di regolarizzare la produzione di melanina. La Roche-Posay ha sviluppato una routine skincare che aiuta a correggere le macchie scure ripristinando l'uniformità della pelle. Formulato dagli esperti La Roche-Posay, MELAB3 Siero contiene il nuovo ingrediente attivo per correggere l'iperpigmentazione e combattere le macchie scure: Melasyl. Grazie a questo ingrediente multi-brevettato e sviluppato in 18 anni di ricerca, MELAB3 Siero è una soluzione potente contro le macchie scure con risultati visibili in solo una settimana. Questo siero agisce intercettando la melanina in eccesso prima che sviluppi segni sulla pelle. La rivoluzionaria formula di MELAB3 include anche il 10% di Niacinamide (una forma di vitamina B3), un altro ingrediente chiave che stimola la produzione di cheratina, fondamentale per mantenere il benessere della pelle. MELAB3 lascia la pelle ancora più uniforme e radiosa. Il Pure C è un siero concentrato contenente Vitamina C e Acido Ialuronico, due ingredienti noti per i loro benefici sulla pelle. La vitamina C è un potente antiossidante che aiuta a proteggere la pelle dai danni causati dai radicali liberi e dai raggi UV, riducendo così il rischio di iperpigmentazione. L'Acido Ialuronico è un idratante naturale presente nella pelle, che aiuta a trattenere l'umidità e a mantenere la pelle idratata e morbida.
Trattamenti Professionali:
- Peeling chimici: Consiste nell’applicazione di una o più sostanze chimiche che progressivamente schiariscono la cute attraverso un’esfoliazione degli strati superficiali della pelle.
- Laser Q-Switched: La tecnologia laser Q-Switched è in grado di generare emissioni laser che interagiscono selettivamente con le macchie della pelle, rimuovendole in modo veloce ed efficace.
La Clinica IDE a Roma è un centro di dermatologia specializzato nel trattamento delle macchie scure (iperpigmentazione). Il direttore è la Dr. Nieuweboer-Krobotova L.
Durata e Impatto dell'Iperpigmentazione
Quanto durano le macchie da iperpigmentazione? A seconda della causa di ogni specifico caso di iperpigmentazione, può essere necessario più o meno tempo per vedere le macchie dissolversi. Per una macchia di tonalità poco più scura dell'incarnato naturale potrebbero essere necessari 6-12 mesi. Per macchie molto più scure e profonde nella pelle potrebbe essere necessario attendere anche anni per vederle svanire. Alcuni tipi di macchie appaiono più scure prima di ridursi.
Nonostante le macchie scure siano innocue, possono avere un impatto importante sul benessere mentale o sulla sicurezza in se stessi. La valutazione dermatologica è fondamentale per comprendere le caratteristiche specifiche della pelle colpita e per determinare eventuali accertamenti o strategie per la gestione ottimale del fenomeno.
Considerazioni Finali
L'iperpigmentazione cutanea è una condizione complessa con molteplici cause e manifestazioni. La comprensione dei meccanismi sottostanti, l'identificazione delle cause specifiche e l'adozione di strategie preventive e terapeutiche adeguate sono essenziali per gestire efficacemente questa condizione e migliorare la qualità della vita delle persone affette. Consultare un dermatologo è sempre il passo più importante per ricevere una diagnosi accurata e un piano di trattamento personalizzato.
tags: #ampia #zona #cutanea #iperpigmentata