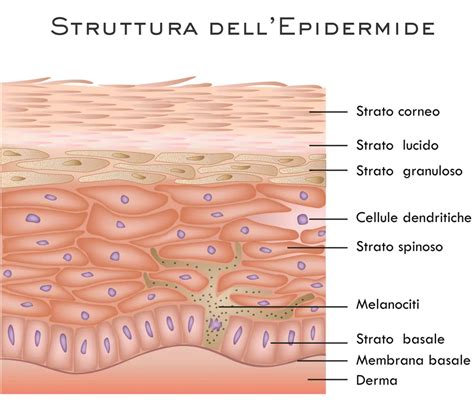
La paracheratosi è un'alterazione dei normali processi di maturazione cellulare che si manifesta con particolare frequenza in ambito dermatologico. Si tratta di una condizione in cui le cellule dello strato corneo, la parte più superficiale dell'epidermide, conservano il loro nucleo, a differenza di quanto avviene normalmente. Questo ispessimento dello strato corneo, dove le cellule assomigliano a "tegole" sovrapposte, è una caratteristica di patologie che comportano un'accelerazione dei processi di maturazione cellulare, come la dermatite, la psoriasi e l'eczema cronico.
Comprendere la Paracheratosi
La paracheratosi è definita come un disturbo della cheratinizzazione, caratterizzato da un'anomala maturazione cellulare. Questa anomalia comporta la presenza di strutture nucleari all'interno degli elementi dello strato più superficiale della pelle, lo strato corneo. Normalmente, nell'epidermide, i cheratinociti, le cellule più superficiali ricche di cheratina, subiscono un processo di maturazione che porta alla perdita del nucleo negli strati più esterni. Nella paracheratosi, invece, questo processo è alterato: le cellule dello strato corneo mantengono il loro nucleo, mentre lo strato granuloso sottostante appare ridotto o addirittura assente.
Le cause sottostanti la paracheratosi sono legate a processi patologici che alterano il normale ciclo vitale delle cellule cutanee. Tra le condizioni più frequentemente associate alla paracheratosi troviamo:
- Psoriasi: Questa dermatosi eritemato-desquamativa è caratterizzata da un'anormale corneificazione e da un'attività mitotica epidermica fortemente aumentata. Le lesioni tipiche della psoriasi sono placche ben delimitate, di colore rosa o rosso, coperte da squame biancastre, secche e friabili. La paracheratosi è una delle alterazioni istologiche riscontrate in queste lesioni.
- Dermatite: Diverse forme di dermatite, in particolare quelle croniche, possono presentare paracheratosi. Ad esempio, nella dermatite seborroica, una comune affezione cutanea, la paracheratosi si manifesta in placche eritematose con squame grasse.
- Eczema cronico: Anche le forme croniche di eczema possono mostrare alterazioni nella cheratinizzazione, inclusa la paracheratosi.
La pelle, in presenza di paracheratosi, può apparire ispessita, talvolta con un aspetto biancastro e cheratinizzato, soprattutto a livello delle mucose.
Paracheratosi in Ambito Ginecologico e Oncologico
Sebbene la paracheratosi sia prevalentemente un fenomeno dermatologico, la sua rilevanza si estende anche ad altri campi medici, come la ginecologia e l'odontoiatria. Nel contesto ginecologico, la presenza di paracheratosi in un referto di Pap test non deve destare allarme immediato. Indica un'alterazione nelle cellule del collo dell'utero che merita un approfondimento diagnostico, ma non segnala necessariamente un rischio imminente per la salute della donna.
È fondamentale distinguere la paracheratosi da altre alterazioni cellulari che possono avere implicazioni più serie. In ginecologia, come in dermatologia, il trattamento della paracheratosi dipende dalla patologia sottostante a cui è associata.
Le Lesioni Precancerose e il Ruolo dell'HPV
Un aspetto cruciale legato alle alterazioni cellulari, che possono talvolta includere aspetti di paracheratosi o altre discheratosi, riguarda le lesioni precancerose. Queste rappresentano alterazioni dei tessuti che possono precedere e favorire lo sviluppo di un cancro. Le cellule in queste lesioni hanno iniziato ad accumulare mutazioni genetiche, ma non hanno ancora acquisito tutte le caratteristiche tipiche di un tumore invasivo, come la capacità di invadere i tessuti circostanti o di dare metastasi.
Nel contesto dell'apparato riproduttivo femminile, le lesioni precancerose sono particolarmente rilevanti per la possibilità di una diagnosi precoce e di un intervento tempestivo. Queste lesioni possono interessare la vulva, la vagina e la cervice uterina.
- Lesioni Precancerose di Vulva e Vagina: Il carcinoma squamoso è il tipo di cancro più frequente che colpisce vulva e vagina. La lesione precancerosa che comunemente precede questo tumore è la neoplasia intraepiteliale vulvare o vaginale (VIN). Questa condizione è spesso associata all'infezione da Papillomavirus Umano (HPV). L'Organizzazione Mondiale della Sanità (OMS) ha adottato il termine "lesione squamosa intraepiteliale" (SIL), distinguendo tra lesioni a basso grado (minore alterazione cellulare) e ad alto grado (maggiore alterazione cellulare e maggiore probabilità di evoluzione in cancro). Esiste anche una forma di VIN, la "differentiated VIN" (dVIN), non associata all'HPV ma a dermatosi come il lichen sclerosus, che può progredire rapidamente verso forme invasive. La malattia di Paget vulvare è un'altra rara condizione che può evolvere in cancro.
- Lesioni Precancerose della Cervice Uterina: Le lesioni intraepiteliali squamose (SIL) possono svilupparsi anche nella cervice uterina, evolvendo in tumore cervicale. Queste sono note come neoplasie intraepiteliali cervicali (CIN), classificate in CIN 1, CIN 2 e CIN 3, con un rischio crescente di progressione verso il cancro. Le CIN 3 corrispondono a un carcinoma in situ. L'epitelio ghiandolare o colonnare della cervice può anch'esso subire alterazioni precancerose, portando ad alterazioni delle cellule ghiandolari o all'adenocarcinoma in situ (AIS). Una forma più rara è la lesione intraepiteliale stratificata producente mucina (SMILE).
Le lesioni precancerose di vulva, vagina e cervice spesso non causano sintomi evidenti, venendo scoperte durante esami di routine. Tuttavia, le lesioni vulvo-vaginali possono talvolta manifestarsi con prurito, fastidio, dolore durante i rapporti sessuali, bruciore o formicolio durante la minzione, e alterazioni cutanee (arrossamento, sbiancamento, ispessimento).
Il Ruolo dell'HPV nell'Infezione Genitale
Il Papillomavirus Umano (HPV) è una famiglia di virus composta da oltre duecento genotipi. La maggior parte degli HPV causa lesioni benigne come verruche cutanee o condilomi genitali. Tuttavia, una piccola percentuale di infezioni, specialmente quelle causate da ceppi ad alto rischio oncogeno, può evolvere in forme tumorali. L'infezione da HPV è estremamente comune, con circa l'80% delle persone sessualmente attive che la contraggono almeno una volta nella vita.
Gli HPV responsabili di infezioni genitali si dividono in due gruppi: a basso rischio oncogeno e ad alto rischio oncogeno.
- HPV a basso rischio oncogeno: Questi ceppi sono responsabili delle tipiche verruche genitali, note come condilomi. I condilomi possono comparire sui genitali esterni, all'interno della vagina, intorno o dentro l'ano, e sul perineo. Si presentano come piccole escrescenze, talvolta a grappolo, con una forma simile a un cavolfiore.
- HPV ad alto rischio oncogeno: Questi ceppi non causano condilomi evidenti, ma provocano modificazioni cellulari e tissutali asintomatiche che, se non trattate, possono evolvere verso lesioni precancerose e, successivamente, tumori. Le aree più colpite sono tipicamente le mucose genitali, in particolare il collo dell'utero.
L'infezione genitale da HPV si trasmette principalmente attraverso i rapporti sessuali, rendendola una delle infezioni sessualmente trasmesse più diffuse. La trasmissione può avvenire anche tramite contatto fisico diretto tra mucose o cute lesa. Le persone con un sistema immunitario compromesso sono più suscettibili al contagio.
Diagnosi e Trattamento
La diagnosi delle alterazioni cellulari e delle lesioni precancerose si basa su esami specifici:
- Pap Test: Questo esame citologico, eseguito durante la visita ginecologica, è il primo strumento per identificare la presenza di cellule anomale nel collo dell'utero e per valutare la necessità di ulteriori indagini. Un referto di paracheratosi nel Pap test indica la necessità di approfondimento.
- HPV-DNA Test: Test molecolari in grado di rilevare la presenza del DNA virale di HPV, in particolare dei ceppi ad alto rischio oncogeno. Questi test stanno progressivamente sostituendo il Pap test come metodo primario di screening per la loro maggiore sensibilità.
- Colposcopia: Procedura che permette al ginecologo di esaminare il collo dell'utero, la vagina e la vulva con un ingrandimento, evidenziando eventuali alterazioni tissutali.
- Biopsia: Prelievo di un piccolo campione di tessuto dalle aree sospette per un esame istologico dettagliato, che conferma la presenza e la natura delle lesioni.
Il trattamento della paracheratosi e delle lesioni precancerose associate dipende dalla causa sottostante e dalla gravità della lesione:
- Trattamenti Dermatologici: Per la paracheratosi cutanea associata a condizioni come psoriasi o dermatite, si utilizzano farmaci ad uso topico (creme, unguenti) prescritti dal dermatologo, che possono includere corticosteroidi, retinoidi o cheratolitici.
- Trattamenti Ginecologici: Nel caso di lesioni precancerose della cervice, vulva o vagina, il trattamento può prevedere la rimozione chirurgica delle lesioni (es. conizzazione, escissione elettrochirurgica ad ansa - LEEP) o trattamenti topici, come farmaci che agiscono sulla risposta immunitaria (es. imiquimod) o agenti antitumorali per lesioni vulvari.
HPV: prevenzione, diagnosi e cura
Prevenzione: La Strategia Chiave
La prevenzione gioca un ruolo fondamentale nella lotta contro le patologie associate all'HPV e alle alterazioni cellulari.
Vaccinazione Anti-HPV
La vaccinazione contro l'HPV è una delle strategie più efficaci per prevenire le infezioni causate dai ceppi virali oncogeni. I vaccini più recenti, come il Gardasil 9, proteggono contro i ceppi di HPV responsabili della maggior parte dei tumori genitali, anali e orali. In Italia, la vaccinazione è offerta gratuitamente a partire dagli 11 anni per femmine e maschi, e raccomandata fino ai 45 anni. La ricerca sta dimostrando che anche una singola dose di vaccino può offrire una protezione significativa, migliorando l'accessibilità a questa importante misura preventiva. La vaccinazione dei ragazzi contribuisce non solo a prevenire tumori maschili, ma anche ad aumentare l'immunità di gregge, proteggendo indirettamente chi non può vaccinarsi.
Screening Regolari
I programmi di screening sono essenziali per la diagnosi precoce delle lesioni precancerose. In Italia, i programmi prevedono generalmente:
- Pap Test: Eseguito ogni 3 anni a partire dai 25 anni di età.
- HPV-DNA Test: Eseguito ogni 5 anni a partire dai 33 anni di età, spesso in combinazione o in sostituzione del Pap test per le fasce d'età più avanzate.
La regolarità di questi screening, anche in assenza di sintomi, è cruciale per identificare precocemente eventuali alterazioni e intervenire tempestivamente, riducendo significativamente il rischio di progressione verso il cancro.
Stile di Vita e Precauzioni
Sebbene la vaccinazione e gli screening siano le armi principali, alcune precauzioni possono contribuire a ridurre il rischio di infezione:
- Uso del preservativo: Durante i rapporti sessuali, l'uso del preservativo riduce, ma non elimina completamente, il rischio di contagio da HPV, poiché non copre tutte le aree di potenziale contatto.
- Igiene personale: Mantenere una buona igiene personale, soprattutto in ambienti comuni come spogliatoi o piscine, può aiutare a prevenire la diffusione di infezioni cutanee.
- Riduzione dei rapporti a rischio: Diminuire il numero di partner sessuali e limitare i rapporti occasionali può contribuire a ridurre l'esposizione al virus.
La ricerca continua a esplorare nuove frontiere nella diagnosi e nel trattamento, con l'intelligenza artificiale che sta emergendo come strumento promettente per l'analisi automatizzata dei campioni citologici, migliorando accuratezza e efficienza. L'obiettivo globale, promosso dall'OMS, è l'eliminazione del tumore della cervice come problema di salute pubblica entro il 2030, attraverso un'azione combinata di vaccinazione, screening e trattamento delle lesioni precancerose.