La calcinosi cutanea è una condizione medica che si manifesta con la formazione di depositi di calcio nei tessuti sottocutanei. Questi depositi si presentano tipicamente come noduli o placche dure, di colore bianco o giallastro, che possono comparire in varie parti del corpo, spesso in prossimità delle articolazioni, sulle mani, sui piedi e nei tessuti molli. La comprensione delle diverse sfaccettature di questa condizione, incluse le sue manifestazioni a livello della capillarizzazione superficiale cutanea, è fondamentale per una diagnosi e un trattamento efficaci.
Sintomi della Calcinosi Cutanea: Riconoscere i Segnali
La calcinosi cutanea si manifesta attraverso una serie di sintomi che possono variare in base alla gravità della condizione e alle cause sottostanti. Riconoscere tempestivamente questi segnali è cruciale per una gestione adeguata.
Noduli o Placche Indurite
Uno dei segni più distintivi della calcinosi cutanea è la formazione di noduli o placche cutanee indurite. Queste lesioni sono costituite da accumuli di sali di calcio nei tessuti e possono variare significativamente in dimensioni, da piccole protuberanze di pochi millimetri a formazioni più estese di diversi centimetri. La loro consistenza è tipicamente dura e possono causare disagio, specialmente se localizzati in aree soggette a pressione o frizione, come gomiti, ginocchia o altre zone della pelle più esposte a traumi. Questi noduli possono presentarsi singolarmente o aggregarsi, formando placche più ampie. In alcuni casi, la loro presenza può influenzare la mobilità, soprattutto se si sviluppano vicino alle articolazioni o ai muscoli, provocando dolori e limitazioni nei movimenti quotidiani.
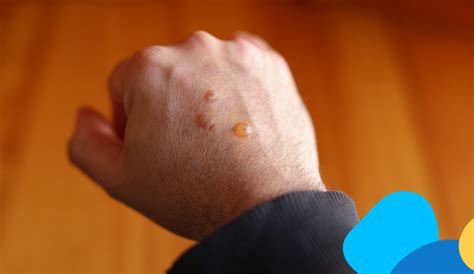
Cambiamenti nella Colorazione della Pelle
La pelle sovrastante i noduli calcificati può manifestare alterazioni cromatiche. Si può osservare un arrossamento, indice di infiammazione locale, oppure una colorazione violacea che può suggerire una compromissione vascolare o ischemica. Talvolta, la pelle può apparire più chiara rispetto alle aree circostanti, segnalando variazioni nella vascolarizzazione. In alcuni casi, la cute attorno ai noduli può diventare secca e squamosa, esacerbando l'aspetto estetico e potenzialmente peggiorando la condizione. Questi cambiamenti cromatici sono importanti segnali da monitorare, poiché possono indicare un progredire dell'ulcera o la presenza di un'infezione.
Dolore o Disagio
Sebbene non tutte le persone affette da calcinosi cutanea sperimentino dolore, molte riferiscono una sensazione di disagio o dolore, in particolare quando i noduli sono situati in aree sottoposte a pressione o movimento. Il dolore può manifestarsi con diverse intensità, da una sensazione sorda e fastidiosa a un dolore acuto e lancinante, a seconda della localizzazione e delle dimensioni dei noduli. L'attività fisica o il contatto con la zona interessata possono accentuare il dolore. Questa sintomatologia può incidere significativamente sulla qualità della vita, rendendo difficoltose le attività quotidiane.
Secrezione o Essudato
In determinate circostanze, i noduli di calcinosi cutanea possono ulcerarsi o rompersi, portando alla fuoriuscita di liquido o essudato. Questo fluido può variare per colore e consistenza e spesso indica la presenza di un'infezione. La rottura di un nodulo può causare la secrezione di materiale purulento, segno di un'infezione batterica. La presenza di essudato è un indicatore di peggioramento della condizione e richiede un immediato intervento medico. La gestione di queste ulcere può essere complessa e spesso necessita di medicazioni specifiche, antibiotici e, in alcuni casi, interventi chirurgici per rimuovere il tessuto necrotico e favorire la guarigione.
Limitazione dei Movimenti
Quando la calcinosi cutanea colpisce aree articolari, come gomiti e ginocchia, può causare rigidità e limitazione dei movimenti. Questo sintomo è particolarmente preoccupante per individui attivi, poiché la ridotta mobilità può compromettere le normali attività quotidiane e la pratica sportiva. La presenza dei noduli può interferire con la funzionalità articolare, generando dolore che può portare a una maggiore sedentarietà, con conseguenti problemi secondari come atrofia muscolare e deterioramento della salute generale.
Prurito o Irritazione
Il prurito è un sintomo comune associato alla calcinosi cutanea. Alcuni individui avvertono prurito o irritazione nelle zone interessate dai noduli. Questa sensazione può variare da lieve a intensa e può essere aggravata da fattori esterni come calore, umidità o contatto con gli indumenti. Il prurito può indurre al grattamento, causando ulteriore irritazione e, se non gestito, aumentando il rischio di infezioni secondarie. È importante adottare misure per controllare il prurito, poiché il grattamento della pelle può compromettere la barriera cutanea e portare a complicazioni.
Cicatrici o Alterazioni della Pelle
Dopo la rottura o la rimozione dei noduli di calcinosi cutanea, possono residuare cicatrici permanenti. Queste cicatrici possono variare da piccole lesioni superficiali a segni più estesi e profondi, con un impatto estetico e, talvolta, funzionale. Il tipo di cicatrice dipende dalla dimensione e dalla gravità della lesione originale. Le cicatrici possono influenzare l'aspetto estetico e la funzionalità della pelle, causando disagio e, in alcuni casi, disagio psicologico.
Riconoscere i sintomi della calcinosi cutanea è fondamentale per ottenere una diagnosi tempestiva e un trattamento adeguato. La consultazione con un dermatologo o uno specialista è essenziale in presenza di noduli o alterazioni cutanee. Un intervento precoce può aiutare a prevenire complicazioni e migliorare la qualità della vita.
Cause della Calcinosi Cutanea: Un Quadro Complesso
La calcinosi cutanea, caratterizzata dalla deposizione di sali di calcio nei tessuti cutanei, può avere origini molteplici, che includono fattori metabolici, genetici, infiammatori e traumatici. Comprendere queste cause è essenziale per una diagnosi accurata e per una gestione efficace della condizione.
Disturbi Metabolici
Alterazioni nel metabolismo del calcio e del fosforo sono tra i principali fattori scatenanti della calcinosi cutanea. Condizioni come l'ipocalcemia (bassi livelli di calcio nel sangue) e l'iperfosfatemia (elevati livelli di fosfato nel sangue) possono condurre a un accumulo di calcio nei tessuti cutanei. La disfunzione del metabolismo minerale può derivare da malattie renali, dove i reni non riescono a mantenere l'equilibrio dei minerali. Ad esempio, nell'insufficienza renale cronica, l'incapacità dei reni di eliminare adeguatamente i fosfati porta a un eccesso di questo minerale nel sangue e, di conseguenza, a una maggiore deposizione di calcio nei tessuti cutanei. Anche disturbi endocrini, come l'iperparatiroidismo, possono contribuire alla calcinosi cutanea, poiché un aumento dell'ormone paratiroideo incrementa l'assorbimento di calcio, portando a un eccesso di depositi calcifici.
Malattie Autoimmuni
Diverse malattie autoimmuni sono state associate alla calcinosi cutanea, tra cui spiccano la sclerodermia e il lupus eritematoso sistemico. In queste patologie, il sistema immunitario attacca erroneamente i tessuti sani, causando infiammazione e danno tissutale. Nella sclerodermia, in particolare, l'ispessimento della pelle e la formazione di tessuto cicatriziale possono favorire l'accumulo di calcio. Le aree cutanee con vascolarizzazione alterata o danneggiate dall'infiammazione diventano siti ideali per la deposizione di sali di calcio. L'infiammazione cronica può anche portare a necrosi tissutale, creando un ambiente favorevole alla calcificazione.
Trauma e Lesioni Cutanee
La calcinosi cutanea può insorgere in seguito a traumi o lesioni cutanee, anche lievi. Quando i tessuti cutanei subiscono un danno (ad esempio, a causa di un infortunio, intervento chirurgico o ustione), il corpo avvia un processo di guarigione. In alcuni casi, la risposta infiammatoria e il successivo processo riparativo possono portare a un eccesso di calcio nei tessuti lesionati. L'infiammazione cronica risultante può innescare un processo di calcificazione che porta alla formazione di noduli calcifici. Soggetti che subiscono traumi ripetuti in specifiche aree della pelle, come atleti o lavoratori che svolgono attività fisiche intense, possono essere a maggior rischio di sviluppare calcinosi cutanea. La localizzazione della calcinosi spesso coincide con le aree soggette a microtraumi o pressioni costanti.
Condizioni Dermatologiche
Alcune patologie dermatologiche possono predisporre alla calcinosi cutanea. Ad esempio, la necrobiosi lipoidica e la dermatite da contatto possono alterare la barriera cutanea e aumentare il rischio di depositi calcifici. La necrobiosi lipoidica, una condizione infiammatoria della pelle, può modificare la struttura e la funzionalità dei tessuti cutanei, creando un ambiente favorevole alla calcinosi. La dermatite da contatto, causata da irritanti o allergeni, può provocare infiammazione e lesioni, aumentando il rischio di formazione di calcinosi.
Infezioni Croniche
Alcune infezioni cutanee croniche possono contribuire allo sviluppo della calcinosi cutanea. Le infezioni che comportano una risposta infiammatoria prolungata possono aumentare il rischio di deposizione di calcio nei tessuti. Infezioni come l'herpes zoster o infezioni batteriche che causano ulcere possono innescare un'infiammazione eccessiva, portando a calcificazioni. Quando la pelle è compromessa da un'infezione, i processi di guarigione possono essere alterati, favorendo un accumulo anomalo di sali minerali. Le infezioni croniche possono causare cicatrici e alterazioni strutturali che predispongono alla calcinosi cutanea.
Fattori Genetici
In alcuni casi, la calcinosi cutanea può avere una componente genetica. Sindromi genetiche specifiche, come la sindrome di Möbius o la sindrome di Ehlers-Danlos, possono predisporre gli individui alla calcinosi cutanea. Queste sindromi possono influenzare la struttura del tessuto connettivo e la regolazione del metabolismo minerale, aumentando il rischio di calcificazione. La predisposizione genetica può anche influenzare la risposta del corpo all'infiammazione, rendendo alcune persone più vulnerabili allo sviluppo di depositi calcifici.
Altri Fattori
Ulteriori fattori di rischio includono condizioni sistemiche come il diabete mellito, malattie endocrine, disturbi vascolari e l'uso di determinati farmaci. Il diabete, ad esempio, può influenzare la circolazione sanguigna e compromettere la risposta immunitaria, aumentando il rischio di infezioni e, conseguentemente, di calcinosi cutanea. L'uso prolungato di corticosteroidi può alterare il metabolismo del calcio e contribuire alla calcificazione. Anche l'uso di agenti chemioterapici o terapie immunosoppressive può avere effetti sulla pelle e sulla sua capacità di rigenerarsi e mantenere l'equilibrio minerale.
La comprensione approfondita delle cause della calcinosi cutanea è cruciale per una diagnosi accurata e per lo sviluppo di un piano di trattamento efficace. La consultazione con un medico specialista è fondamentale per una valutazione e una gestione adeguate.
La Calcinosi Cutanea è Pericolosa? Valutare i Rischi
La calcinosi cutanea, pur essendo una condizione localizzata nei tessuti cutanei, può destare preoccupazione per i suoi potenziali effetti. La sua pericolosità non è intrinseca, ma dipende da una serie di fattori, tra cui la gravità, la localizzazione e le eventuali complicazioni associate.
Localizzazione delle Calcificazioni
La gravità della calcinosi cutanea è influenzata dalla sede dei depositi calcifici. Quando le calcificazioni si sviluppano in prossimità di articolazioni, muscoli o organi vitali, possono causare dolore significativo, limitazione funzionale e, in casi estremi, compromettere la funzionalità dell'organo o dell'area interessata. Ad esempio, calcificazioni profonde in prossimità di nervi possono causare dolore neuropatico. Le calcificazioni che interessano aree vascolarizzate possono portare a disturbi circolatori.
Gravità e Estensione dei Depositi
La calcinosi cutanea può variare da lesioni singole e di piccole dimensioni a estese aree di deposizione di calcio. Lesioni più estese e profonde sono più propense a causare complicanze, come ulcerazioni, infezioni secondarie e dolore cronico. La rapida progressione della condizione o la sua estensione a vaste aree cutanee richiedono un'indagine approfondita per identificarne la causa sottostante e un trattamento aggressivo.
Complicazioni Infettive e Ulcerative
I noduli di calcinosi cutanea, specialmente se superficiali o se vanno incontro a ulcerazione, sono suscettibili a infezioni batteriche. Queste infezioni possono peggiorare l'infiammazione, ritardare la guarigione e portare a cicatrici permanenti. Le ulcere croniche associate alla calcinosi cutanea possono essere difficili da trattare e possono aumentare il rischio di sepsi in pazienti immunocompromessi.
Associazione con Malattie Sistemiche
La calcinosi cutanea è spesso una manifestazione cutanea di patologie sistemiche sottostanti, come malattie renali croniche, disturbi del metabolismo del calcio e del fosforo, o malattie autoimmuni come la sclerodermia e il lupus. In questi contesti, la pericolosità della calcinosi cutanea è strettamente legata alla gravità della malattia sistemica di base. La gestione della calcinosi cutanea in questi pazienti richiede un approccio multidisciplinare che affronti sia i sintomi cutanei sia la patologia sistemica.
Impatto sulla Qualità della Vita
Anche quando non vi sono complicazioni mediche gravi, la calcinosi cutanea può avere un impatto significativo sulla qualità della vita. Il dolore cronico, il disagio estetico dovuto ai noduli e alle cicatrici, e la limitazione dei movimenti possono influenzare negativamente il benessere psicofisico del paziente, portando a isolamento sociale, ansia e depressione.
In sintesi, la calcinosi cutanea in sé non è generalmente considerata una condizione pericolosa per la vita. Tuttavia, le sue potenziali complicanze, l'associazione con malattie sistemiche gravi e l'impatto sulla qualità della vita rendono fondamentale una diagnosi precoce, una valutazione completa e un trattamento mirato.
Tipologie di Calcinosi Cutanea: Una Classificazione
La calcinosi cutanea può essere categorizzata in diverse forme, basate sulla profondità dei depositi calcifici e sulle caratteristiche cliniche.
Calcinosi Distruttiva
Questa forma si verifica quando i depositi di calcio sono così estesi e profondi da causare un danno significativo ai tessuti circostanti, inclusi muscoli e ossa. La calcinosi distruttiva può portare a deformità, dolore cronico, ulcerazioni profonde e infezioni ricorrenti. È spesso associata a malattie sistemiche gravi e richiede un approccio terapeutico complesso.
Calcinosi Superficiale
Nella calcinosi superficiale, i depositi di calcio si trovano principalmente nel derma superficiale e nell'ipoderma. Si manifesta con la formazione di noduli o placche visibili e palpabili sulla superficie della pelle. Sebbene meno aggressiva della forma distruttiva, può comunque causare disagio, dolore e problemi estetici.
Calcinosi Tumoralis
Questa variante rara è caratterizzata dalla formazione di grandi masse calcifiche, simili a tumori, che si sviluppano tipicamente attorno alle grandi articolazioni. Queste masse possono raggiungere dimensioni considerevoli e causare limitazioni funzionali significative. La calcinosi tumoralis è spesso associata a disordini metabolici del fosforo.
Altri Nomi della Calcinosi Cutanea
La calcinosi cutanea è conosciuta anche con altri termini medici, a seconda del contesto clinico e della sua presentazione:
- Distrofia Calcifica Cutanea: Un termine generico che descrive la deposizione anomala di calcio nei tessuti cutanei.
- Calcificazione Cutanea: Un termine più ampio che può riferirsi a qualsiasi deposizione di calcio nella pelle.
- Calcinosi Idiopatica: Utilizzato quando la causa della calcinosi non è identificabile.
Clinica IDE: Visita e Diagnosi della Calcinosi Cutanea
Presso la Clinica IDE di Milano, la diagnosi della calcinosi cutanea inizia con un'accurata visita dermatologica. Il medico raccoglie l'anamnesi del paziente, indagando sui sintomi, la storia clinica e la presenza di eventuali patologie sottostanti. L'esame obiettivo si concentra sull'ispezione delle lesioni cutanee, valutandone dimensioni, localizzazione, consistenza e segni di infiammazione o ulcerazione.
Per confermare la diagnosi e identificarne la causa, possono essere impiegati diversi strumenti diagnostici:
- Esami del Sangue: Analisi per valutare i livelli di calcio, fosforo, paratormone e la funzionalità renale, al fine di identificare eventuali squilibri metabolici o correlazioni con malattie sistemiche.
- Radiografie o Ecografie: Utili per visualizzare l'estensione dei depositi calcifici, soprattutto se profondi o coinvolgono le strutture sottostanti.
- Biopsia Cutanea: In casi selezionati, una piccola porzione di tessuto cutaneo viene prelevata per essere analizzata al microscopio. L'esame istologico conferma la presenza di depositi di calcio e può fornire indicazioni sulla causa sottostante.
Istituto IDE: Trattamenti Dermatologici per la Calcinosi Cutanea
Il trattamento della calcinosi cutanea mira a gestire i sintomi, prevenire la progressione della condizione e, quando possibile, rimuovere i depositi calcifici. L'Istituto IDE di Milano offre un approccio personalizzato basato sulla gravità della calcinosi e sulla causa sottostante.
Trattamenti Conservativi
Nei casi lievi o asintomatici, possono essere consigliate misure conservative, come la protezione delle aree interessate da traumi e frizioni, e l'uso di creme o unguenti per lenire il prurito e l'irritazione.
Farmaci
La gestione farmacologica mira ad affrontare le cause sottostanti:
- Farmaci per Disturbi Metabolici: Se la calcinosi è legata a squilibri di calcio e fosforo, possono essere prescritti farmaci per regolarne i livelli, come chelanti del fosfato o integratori di calcio, sotto stretto controllo medico.
- Farmaci per Malattie Autoimmuni: Nei pazienti con patologie autoimmuni, il trattamento della condizione di base con immunosoppressori o farmaci biologici può aiutare a ridurre l'infiammazione e, indirettamente, la formazione di calcificazioni.
- Farmaci Topici: Creme a base di corticosteroidi o altri agenti antinfiammatori possono essere utilizzate per ridurre l'infiammazione locale e alleviare il prurito.
- Agenti Dissolventi (in casi selezionati): In alcuni casi, farmaci come il tiosolfato di sodio possono essere somministrati per via endovenosa o topica nel tentativo di sciogliere i depositi di calcio, sebbene l'efficacia sia variabile.
Trattamenti Chirurgici
Nei casi in cui i depositi calcifici siano dolorosi, ulcerati, infetti o causino una significativa limitazione funzionale, può essere preso in considerazione l'intervento chirurgico.
Clinica IDE: Trattamenti Chirurgici della Calcinosi Cutanea
L'asportazione chirurgica dei noduli calcifici viene eseguita quando le opzioni conservative e farmacologiche non sono sufficienti. La procedura mira a rimuovere completamente i depositi di calcio, cercando di preservare il tessuto sano circostante.
- Escissione Chirurgica: I noduli più superficiali e di dimensioni contenute possono essere rimossi tramite escissione chirurgica standard.
- Chirurgia Laser o Ultrasuoni: Tecniche meno invasive, come l'uso del laser o degli ultrasuoni, possono essere impiegate per frammentare e rimuovere i depositi calcifici, specialmente in aree difficili da raggiungere o dove si desidera minimizzare le cicatrici.
- Chirurgia Ricostruttiva: In presenza di lesioni estese o ulcerate, può essere necessario un intervento di chirurgia ricostruttiva, come innesti cutanei, per riparare i difetti tissutali e favorire la guarigione.
La scelta del trattamento chirurgico dipende dalle dimensioni, dalla profondità e dalla localizzazione dei depositi calcifici, nonché dalle condizioni generali del paziente.
Un Viaggio Nella Pelle Umana
Patologie Inerenti alla Calcinosi Cutanea
La calcinosi cutanea non è una patologia isolata, ma può essere associata o essere il risultato di una serie di altre condizioni mediche.
Patologie Dermatologiche Associate alla Calcinosi Cutanea
- Sclerodermia: Una malattia autoimmune cronica che causa ispessimento e indurimento della pelle e dei tessuti connettivi. La calcinosi è una complicanza comune nella sclerodermia, specialmente nelle forme più avanzate.
- Lupus Eritematoso Sistemico (LES): Un'altra malattia autoimmune che può colpire vari organi e tessuti, inclusa la pelle. La calcinosi può manifestarsi in pazienti con LES, spesso in associazione con altre lesioni cutanee.
- Artrite Reumatoide: Una malattia infiammatoria cronica che colpisce le articolazioni. Sebbene meno comune rispetto alla sclerodermia, la calcinosi può verificarsi in pazienti con artrite reumatoide, specialmente in presenza di noduli reumatoidi calcificati.
- Necrobiosi Lipoidica: Una condizione dermatologica rara che causa lesioni cutanee infiammatorie, spesso sulle gambe, che possono calcificarsi.
- Dermatite Cronica: Infiammazioni cutanee croniche e prolungate possono, in alcuni casi, portare a depositi calcifici.
Altre Condizioni Mediche Associate
- Insufficienza Renale Cronica: La disfunzione renale compromette l'equilibrio dei minerali, portando frequentemente a iperfosfatemia e quindi a calcinosi cutanea e sistemica.
- Ipotiroidismo o Ipertiroidismo: Disturbi della tiroide possono influenzare il metabolismo del calcio.
- Iperparatiroidismo: Un eccesso di ormone paratiroideo porta a un aumento dei livelli di calcio nel sangue, favorendo la deposizione di calcio nei tessuti.
- Traumi Ripetuti: Come già menzionato, microtraumi o traumi significativi in aree specifiche possono innescare la calcificazione.
Prognosi della Calcinosi Cutanea
La prognosi della calcinosi cutanea varia considerevolmente a seconda della causa sottostante, della gravità, dell'estensione dei depositi e della risposta al trattamento.
- Calcinosi Superficiale Idiopatica: Nei casi lievi e senza patologie sistemiche associate, la prognosi è generalmente buona, soprattutto se trattata precocemente. I sintomi possono essere gestiti e la progressione limitata.
- Calcinosi Associata a Malattie Sistemiche: La prognosi è legata alla gestione della malattia di base. Se la patologia sottostante è ben controllata, la calcinosi cutanea può migliorare o stabilizzarsi. Tuttavia, in malattie progressive come la sclerodermia o l'insufficienza renale avanzata, la calcinosi può persistere o peggiorare.
- Calcinosi Distruttiva o Tumoralis: Queste forme aggressive hanno una prognosi più riservata, richiedendo trattamenti intensivi e un monitoraggio costante per prevenire complicanze gravi e disabilità.
La rimozione chirurgica dei depositi calcifici può alleviare i sintomi e migliorare l'aspetto estetico, ma non sempre previene la ricomparsa delle calcificazioni se la causa sottostante non viene trattata efficacemente.
Problematiche Correlate alla Calcinosi Cutanea se Non Trattata Correttamente
La mancata gestione o un trattamento inadeguato della calcinosi cutanea possono portare a diverse problematiche:
- Dolore Cronico e Disabilità: Noduli calcifici che comprimono nervi o articolazioni possono causare dolore persistente e limitare significativamente la mobilità e la capacità di svolgere attività quotidiane.
- Infezioni Ricorrenti: Ulcerazioni o rotture dei noduli aumentano il rischio di infezioni batteriche, che possono essere difficili da eradicare e portare a complicanze più gravi, come la setticemia.
- Cicatrici Permanenti e Deformità: Lesioni cutanee croniche, ulcere o interventi chirurgici possono lasciare cicatrici evidenti e, in casi severi, deformità che influenzano l'aspetto e la funzionalità.
- Peggiore Gestione delle Malattie Sottostanti: La presenza di calcinosi cutanea può indicare un peggioramento o una gestione inadeguata di una malattia sistemica, richiedendo un'ulteriore rivalutazione del piano terapeutico generale.
- Impatto Psicologico: Il disagio estetico, il dolore e le limitazioni funzionali possono avere un impatto negativo sull'autostima, sull'umore e sulla qualità della vita generale del paziente.
FAQ sulla Calcinosi Cutanea
Cos'è la capillarizzazione superficiale cutanea e come si relaziona alla calcinosi?
La capillarizzazione superficiale cutanea si riferisce alla rete di piccoli vasi sanguigni (capillari) presenti nello strato superficiale della pelle. Nella calcinosi cutanea, i depositi di calcio possono formarsi attorno a questi capillari, alterando la vascolarizzazione locale e talvolta portando a cambiamenti nella colorazione della pelle (arrossamento, pallore, colorazione violacea) dovuti alla compromissione del flusso sanguigno. In alcuni casi, l'infiammazione associata alla calcinosi può stimolare la formazione di nuovi capillari (neocappilarizzazione) in un tentativo di riparazione tissutale, ma questi nuovi vasi possono essere fragili e contribuire a sanguinamenti o emorragie.
La calcinosi cutanea può scomparire da sola?
Nella maggior parte dei casi, la calcinosi cutanea non scompare spontaneamente, poiché i depositi di calcio tendono a persistere. Solo in rari casi e con trattamenti specifici, o se associata a condizioni reversibili, si può osservare una regressione parziale.
Quali sono i principali esami per diagnosticare la calcinosi cutanea?
Gli esami principali includono una visita dermatologica approfondita, esami del sangue per valutare i livelli di calcio e fosforo, e talvolta radiografie, ecografie o biopsia cutanea per confermare la presenza e la natura dei depositi.
La calcinosi cutanea è ereditaria?
In alcuni casi, la calcinosi cutanea può avere una componente genetica e essere associata a sindromi ereditarie specifiche. Tuttavia, molte forme sono acquisite e legate a disturbi metabolici, malattie autoimmuni o traumi.
È possibile prevenire la calcinosi cutanea?
La prevenzione è possibile quando la calcinosi cutanea è legata a condizioni specifiche trattabili. Ad esempio, una gestione ottimale delle malattie renali, un controllo rigoroso dei livelli di calcio e fosforo, e la cura tempestiva delle lesioni cutanee possono ridurre il rischio. Nelle forme idiopatiche o genetiche, la prevenzione è più complessa.
Cosa fare in caso di sospetta calcinosi cutanea?
È fondamentale consultare un medico, preferibilmente un dermatologo o uno specialista in malattie metaboliche o reumatologia, per una diagnosi accurata e un piano di trattamento personalizzato.
tags: #capillarizzazione #superficiale #cutanea #non #e #mai