Le cheratodermie palmoplantari rappresentano un gruppo eterogeneo di condizioni cutanee, sia ereditarie che acquisite, che si manifestano con un ispessimento anomalo dello strato corneo delle regioni palmari delle mani e plantari dei piedi. Questa ipercheratosi, nota anche come tilosi, può variare significativamente in termini di estensione, gravità e coinvolgimento di altre strutture corporee, rendendo la comprensione delle sue cause, sintomi e opzioni di trattamento fondamentale per una gestione efficace.
Comprendere l'Ipercheratosi Palmoplantare
L'ipercheratosi delle regioni palmoplantari si riferisce a un processo patologico che porta a un aumento della produzione di cheratina, la proteina fibrosa che costituisce lo strato più esterno dell'epidermide, lo strato corneo. Questo strato, insieme al derma sottostante, forma la pelle. La sua funzione primaria è quella di barriera protettiva contro agenti esterni, perdita d'acqua e stress meccanici. In condizioni di cheratodermia, questo meccanismo protettivo diventa eccessivo e disfunzionale.
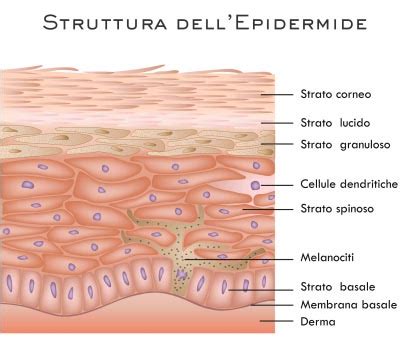
La pelle umana è generalmente costituita da diversi strati cellulari. Nei palmi delle mani e nelle piante dei piedi, è presente uno strato aggiuntivo chiamato strato lucido. Questo strato è caratterizzato da cellule appiattite e trasparenti, ricche di eleidina, una sostanza che contribuisce alla resistenza e all'impermeabilità di queste aree soggette a maggiore stress meccanico. La membrana basale, situata tra l'epidermide e il derma, svolge un ruolo cruciale nell'ancoraggio dei tessuti.
Classificazione delle Cheratodermie Palmoplantari
Le cheratodermie palmoplantari possono essere classificate in base a diversi criteri, tra cui:
- Grado di coinvolgimento cutaneo: Si distinguono forme localizzate, che interessano esclusivamente i palmi delle mani e le piante dei piedi, e forme estese, che possono coinvolgere altre aree cutanee e annessi cutanei come capelli, unghie e denti.
- Presenza di sindromi associate: Alcune cheratodermie fanno parte di sindromi genetiche più complesse che colpiscono anche altri organi, come occhi, orecchie, cuore o tratto gastrointestinale.
- Origine: Possono essere ereditarie (congenite) o acquisite.
Cheratodermie Palmoplantari Ereditarie: Un Panorama Genetico
Le forme ereditarie di cheratodermia palmoplantare sono causate da mutazioni genetiche che alterano la normale produzione di proteine strutturali dell'epidermide, in particolare le cheratine, ma anche desmogleine, desmopachine e altre proteine coinvolte nell'adesione cellulare e nella struttura dello strato corneo. Queste condizioni si trasmettono con modalità ereditarie, più comunemente autosomica dominante o autosomica recessiva.
Tra le numerose varianti ereditarie, si annoverano:
- Cheratodermia Palmoplantare Puntata Tipo 1 (PPKP1) o Sindrome di Buschke-Fischer-Brauer: Questa forma, con prevalenza stimata di circa 1,17-3,3/100.000, si caratterizza per papule ipercheratosiche multiple con depressioni centrali, distribuite in modo irregolare sul palmo delle mani e sulla pianta dei piedi. L'esordio avviene solitamente nella prima adolescenza. Mutazioni nel gene AAGAB sono state identificate come causa. La trasmissione è per lo più autosomica dominante.
- Sindrome di Howel-Evans: Una forma autosomica dominante con esordio tra i 5 e i 15 anni. Oltre alle manifestazioni cutanee, presenta manifestazioni extracutanee, tra cui un aumentato rischio di sviluppare cancro esofageo in giovane età.
- Sindrome di Unna-Thost e Sindrome di Vörner: Entrambe sono forme autosomiche dominanti di cheratodermia palmoplantare diffusa. La sindrome di Vörner, in particolare, è legata a mutazioni nei geni KRT9 o KRT1.
- Sindrome di Papillon-Lefèvre: Una forma autosomica recessiva che si manifesta precocemente, prima dei 6 mesi di vita. È caratterizzata da parodontite grave che può portare alla perdita precoce dei denti.
- Sindrome di Vohwinkel: Una forma autosomica dominante che può associarsi ad autoamputazione digitale e perdita dell'udito ad alta frequenza.
- Cheratodermia Palmoplantare Diffusa Non Epidermolitica: Una forma autosomica dominante che compare nella prima infanzia, causando un cheratoderma simmetrico ben demarcato che coinvolge l'intera superficie dei palmi e delle piante.
- Cheratodermia Palmoplantare Striata: Caratterizzata da ispessimento cutaneo che si manifesta in modo lineare o striato, formando bande o striature sulle mani e sui piedi. Mutazioni nei geni KRT1, DSG1 e DSP sono state implicate. La trasmissione è autosomica recessiva.
- Cheratodermia Palmoplantare Epidermolitica (EPPK): Questa forma comporta un ispessimento della pelle e la comparsa di vescicole, spesso dolorose, che possono rompersi. È legata a mutazioni specifiche nei geni associati alla cheratina.
- Cheratodermia con Iperlinearità Palmo-plantare (PPHP): Caratterizzata da ispessimento della pelle e da linee iperlinearità su palmi e piante, può essere associata a condizioni come la malattia di Naxos e la sindrome di Carvajal. La malattia di Naxos è stata descritta per la prima volta da Protonotarios et al. e presenta similitudini citologiche tra cardiomiociti e cellule epidermiche, con mutazioni sul cromosoma 17q21 che codifica per la placoglobina.
- Cheratodermia Unghiale con Ipercheratosi dell’Albero Ungueale (NKH): Si concentra sull'ispessimento della pelle attorno alle unghie, con modifiche significative nella loro forma e struttura.
- Cheratodermia Papulosa: Caratterizzata dalla presenza di papule, piccoli noduli sulla pelle delle mani e dei piedi.
Le forme ereditarie sono solitamente presenti fin dalla nascita o si sviluppano nei primi mesi di vita, persistendo per tutta l'esistenza del paziente. La pelle appare rigida, giallastra e talvolta cerosa, perdendo la sua naturale elasticità.
Cheratodermie Palmoplantari Acquisite: Cause e Contesti
Le forme acquisite di cheratodermia palmoplantare, note anche come cheratoma plantare o cheratoma cutaneo, si sviluppano nel corso della vita e possono essere causate da una varietà di fattori:
- Dermatite cronica da contatto: L'esposizione prolungata a sostanze irritanti o allergeni può indurre un ispessimento reattivo della pelle.
- Infezioni: Alcune infezioni, come la scabbia norvegese, possono portare a un ispessimento cheratosico delle aree palmoplantari.
- Condizioni mediche croniche: Patologie come il mixedema (ipotiroidismo) e il linfedema cronico possono contribuire allo sviluppo di cheratodermia.
- Cause paraneoplastiche: L'ispessimento cheratosico palmoplantare può manifestarsi come sintomo paraneoplastico, ovvero associato a tumori parenchimali, tra cui il cancro alla vescica, al seno, al colon, all'esofago e talvolta ai polmoni.
Il cheratoma plantare è una condizione caratterizzata da un ispessimento anomalo della pelle della pianta del piede, spesso causato da pressione eccessiva, sfregamento continuo o fattori patologici. L'ipercheratosi plantare è un meccanismo di difesa della pelle che si attiva quando si verifica una stimolazione costante.
Sintomi della Cheratodermia Palmoplantare
I sintomi della cheratodermia palmoplantare possono variare notevolmente da persona a persona e dipendono dalla specifica forma della condizione. Tuttavia, alcuni segni e sintomi comuni includono:
- Ispessimento della Pelle (Ipercheratosi): È il sintomo più evidente. La pelle sui palmi delle mani e sulle piante dei piedi diventa significativamente più spessa, dura e ruvida. Questo ispessimento può essere diffuso o localizzato.
- Callosità e Calli: Si formano nelle aree soggette a pressione costante o frizione, come i talloni, le piante dei piedi e le palme delle mani. Possono diventare dolorosi e causare difficoltà nella deambulazione.
- Crepe Cutanee e Ragadi: La pelle ispessita e rigida tende a fessurarsi, formando crepe profonde e spesso dolorose, dette ragadi. Queste possono sanguinare e aumentare il rischio di infezioni.
- Dolore e Disagio: La pressione esercitata sulla pelle ispessita durante il cammino o l'uso delle mani può causare dolore, bruciore o irritazione.
- Alterazioni delle Unghie: Le unghie possono ispessirsi, deformarsi, diventare fragili o presentare striature anomale.
- Vescicole: In alcune forme, come la cheratodermia epidermolitica, possono comparire vescicole piene di liquido che si rompono facilmente.
- Striature Cutanee: In alcune varianti, l'ispessimento si manifesta in modo lineare o striato.
- Papule Cutanee: In forme specifiche, possono comparire piccoli noduli o papule sulla pelle.
- Compromissione della Mobilità Articolare: Nei casi più gravi, l'ispessimento può estendersi alle articolazioni, limitando la flessibilità e causando rigidità.
- Iperidrosi Palmoplantare: Alcuni pazienti possono sperimentare un'eccessiva sudorazione, che rende la pelle più vulnerabile a macerazione e infezioni.

Diagnosi della Cheratodermia Palmoplantare
La diagnosi della cheratodermia palmoplantare inizia con un'accurata anamnesi familiare e un esame obiettivo dermatologico. Il dermatologo valuterà l'estensione, la distribuzione e le caratteristiche delle lesioni cutanee.
Gli esami diagnostici possono includere:
- Esame Clinico: Distinzione tra forme diffuse, focali e puntate.
- Biopsia Cutanea ed Esame Istologico: Un piccolo campione di pelle può essere prelevato per esaminare al microscopio le caratteristiche istologiche e distinguere tra forme epidermolitiche e non-epidermolitiche.
- Test Genetici: Rappresentano il gold standard per la diagnosi definitiva delle forme ereditarie. Attraverso il sequenziamento del DNA, è possibile identificare le mutazioni specifiche nei geni coinvolti (es. geni delle cheratine, AAGAB, COL14A1, KRT1, DSG1, DSP).
- Esami Strumentali (per sindromi associate): In caso di sospetto di sindromi complesse, possono essere necessari esami come monitoraggio ECG Holter, test ergometrico, ecocardiocolordoppler, risonanza magnetica nucleare per valutare il coinvolgimento di altri organi (es. cardiomiopatia aritmogena del ventricolo destro nella malattia di Naxos).
Trattamento e Gestione
Il trattamento delle cheratodermie palmoplantari è principalmente sintomatico e mira a ridurre l'ipercheratosi, alleviare il dolore e prevenire le complicanze. Non esiste una cura definitiva per le forme genetiche, ma una gestione adeguata può migliorare significativamente la qualità della vita.
Le opzioni terapeutiche includono:
Trattamenti Sintomatici Topici:
- Emollienti e Idratanti: Creme e unguenti ricchi di urea (dal 10% al 40%), acido salicilico, acido lattico, glicerina o acidi alfa-idrossilati (come acido pirrolidone-carbossilico) aiutano ad ammorbidire la pelle ispessita e a ridurre la formazione di ragadi.
- Agenti Cheratolitici: Sostanze come urea, acido salicilico e acido lattico in concentrazioni più elevate aiutano a rimuovere lo strato corneo ispessito.
- Retinoidi Topici: Possono essere utili per ridurre la cheratinizzazione anomala.
Trattamenti Sistemici:
- Retinoidi Orali: Farmaci come l'acitretina o l'isotretinoina sono molto efficaci nel ridurre l'ipercheratosi. Tuttavia, il loro uso richiede un attento monitoraggio a causa dei potenziali effetti collaterali e controindicazioni.
Rimozione Fisica:
- Rimozione Meccanica: La rimozione delle callosità e dell'ipercheratosi tramite pedicure medica, fresatura o l'uso di lime per piedi può fornire un sollievo temporaneo.
Gestione delle Complicanze:
- Prevenzione delle Infezioni: Mantenere una buona igiene cutanea e trattare prontamente eventuali infezioni batteriche o fungine che possono svilupparsi nelle ragadi.
- Terapia del Dolore: L'uso di farmaci antidolorifici e creme lenitive può essere necessario.
- Supporto Ortopedico: L'uso di plantari personalizzati può aiutare a ridistribuire la pressione sui piedi e migliorare la deambulazione.
- Protezione: L'uso di calzature comode, morbide e traspiranti è essenziale per ridurre l'attrito e la pressione.
Replicazione del DNA: la Duplicazione Resa Semplice
Prognosi e Gestione a Lungo Termine
La prognosi delle cheratodermie palmoplantari varia a seconda della causa e della gravità. Le forme ereditarie sono croniche e persistono per tutta la vita, ma con una gestione adeguata, i sintomi possono essere controllati e la qualità della vita migliorata. Le forme acquisite possono migliorare o risolversi una volta trattata la causa sottostante.
È fondamentale un approccio multidisciplinare che coinvolga dermatologi, genetisti e, se necessario, altri specialisti per una gestione completa e personalizzata. La consulenza genetica è raccomandata per le famiglie con forme ereditarie per comprendere il rischio di trasmissione.
Sebbene non esista una cura definitiva per molte forme di cheratodermia palmoplantare, la ricerca continua nel campo della dermatologia genetica promette nuove scoperte e opzioni terapeutiche mirate per affrontare le cause genetiche alla base di queste patologie rare.