La pelle, il nostro organo più esteso, è una barriera dinamica che ci protegge dal mondo esterno e svolge innumerevoli funzioni vitali. Tuttavia, è anche soggetta a traumi, lesioni e processi patologici che possono alterarne l'integrità e l'aspetto. Tra le conseguenze più comuni di questi eventi vi sono le cicatrici cutanee e gli edemi sottocutanei, condizioni che, sebbene spesso benigne, possono talvolta indicare problematiche più serie o richiedere interventi specifici per una gestione ottimale. Comprendere le cause, i sintomi e le opzioni di trattamento per queste manifestazioni è fondamentale per preservare la salute e il benessere della pelle.
La Cicatrice Cutanea: Un Segno di Guarigione e Non Solo
La cicatrice cutanea rappresenta il risultato visibile sulla cute del processo di cicatrizzazione. Questo fenomeno fisiologico è il meccanismo attraverso il quale il corpo ripara lesioni localizzate a livello cutaneo, sostituendo il tessuto danneggiato con tessuto transizionale. Tale tessuto deriva dalla proliferazione attiva di cellule e vari costituenti del sottocute.
Inizialmente, una cicatrice appare rilevata sulla cute e presenta un colorito roseo. Con il tempo, tende ad appiattirsi e ad assottigliarsi, evolvendo in una stria biancastra. Nella maggior parte dei casi, la cicatrice cutanea, sia nella sua fase di sviluppo che durante la fase di permanenza, non induce una particolare sintomatologia, se non una lieve sensazione di tensione o fastidio, qualora tendesse ad espandersi eccessivamente.
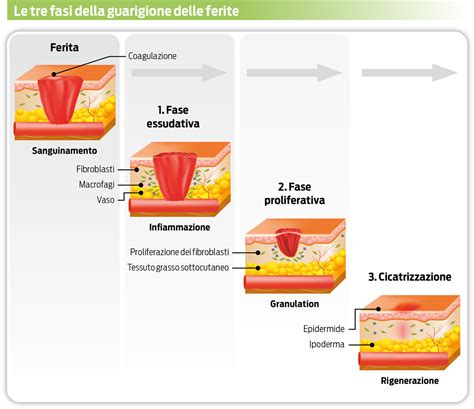
Le cicatrici possono presentarsi in diverse forme e con caratteristiche variabili. Tra le più comuni troviamo:
- Cicatrici normali: Si formano quando il processo di guarigione avviene senza complicazioni, risultando in una cicatrice piatta e del colore della pelle circostante.
- Cicatrici ipertrofiche: Sono caratterizzate da un eccesso di tessuto cicatriziale che rimane confinato all'area della ferita originale. Appaiono rilevate, rosse e possono causare prurito o dolore. A differenza dei cheloidi, non si estendono oltre i margini della ferita. La cicatrice ipertrofica è una cicatrice patologica in senso esuberante, rilevata, spesso arrossata e dolente al tatto, o percepita dal paziente come "fastidiosa". Non si estende mai in larghezza o lunghezza oltre i margini della ferita stessa. Spesso il fenomeno dell'ipertrofia avviene a cicatrizzazione cutanea ultimata, quindi alcune settimane dopo l'avvenuto processo di chiusura superficiale della cute. È importante sapere che la cicatrice ipertrofica entra in diagnosi differenziale con il cheloide, nel quale la cicatrice esuberante si estende sempre oltre i margini della ferita. La cicatrice ipertrofica ha infatti una spiccata cellularità, essendo formata da fibroblasti che producono in esubero fibre collagene, mentre il cheloide ha poche cellule e più tessuto fibrotico.
- Cicatrici atrofiche: Si presentano come depressioni o avvallamenti sulla superficie cutanea, risultanti da una produzione insufficiente di collagene durante la guarigione. Le smagliature sono un esempio di cicatrici atrofiche.
- Cheloidi: Sono cicatrici anomale che si estendono oltre i margini della ferita originale, formando masse dure, gonfie e di colore variabile dal rosso al viola. Possono risultare dolorosi a causa della pressione esercitata sulle terminazioni nervose e dell'infiammazione persistente.
- Cicatrici pigmentate: Presentano alterazioni del colore rispetto alla pelle circostante, apparendo più scure (iperpigmentate) o più chiare (ipopigmentate).
Un elemento cruciale nella gestione delle cicatrici, soprattutto quelle post-operatorie, è la protezione solare. L'esposizione ai raggi UV può infiammare, scurire o causare iperpigmentazione nelle cicatrici, rendendole più visibili e difficili da trattare. È fondamentale applicare una crema solare con SPF 50+ direttamente sulla cicatrice e sulla zona circostante, anche nei mesi invernali. Nei primi mesi, quando la pelle è particolarmente sensibile, è consigliabile utilizzare anche indumenti o bende per proteggere l'area.
Se una cicatrice diventa eccessivamente rossa, calda al tatto, se si avverte un dolore crescente, o se la cicatrice si estende oltre i margini originali formando un cordone spesso e rilevato, è necessario consultare un medico. Questi segnali di allarme potrebbero indicare un'infezione, la formazione di un cheloide o altre complicazioni che richiedono un intervento tempestivo.
L'Edema Sottocutaneo: Accumulo di Liquidi e Gonfiore
L'edema è un disturbo caratterizzato dall'accumulo anomalo di liquidi negli spazi interstiziali delle cellule, determinando un evidente gonfiore. Questa condizione si verifica quando c'è un aumento della quantità di fluido interstiziale, il liquido presente tra le cellule nei tessuti. Il gonfiore associato all'edema può colpire diverse parti del corpo ed è spesso una manifestazione di condizioni sottostanti specifiche.
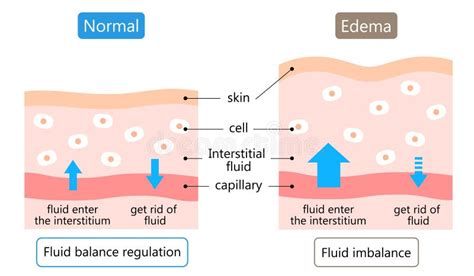
Le cause dell'edema sono molteplici e possono essere raggruppate in diverse categorie:
- Ritenzione idrica: Spesso collegata a disfunzioni del sistema cardiovascolare, renale o epatico. Nell'insufficienza cardiaca congestizia, il cuore non riesce a pompare il sangue in modo efficiente, causando un ristagno nei vasi sanguigni e un conseguente accumulo di liquidi nelle estremità inferiori. Le malattie renali possono alterare il bilancio dei liquidi nel corpo, portando a edema diffuso, spesso associato a gonfiore intorno agli occhi al mattino. La cirrosi epatica può causare ascite (accumulo di liquido nell'addome) ed edema periferico. Anche un'elevata assunzione di sodio, sedentarietà o cambiamenti ormonali possono favorire la ritenzione idrica.
- Infiammazione: I processi infiammatori rendono i vasi sanguigni più permeabili, permettendo al fluido di fuoriuscire e accumularsi nei tessuti circostanti. Questo tipo di edema è spesso doloroso, arrossato e caldo al tatto. Condizioni come l'artrite reumatoide, infezioni localizzate (cellulite, ascessi) e malattie autoimmuni come il lupus eritematoso sistemico possono scatenare un'infiammazione con edema significativo.
- Traumi: Lesioni o traumi ai tessuti provocano un edema localizzato come parte del naturale meccanismo di guarigione del corpo. Dopo un trauma, il sistema immunitario invia cellule e fluidi alla zona danneggiata per favorire la riparazione. Questo porta al gonfiore, dolore e arrossamento. L'edema da trauma può essere accentuato dalla formazione di un ematoma.
- Allergie: Le reazioni allergiche possono scatenare edema improvviso e significativo, spesso associato a orticaria, prurito e difficoltà respiratorie. Il rilascio di istamina provoca dilatazione e aumento della permeabilità dei vasi sanguigni. L'angioedema, una forma grave, può colpire viso, labbra, lingua e gola, richiedendo un trattamento immediato.
- Problemi circolatori: I disturbi della circolazione sanguigna possono compromettere il normale ritorno venoso al cuore, favorendo la formazione di edema cronico, soprattutto agli arti inferiori. Vene varicose, insufficienza venosa cronica (IVC) e trombosi venosa profonda (TVP) sono cause comuni. Il linfedema, causato da un blocco nel sistema linfatico, porta a gonfiore cronico e progressivo.
I sintomi comuni associati all'edema includono:
- Gonfiore: Manifestazione principale, che può essere localizzato o generalizzato.
- Aumento di peso: Dovuto all'accumulo di liquidi.
- Sensazione di pesantezza: Particolarmente evidente nelle gambe e nei piedi.
- Pelle tesa e lucida: A causa della distensione dei tessuti.
- Variazioni nella mobilità articolare: Se l'edema coinvolge le articolazioni.
- Impressione di fossette (segno del pitting): Una depressione temporanea nella pelle dopo aver applicato una leggera pressione.
- Dolore: Di varia intensità a seconda della causa.
- Difficoltà respiratoria: Se l'edema colpisce i polmoni (edema polmonare).
L'edema del piede e della gamba: Cause, trattamento e prevenzione
Ematomi e Escoriazioni: Lesioni Superficiali e Profonde
Gli ematomi, comunemente noti come lividi, rappresentano raccolte di sangue per stravaso ematico, provocate dalla rottura di un vaso sanguigno, generalmente a seguito di un evento traumatico. L'organismo risponde attivando il sistema della coagulazione per formare un tappo emostatico e arrestare l'emorragia. Tuttavia, in casi di danno vascolare esteso o deficit della coagulazione, il sangue può fuoriuscire tra i tessuti, coagulando e formando l'ematoma.
Gli ematomi possono essere superficiali o profondi. I primi appaiono come macchie cutanee il cui colore varia a seconda del tempo trascorso: inizialmente rossastro, poi blu-viola, successivamente giallo-verdastro e infine giallo-marrone, prima di scomparire. Questa progressione cromatica è utile in medicina legale per stimare l'epoca dell'evento traumatico. Gli ematomi profondi, invece, non sono immediatamente evidenti ma possono evolvere verso complicanze significative, talvolta potenzialmente fatali.
Fattori che possono aumentare la probabilità di formazione di ematomi includono l'assunzione di farmaci anticoagulanti (come warfarin, NAO) o antiaggreganti (come aspirinetta), e condizioni come la piastrinopenia, dove il sangue non coagula adeguatamente a causa di un'insufficiente quantità di piastrine (associata a patologie come leucemia, LES, infezioni virali).
Sintomi preoccupanti associati agli ematomi includono formicolio, perdita di sensibilità, dolore e sensazione di pressione, che potrebbero indicare la sindrome compartimentale, un'emergenza medica in cui l'ematoma ostacola la circolazione del sangue ai tessuti vicini. Ematomi intracranici, in seguito a traumi cranici, sono particolarmente pericolosi per l'aumento della pressione intracranica.
Il trattamento degli ematomi superficiali spesso include:
- Crioterapia: Impacchi freddi per causare vasocostrizione, limitare il sanguinamento e ridurre gonfiore e dolore.
- Occlusione: Bende elastiche o fasciature per ridurre il gonfiore.
- Sollevamento della parte interessata: Per favorire il riassorbimento dell'edema.
- Analgesia: Pomate o creme a base di FANS per ridurre dolore e infiammazione.
Le escoriazioni, invece, sono causate da sfregamenti o graffi contro superfici ruvide. Interessano esclusivamente lo strato epidermico, ma lesioni più estese possono coinvolgere il derma. Le escoriazioni lievi non necessitano di cure particolari, mentre quelle più estese richiedono un'accurata pulizia e disinfezione.
Le escoriazioni possono essere classificate in:
- Primo grado: Coinvolgono solo lo strato epidermico estremo, senza sanguinamento.
- Secondo grado: Coinvolgono anche il derma, spesso sanguinanti e con formazione di un'escara siero-ematica.
- Terzo grado: Coinvolgono il tessuto sottocutaneo (ipoderma).
La cura prevede lavaggio, pulizia accurata, disinfezione, rimozione di corpi estranei e, in caso di sanguinamento, applicazione di acqua ossigenata e fasciatura sterile. Particolare attenzione va prestata ai pazienti non vaccinati contro il tetano.
Gestione e Trattamento dell'Edema Post-operatorio
L'edema post-operatorio è una reazione comune dopo un intervento chirurgico, caratterizzata da un accumulo di liquidi nei tessuti circostanti l'area operata. Le cause includono il trauma chirurgico, l'infiammazione, il danno al sistema linfatico, la posizione del paziente durante l'intervento e la durata dello stesso. I sintomi principali sono gonfiore, dolore o sensibilità, limitazione dei movimenti, e talvolta disturbi circolatori.
Fattori di rischio includono il tipo di intervento, storia pregressa di edema, età avanzata, obesità e stile di vita sedentario.
La gestione dell'edema post-operatorio richiede un approccio multidisciplinare:
- Elevazione: Alzare l'area operata sopra il livello del cuore per favorire il drenaggio.
- Terapia compressiva: Utilizzo di bendaggi o indumenti a compressione graduata.
- Terapia fisica: Esercizi specifici per favorire il drenaggio linfatico e migliorare la circolazione.
- Massaggio linfatico: Eseguito da un terapista specializzato.
- Farmaci: Diuretici, se prescritti dal medico.
- Controllo del dolore: Per ridurre l'infiammazione.
- Monitoraggio medico: Per valutare il progresso e adottare le misure necessarie.
Infiammazioni Sottocutanee: Risposte del Sistema Immunitario
Le infiammazioni sottocutanee rappresentano una risposta del sistema immunitario a stimoli dannosi localizzati al di sotto della pelle, manifestandosi tipicamente con gonfiore, arrossamento e indurimento del tessuto affetto. Questo tipo di infiammazione interessa i tessuti connettivi che si trovano al di sotto dell'epidermide e del derma, spesso coinvolgendo tessuti adiposi, fibre di collagene e strutture vascolari e nervose.
Le cause sono molteplici e includono:
- Infezioni: Batteriche, virali o fungine.
- Reazioni allergiche: A farmaci, alimenti o punture di insetti.
- Traumi fisici: Contusioni, lesioni da pressione.
- Patologie autoimmuni: Lupus eritematoso sistemico, vasculite.
- Reazioni a farmaci: Effetti collaterali di alcuni medicinali.
- Iniezioni e procedure mediche: Infezioni o reazioni al sito di iniezione.
- Malattie croniche: Come il diabete.
- Corpi estranei: Schegge o frammenti che scatenano un'infiammazione.
- Disturbi metabolici: Come la gotta.
- Fattori ambientali: Esposizione a temperature estreme.
- Obesità: Aumento del rischio di infiammazione cronica.
I sintomi comuni includono gonfiore, arrossamento, indurimento del tessuto, dolore, sensibilità al tatto, aumento della temperatura locale, prurito, rigidità dei tessuti, formazione di noduli o masse, ecchimosi, e in casi più gravi, formazione di ulcere o drenaggio di liquidi.
Approcci Terapeutici e Gestione Integrata
La gestione di cicatrici, edemi, ematomi e infiammazioni sottocutanee richiede un approccio personalizzato e spesso multidisciplinare.
Per le cicatrici ipertrofiche e i cheloidi, i trattamenti medici avanzati includono:
- Creme o gel a base di silicone: Per idratare e ridurre la formazione di tessuto cicatriziale in eccesso.
- Iniezioni di corticosteroidi: Per ridurre infiammazione, rossore e dolore, e ammorbidire il tessuto.
- Laserterapia: Per migliorare l'aspetto delle cicatrici, riducendo rossore e discromie.
- Pressoterapia: Applicazione di pressione costante per ridurre l'ipertrofia.
- Terapie farmacologiche innovative: Come il 5-Fluorouracile (5-FU) iniettato nella cicatrice.
- Crioterapia: Congelamento del tessuto cicatriziale.
- Escissione chirurgica: In casi complessi, spesso associata a terapie adiuvanti.
È fondamentale consultare un professionista sanitario esperto per una valutazione accurata e un piano terapeutico integrato, combinando diverse tecniche per ottenere i migliori risultati possibili. Affidarsi a specialisti qualificati non solo garantisce un trattamento più sicuro ed efficace, ma riduce anche il rischio di complicazioni.
In sintesi, la cura della pelle e la gestione delle sue alterazioni, siano esse cicatrici, edemi, ematomi o infiammazioni, richiedono una comprensione approfondita delle cause sottostanti e un approccio terapeutico mirato. La prevenzione, attraverso una corretta igiene, protezione solare e uno stile di vita sano, gioca un ruolo cruciale nel mantenere la pelle in condizioni ottimali. In presenza di sintomi persistenti o preoccupanti, è sempre consigliabile rivolgersi a un medico per una diagnosi e un trattamento appropriati.
tags: #cicatrice #cutanea #edema #sottocutaneo