Le verruche sono un inestetismo cutaneo comune, causato da un'infezione virale che può manifestarsi in diverse forme e localizzazioni. Comprendere la loro natura, le cause scatenanti e le modalità di trattamento è fondamentale per gestirle efficacemente. Questo articolo si propone di esplorare in dettaglio "come è fatta una verruca estratta", analizzando le caratteristiche intrinseche di queste lesioni, le loro origini virali, le diverse tipologie e le metodologie di rimozione, offrendo una panoramica completa per diverse fasce di pubblico.
Cosa Sono le Verruche: Un'Infezione Virale della Pelle
Le verruche sono definite come piccole escrescenze sulla pelle, la cui origine è da ricercare in un'infezione virale. Il colpevole è un membro della famiglia del papillomavirus umano, comunemente abbreviato in HPV (Human Papilloma Virus). È importante sottolineare l'esistenza di una vasta gamma di tipi di HPV, con oltre 100 ceppi identificati, ciascuno con un potenziale specifico di causare diverse manifestazioni cutanee. Le verruche possono manifestarsi in qualsiasi punto del corpo e sono altamente contagiose, potendo trasmettersi da persona a persona.
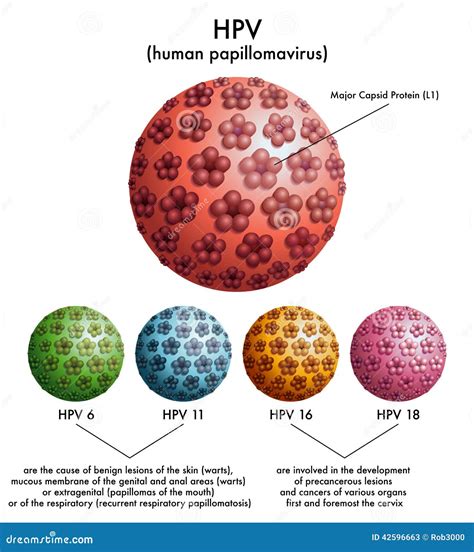
Queste lesioni possono presentarsi con diverse caratteristiche visive: possono essere rilevate, ovvero sporgere dalla superficie cutanea, oppure piatte. La loro comparsa non è legata a specifiche fasce d'età, ma sono particolarmente diffuse tra i bambini e i giovani adulti. Sebbene la maggior parte delle verruche sia considerata innocua e tenda a risolversi spontaneamente nel tempo, alcuni tipi di HPV, in particolare quelli che interessano l'area genitale, sono associati a un aumentato rischio di sviluppare forme tumorali.
Le Cause Scatenanti: Il Ruolo del Papillomavirus Umano (HPV)
La causa primaria dell'insorgenza delle verruche è l'infezione da parte di specifici ceppi del Papillomavirus Umano (HPV). L'HPV è un virus estremamente comune, e i ceppi responsabili della formazione delle verruche cutanee si diffondono principalmente attraverso il contatto diretto con una verruca esistente. Questo contatto può avvenire per via interpersonale, inclusi i rapporti sessuali, che possono portare alla comparsa di verruche genitali sul pene, nella vagina o nel retto. Anche i rapporti sessuali orali possono determinare un'infezione da HPV a carico della bocca o della gola.
La trasmissione del virus può avvenire anche in modo indiretto, attraverso il contatto con superfici contaminate, come pavimenti di docce pubbliche, tappetini da bagno, asciugamani o altri oggetti che sono stati precedentemente toccati da una persona infetta. Ambienti caldi e umidi, come piscine e docce, favoriscono la sopravvivenza e la proliferazione del virus, rendendo la pelle, specialmente se non perfettamente asciutta, più vulnerabile agli attacchi esterni.
La penetrazione del virus attraverso la pelle è facilitata dalla presenza di piccole lesioni cutanee, come tagli, graffi o microferite. Queste interruzioni nella barriera cutanea naturale creano un punto di ingresso ideale per l'HPV. Una volta che il virus è penetrato, può impiegare un periodo di tempo variabile, che va da poche settimane a diversi mesi, prima che la verruca diventi visibile. Questo intervallo di incubazione sottolinea la necessità di un'attenta osservazione e di un'eventuale diagnosi precoce.
Tipologie di Verruche: Una Vasta Gamma di Manifestazioni Cutanee
L'aspetto e la localizzazione delle verruche variano notevolmente a seconda del tipo di HPV coinvolto e della zona del corpo interessata. Questa diversità si riflette nelle diverse classificazioni cliniche.
Verruche Comuni: Queste sono le forme più diffuse e si presentano tipicamente sulle dita delle mani, sulle ginocchia e sui gomiti. Sono caratterizzate da una superficie dura, di forma arrotondata e solitamente di colore grigiastro-marrone.
Verruche Piane: Di dimensioni ridotte, spesso paragonabili a una capocchia di spillo, le verruche piane si distinguono per la loro superficie più liscia rispetto alle verruche comuni. La loro sommità è piatta e possono variare nel colore, presentandosi rosa, marroncino o giallastro. Possono comparire in gran numero e spesso sono disposte una accanto all'altra.
Verruche Plantari: Queste verruche si sviluppano sulle piante dei piedi e sono note per essere particolarmente fastidiose, provocando una sensazione simile a quella di camminare su una pietruzza. Poiché le piante dei piedi sono sottoposte a costante pressione, le verruche plantari tendono a crescere verso l'interno anziché verso l'esterno. Possono diventare relativamente grandi e sono spesso dolenti alla palpazione, causando dolore durante la deambulazione. La loro superficie può essere ruvida e squamosa, e al loro interno si possono osservare piccoli punti neri, che rappresentano vasi sanguigni coagulati.
Verruche a Mosaico: Queste lesioni sono costituite da un gruppo di piccole verruche plantari o palmari che si fondono insieme, creando un'area di pelle ispessita e irregolare. Appaiono come piccole crosticine molto vicine tra loro e si trovano frequentemente sotto le dita dei piedi, ma possono estendersi anche su aree più ampie della pianta.
Verruche Periungueali: Queste neoformazioni si presentano come ispessimenti cutanei attorno alle unghie delle mani o dei piedi. Possono avere una struttura simile a un cavolfiore e, sebbene non sempre dolorose, possono causare problemi, come infezioni della pelle che circonda l'unghia, specialmente in individui che si mordono le unghie o hanno le mani costantemente bagnate.
Verruche Filiformi: Caratterizzate da una forma lunga e sottile, queste verruche appaiono come piccole escrescenze che sporgono dalla pelle. Si manifestano abitualmente sulle palpebre, sul viso, sul collo o sulle labbra e sono generalmente più facili da trattare rispetto ad altre tipologie.
Verruche Genitali (Condilomi): Queste lesioni si sviluppano sulle aree genitali e anali, includendo pene, ano, vulva, vagina e cervice uterina. Possono presentarsi come lesioni piatte e lisce o avere una struttura irregolare a cavolfiore. Quelle attorno all'ano possono essere pruriginose. La trasmissione avviene principalmente attraverso i rapporti sessuali e, è importante sottolineare, alcuni ceppi di HPV associati alle verruche genitali aumentano significativamente il rischio di sviluppare tumori in queste aree.
Diagnosi delle Verruche: Riconoscimento Clinico e Approfondimenti
Nella maggior parte dei casi, la diagnosi delle verruche è relativamente semplice e si basa sull'esame obiettivo effettuato da un medico o da un dermatologo. L'aspetto caratteristico delle lesioni cutanee è solitamente sufficiente per identificarle come verruche. Il medico esamina la forma, la consistenza e la localizzazione della lesione, prestando attenzione a eventuali punti neri interni (vasi sanguigni coagulati) o a una superficie ruvida.
In presenza di neoformazioni cutanee che non vengono immediatamente riconosciute, o se la lesione presenta caratteristiche atipiche (come bordi irregolari, ulcerazioni o una resistenza sospetta ai trattamenti), il medico può avvalersi di tecniche diagnostiche più approfondite. La dermatoscopia, un'indagine non invasiva, permette di visualizzare la struttura microscopica della cute e di analizzare più nel dettaglio le caratteristiche della lesione. In casi selezionati, o quando vi è un sospetto di altre patologie, può essere eseguita una biopsia cutanea. Questo intervento consiste nella rimozione di un piccolo campione di tessuto dalla verruca, che viene poi esaminato al microscopio per una diagnosi definitiva.
Trattamento delle Verruche: Diverse Strategie per Diverse Lesioni
Il trattamento delle verruche mira principalmente all'eliminazione delle lesioni visibili e alla riduzione del rischio di auto-contagio o di trasmissione ad altre persone. La scelta della strategia terapeutica dipende da diversi fattori, tra cui il tipo di verruca, la sua sede, le dimensioni, il numero di lesioni presenti e la risposta individuale del paziente ai trattamenti.
Molte verruche, in particolare quelle comuni, tendono a scomparire spontaneamente nell'arco di un anno o due, senza la necessità di alcun intervento medico. Tuttavia, in alcuni casi, le verruche possono persistere più a lungo, causare dolore, disagio o interferire con le normali attività quotidiane. In queste situazioni, o quando le verruche sono particolarmente estese o problematiche, si ricorre a diverse metodologie di rimozione.
1. Trattamenti Chimici (Cheratolitici):L'approccio di prima linea per molte verruche, specialmente quelle comuni e plantari, prevede l'uso di sostanze chimiche cheratolitiche. Il componente più comunemente utilizzato è l'acido salicilico, disponibile in diverse concentrazioni sotto forma di gel, liquidi o cerotti medicati. Queste sostanze agiscono gradualmente esfoliando lo strato corneo della pelle infetta, portando alla rimozione della verruca. Altri prodotti chimici utilizzati includono l'acido tricloroacetico o l'acido lattico.
È fondamentale rimuovere il tessuto morto dalla verruca per raschiamento prima di ogni applicazione di queste sostanze. Alcuni prodotti chimici possono essere applicati autonomamente a domicilio, ma è essenziale seguire attentamente le istruzioni per evitare di danneggiare la pelle sana circostante. L'eliminazione completa di una verruca con questi metodi richiede spesso trattamenti ripetuti per diverse settimane o mesi.
Come applicare l'Acido Salicilico
2. Crioterapia (Congelamento):La crioterapia è una tecnica ampiamente utilizzata per il trattamento delle verruche, in particolare quelle plantari, filiformi e periungueali. Questo metodo consiste nel congelare la verruca utilizzando azoto liquido, una sostanza a bassissima temperatura. Il congelamento provoca la distruzione controllata delle cellule infette. Per il trattamento delle verruche nei bambini, l'area interessata può essere anestetizzata per ridurre il disagio. Generalmente sono necessari più trattamenti, distanziati di circa un mese l'uno dall'altro, soprattutto se la verruca è di dimensioni considerevoli. Esistono anche kit per la crioterapia domiciliare che utilizzano miscele di gas refrigeranti.
3. Cauterizzazione e Incisione Chirurgica:In casi di verruche più resistenti o estese, i medici possono ricorrere a metodi chirurgici. La cauterizzazione prevede l'utilizzo di un laser o di un elettrocauterio per bruciare la verruca. L'elettrocauterizzazione e il curettage, invece, prevedono la rimozione chirurgica della verruca tramite raschiamento o bruciatura elettrica. Queste procedure sono spesso indicate in presenza di recidive o quando la verruca coinvolge una porzione di cute piuttosto estesa. I laser moderni, come il laser a colorante pulsato o il laser CO2, sono particolarmente efficaci nel distruggere la verruca recidendo i capillari a cui è attaccata, favorendone la caduta spontanea.
4. Terapie Innovative e Immunoterapia:Per le verruche più ostinate, si possono impiegare terapie più specifiche. Il trattamento a base di cantaridina, spesso somministrata in combinazione con l'acido salicilico, è un'altra opzione. L'applicazione di imiquimod in crema stimola la sintesi locale di citochine antivirali da parte delle cellule cutanee, promuovendo una risposta immunitaria contro il virus. In rari casi, può essere considerata una terapia sistemica con farmaci immunomodulatori.
La Verruca "Morta": Segni di Guarigione
Un aspetto interessante legato alla rimozione delle verruche, specialmente con trattamenti chimici o crioterapici, è la comparsa di una verruca "morta". Quando una verruca è stata trattata efficacemente, il tessuto infetto va incontro a necrosi, ovvero morte cellulare. Questo processo è spesso accompagnato da un cambiamento di colore: la verruca attiva, tipicamente del colore della pelle o leggermente più scura, assume una colorazione più scura, spesso nera.

Il colore nero è dovuto alla coagulazione dei capillari sanguigni presenti all'interno della verruca, che non ricevono più un afflusso di sangue vitale. Questo cambiamento cromatico è generalmente considerato un buon segno, indicando che il trattamento sta avendo successo e che la verruca è in via di eliminazione. Una verruca morta si stacca da sola dalla pelle nel giro di 7-20 giorni, a seconda del trattamento e della profondità della lesione. Una volta che la verruca è completamente morta e si è staccata, può rimanere un piccolo avvallamento o "buco" nella pelle, che solitamente si rimargina con il tempo. È importante assicurarsi che non vi sia più attività virale prima di considerare la verruca completamente rimossa, per prevenire recidive.
Prevenzione e Gestione Quotidiana
Sebbene non esista un modo assolutamente sicuro per prevenire l'insorgenza delle verruche, alcune buone pratiche possono ridurre il rischio di contagio. Mantenere una buona igiene personale, lavandosi mani e pelle regolarmente e accuratamente, è fondamentale. Evitare di toccare le verruche altrui e di condividere oggetti personali come asciugamani o indumenti può limitare la diffusione del virus.
Mantenere la pelle integra e ben idratata è essenziale per rafforzare la barriera cutanea naturale, rendendola meno vulnerabile alle infezioni virali. Nei bambini, è importante incoraggiare buone abitudini igieniche e, se necessario, educarli a non mordicchiarsi le unghie o a toccarsi le verruche, per evitare la diffusione del virus.
Inoltre, l'esistenza di vaccini per prevenire l'infezione da alcuni tipi di HPV, in particolare quelli associati a un elevato rischio di tumori, rappresenta una strategia preventiva di grande importanza per la salute pubblica.
La gestione quotidiana delle verruche, anche dopo la loro rimozione, richiede attenzione. Poiché le verruche hanno un alto rischio di recidiva, è importante monitorare la pelle e, in caso di ricomparsa, rivolgersi nuovamente al proprio medico per un trattamento tempestivo. La comprensione delle modalità di trasmissione e delle caratteristiche delle verruche è la chiave per una gestione efficace e per la prevenzione di complicazioni.