La dermatomiosite è una patologia infiammatoria complessa che colpisce prevalentemente il sesso femminile, manifestandosi con un quadro clinico caratterizzato dall'interessamento sia della cute che dei muscoli scheletrici. Questa condizione, sebbene infrequente, merita un'analisi approfondita per comprendere le sue origini, le diverse manifestazioni sintomatologiche e le implicazioni per la salute del paziente. La sua natura infiammatoria la colloca nella categoria delle miopatie infiammatorie idiopatiche, indicando che le cause precise non sono ancora completamente elucidate, ma si ipotizza un ruolo significativo di fattori immunitari, genetici e ambientali nella sua patogenesi.
Cos'è Esattamente la Dermatomiosite?
La dermatomiosite rappresenta una patologia infrequente caratterizzata da un’infiammazione che colpisce principalmente la pelle e i muscoli, rientrando nella categoria delle miopatie infiammatorie. La sua eziologia, non completamente compresa, sembra coinvolgere una combinazione di fattori genetici e ambientali. Le peculiarità fondamentali della dermatomiosite comprendono la debolezza muscolare e una particolare eruzione cutanea. La compromissione muscolare si manifesta preferenzialmente nei muscoli adiacenti al tronco, coinvolgendo regioni come anca, cosce, spalle e braccia superiori. L’eruzione cutanea, contraddistinta da una tonalità violacea, solitamente si presenta su viso, nocche, gomiti, ginocchia, torace e schiena.
La dermatomiosite è una malattia infiammatoria cronica dei tessuti connettivi, caratterizzata da disturbi a livello cutaneo (rash e sclerodermia) e muscolare (debolezza, dolore e atrofia). Se, oltre ai muscoli scheletrici volontari, la dermatomiosite interessa anche la muscolatura striata del cuore e quella liscia degli apparati digerente, circolatorio e respiratorio, può mettere in serio pericolo la vita delle persone affette.
Che cos'è una Miosite?
Miosite è il termine medico con cui si indica una condizione patologica particolare, contraddistinta da un'infiammazione dei muscoli del corpo. Quando una persona soffre di miosite, le fibre muscolari che costituiscono i suoi muscoli subiscono un deterioramento. Esistono diverse forme di miosite, tra cui la miosite infiammatoria idiopatica (senza cause identificabili), la miosite infettiva, la miosite associata ad altre patologie e la miosite indotta da farmaci o ossificante.
Sintomi della Dermatomiosite
I sintomi della dermatomiosite possono variare notevolmente da persona a persona e la loro gravità può evolvere nel tempo. È fondamentale riconoscere precocemente questi segnali per una gestione efficace della malattia.
Manifestazioni Cutanee
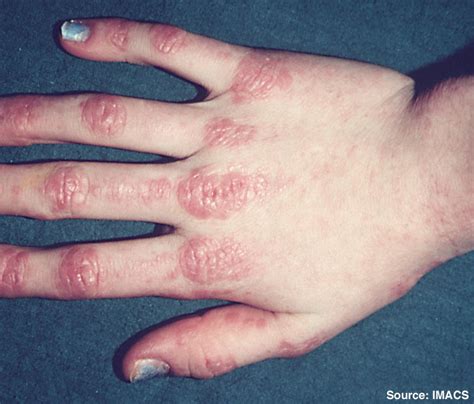
A livello cutaneo, la dermatomiosite si manifesta tipicamente con un'eruzione cutanea caratteristica, spesso descritta come un "rash". Questo rash presenta una colorazione violacea o rosso-lillacea e tende a comparire in aree specifiche del corpo. Le regioni più comunemente colpite includono:
- Viso: Spesso si osserva un eritema periorbitale, noto come "rash ad ali di farfalla", che interessa il naso e le guance. Le palpebre possono presentare un gonfiore edematoso di colore violaceo, definito "edema periorbitale" o "segno di Grottron".
- Cuoio capelluto: Possono comparire chiazze eritematose e desquamative, talvolta simili alla psoriasi.
- Collo e décolleté: Le aree anteriori e laterali del collo, così come la parte superiore del torace, possono essere interessate da un rash eritematoso, noto come "segno dello scialle".
- Articolazioni: Le nocche delle dita possono presentare papule di colore rosso-violaceo, chiamate "papule di Gottron". Gomiti e ginocchia possono anch'essi essere interessati da lesioni simili.
- Arti: Possono comparire lesioni cutanee diffuse sugli arti superiori e inferiori.
Queste manifestazioni cutanee possono precedere di mesi o addirittura anni l'insorgenza dei sintomi muscolari, fungendo da primo campanello d'allarme. L'eruzione cutanea può essere accompagnata da prurito, bruciore o sensibilità al tatto. In alcuni casi, le lesioni cutanee possono evolvere nel tempo e lasciare alterazioni permanenti della pigmentazione o cicatrici.
Manifestazioni Muscolari
L'interessamento muscolare è un altro pilastro diagnostico della dermatomiosite. La compromissione dei muscoli scheletrici si manifesta principalmente attraverso:
- Debolezza Muscolare Prossimale: Questo è uno dei sintomi più distintivi e caratteristici della dermatomiosite. La debolezza interessa tipicamente i muscoli prossimali, ovvero quelli situati più vicino al tronco del corpo, come i muscoli delle cosce, dei fianchi, delle spalle e delle braccia superiori. Questa debolezza progressiva rende estremamente difficoltose attività che normalmente sarebbero semplici, come alzarsi da una sedia, salire le scale, sollevare oggetti sopra la testa o persino pettinarsi. Poiché i muscoli colpiti sono essenziali per il movimento e la stabilità, il paziente può sviluppare una camminata instabile o insicura e, nei casi più avanzati, può diventare necessario l'uso di supporti per la deambulazione. Il declino della forza muscolare può manifestarsi gradualmente nel corso di settimane o mesi, rendendo la diagnosi iniziale complessa e sottolineando la necessità di un monitoraggio medico costante per valutare la progressione della malattia.
- Dolore Muscolare (Mialgia): Sebbene la debolezza muscolare sia il sintomo predominante, molte persone con dermatomiosite possono anche sperimentare dolore muscolare diffuso. Il dolore può essere localizzato nei muscoli più colpiti dalla malattia o può essere più generalizzato, con una sensazione di indolenzimento diffuso in tutto il corpo. Il dolore può essere particolarmente intenso dopo l'attività fisica o può persistere anche a riposo, interferendo con il sonno e con il benessere generale del paziente. L'infiammazione cronica dei muscoli può contribuire al dolore, aggravando il disagio e limitando ulteriormente la mobilità del paziente. Nei casi più gravi, il dolore può rendere impossibile anche lo svolgimento delle attività quotidiane più semplici, portando a una riduzione significativa della qualità della vita.
- Atrofia Muscolare: Nel tempo, l'infiammazione cronica e il danno muscolare progressivo possono portare a un'atrofia muscolare, ovvero alla perdita di massa muscolare e alla riduzione delle dimensioni dei muscoli colpiti. Questo fenomeno è particolarmente evidente nelle fasi avanzate della dermatomiosite, quando il paziente può notare un assottigliamento dei muscoli delle braccia e delle gambe, con conseguente diminuzione della forza e della capacità di movimento. L'atrofia muscolare non è solo un problema estetico, ma ha ripercussioni dirette sulla funzionalità del paziente, che può trovare sempre più difficile mantenere una postura corretta, eseguire movimenti coordinati o persino rimanere in piedi per lunghi periodi di tempo. La riabilitazione fisica e la fisioterapia mirata possono svolgere un ruolo chiave nel contrastare l'atrofia e nel preservare il più possibile la funzionalità muscolare.
- Rigidità Muscolare: La rigidità muscolare è un altro sintomo comune della dermatomiosite e può essere particolarmente pronunciata al risveglio o dopo periodi di inattività prolungata. I pazienti possono sperimentare una sensazione di tensione e rigidità nei muscoli colpiti, che rende i movimenti meno fluidi e più difficoltosi. Questo sintomo è spesso associato all'infiammazione muscolare in corso e può contribuire alla sensazione generale di affaticamento e disagio. La rigidità muscolare può anche limitare l'ampiezza dei movimenti, rendendo difficili azioni semplici come allungare le braccia, piegare le gambe o ruotare il busto. Con il progredire della malattia, la rigidità può diventare sempre più marcata, aumentando il rischio di contratture muscolari e rendendo necessario un approccio terapeutico mirato per mantenere la flessibilità e la funzionalità muscolare.
Altri Sintomi e Complicanze
La dermatomiosite può manifestarsi anche con altri sintomi, che possono indicare un coinvolgimento di organi interni o complicazioni della malattia:
- Fatica: La stanchezza cronica è un sintomo comune e debilitante, che non migliora con il riposo e può rendere difficili anche le attività quotidiane più semplici.
- Difficoltà nella Deglutizione (Disfagia): Quando la debolezza muscolare coinvolge i muscoli della gola e dell'esofago, possono insorgere problemi di deglutizione. Questo sintomo può variare da lieve a grave e può rendere difficile ingerire sia cibi solidi che liquidi, aumentando il rischio di soffocamento o aspirazione del cibo nelle vie respiratorie, con conseguente rischio di polmonite ab ingestis.
- Problemi Respiratori: Nei casi più gravi, la dermatomiosite può influenzare i muscoli coinvolti nella respirazione, causando difficoltà respiratorie (dispnea) e una ridotta capacità polmonare. Questo può portare a una maggiore suscettibilità alle infezioni respiratorie. La dermatomiosite può essere associata a una malattia polmonare interstiziale, una complicanza grave che comporta infiammazione e cicatrizzazione dei polmoni.
- Dolore Articolare: Sebbene la dermatomiosite colpisca principalmente i muscoli, alcune persone possono sviluppare anche dolori articolari, gonfiore e rigidità.
- Perdita di Peso: A causa della debolezza muscolare, della fatica cronica e delle difficoltà nella deglutizione, alcune persone possono andare incontro a una perdita di peso involontaria.
- Calcinosi: In alcuni pazienti, specialmente nei bambini, possono verificarsi insoliti accumuli di calcio a livello cutaneo e muscolare.
- Fenomeno di Raynaud: Alcuni pazienti possono manifestare spasmi eccessivi dei vasi sanguigni periferici, scatenati dal freddo o dallo stress, che causano una riduzione del flusso di sangue alle dita delle mani e dei piedi, alla punta del naso e ai lobi delle orecchie.
Cause della Dermatomiosite
Le precise cause di origine della dermatomiosite sono, al momento, sconosciute. Tuttavia, la ricerca suggerisce che la malattia sia il risultato di una complessa interazione tra diversi fattori:
- Fattori Immunitari: Si ritiene che il sistema immunitario giochi un ruolo centrale nella patogenesi della dermatomiosite. In condizioni normali, il sistema immunitario difende l'organismo da agenti patogeni esterni. In malattie autoimmuni come la dermatomiosite, il sistema immunitario attacca erroneamente i tessuti sani del corpo, inclusi i muscoli e la pelle.
- Fattori Genetici: La predisposizione genetica sembra essere un fattore contribuente. Alcuni individui potrebbero possedere specifici geni che li rendono più suscettibili allo sviluppo della malattia quando esposti a determinati fattori ambientali.
- Fattori Ambientali: Si ipotizza che infezioni virali (come il virus di Epstein-Barr) o batteriche (come Chlamydia pneumoniae e Chlamydia psittaci) possano agire come trigger ambientali, innescando la risposta autoimmune in individui geneticamente predisposti. Altri fattori ambientali ancora non identificati potrebbero contribuire allo sviluppo della malattia.
Proprio perché le cause sono sconosciute, la dermatomiosite è considerata dai medici una miosite infiammatoria idiopatica.
Dermatomiosite e Dermatosi: Qual è la Differenza?
È importante chiarire la relazione tra dermatomiosite e dermatosi. La "dermatosi" è un termine generico che indica qualsiasi malattia o lesione della pelle. La dermatomiosite è una specifica forma di dermatosi che si manifesta con un'eruzione cutanea caratteristica, ma è associata anche a un coinvolgimento muscolare. Pertanto, mentre la dermatomiosite include manifestazioni dermatologiche, non tutte le dermatosi sono dermatomiosite. In alcuni casi, la dermatosi può essere una "dermatite paraneoplastica", ovvero una condizione cutanea che si sviluppa in associazione a un tumore sottostante.
La Dermatomiosite è Pericolosa?
La dermatomiosite può essere una condizione seria e, in alcuni casi, pericolosa per la vita. La gravità della malattia varia notevolmente da paziente a paziente. Mentre alcuni individui possono sperimentare sintomi lievi e gestibili, altri possono sviluppare forme più aggressive con un coinvolgimento esteso degli organi interni.
Le complicanze che possono rendere la dermatomiosite pericolosa includono:
- Coinvolgimento degli organi interni: Quando il deterioramento muscolare e la sclerodermia (un ispessimento anomalo della pelle dovuto all'eccessiva deposizione di collagene) interessano organi vitali come l'esofago, i polmoni, il cuore o i reni, il paziente è in pericolo di vita.
- Problemi di nutrizione: La disfagia può portare a una significativa perdita di peso e a uno stato di malnutrizione.
- Insufficienza respiratoria: Il coinvolgimento dei muscoli respiratori può compromettere gravemente la capacità di respirare.
- Problemi cardiaci: L'infiammazione del muscolo cardiaco (miocardio) può causare aritmie e insufficienza cardiaca.
- Aumento del rischio di tumori: Nei soggetti adulti, specialmente di età avanzata, la dermatomiosite è stata associata a un aumentato rischio di sviluppare tumori in vari organi.
Tuttavia, con una diagnosi tempestiva, un trattamento appropriato e un monitoraggio medico costante, la prognosi per molti pazienti con dermatomiosite è migliorata significativamente negli ultimi anni.
Gaslini per il pediatra - Il nuovo trattamento per la dermatomiosite giovanile
Tipologie di Dermatomiosite
La dermatomiosite viene generalmente classificata in base all'età di insorgenza e alla presenza di determinate caratteristiche cliniche. Le forme principali includono:
- Dermatomiosite dell'adulto: Colpisce prevalentemente donne tra i 40 e i 50 anni.
- Dermatomiosite giovanile: Si manifesta in bambini e adolescenti, solitamente tra i 5 e i 15 anni. Questa forma può presentare una maggiore incidenza di calcinosi e un coinvolgimento più severo dei muscoli.
- Miosite a corpi inclusi: Sebbene sia una forma di miosite infiammatoria, si distingue dalla dermatomiosite per caratteristiche cliniche e istopatologiche specifiche, con una minore componente cutanea.
Altri Nomi di Dermatomiosite
Nel corso del tempo, la dermatomiosite è stata conosciuta anche con altri nomi, sebbene oggi "dermatomiosite" sia il termine più comunemente accettato. Tra questi si annoverano:
- Miosite dermica
- Polimiosite con manifestazioni cutanee (anche se la polimiosite pura non presenta rash cutaneo)
Diagnosi e Trattamento della Dermatomiosite
La diagnosi di dermatomiosite si basa su un'attenta valutazione clinica, che include l'esame obiettivo dei segni cutanei e muscolari, un'anamnesi dettagliata dei sintomi e della storia clinica del paziente, e una serie di esami di laboratorio e strumentali.
Esami Diagnostici
Gli esami più comunemente impiegati per la diagnosi e il monitoraggio della dermatomiosite includono:
- Esami del Sangue:
- Enzimi Muscolari: Livelli elevati di enzimi muscolari come la creatinchinasi (CK), l'aldolasi e la lattato deidrogenasi (LDH) indicano un danno muscolare in corso. La creatinchinasi può essere significativamente elevata, anche 50 volte superiore alla norma.
- Autoanticorpi: La ricerca di autoanticorpi specifici (come anti-Mi-2, anti-TIF1-gamma, anti-NXP2, anti-SAE, anti-Jo-1) può aiutare a confermare la diagnosi, a classificare il sottotipo di dermatomiosite e a predire il rischio di complicanze come tumori o malattia polmonare interstiziale.
- Indicatori di Infiammazione: Velocità di eritrosedimentazione (VES) e proteina C-reattiva (PCR) possono essere elevate, indicando uno stato infiammatorio sistemico.
- Biopsia Cutanea: Un piccolo campione di pelle viene prelevato e analizzato al microscopio per identificare le caratteristiche infiammatorie tipiche della dermatomiosite. Questo esame è uno dei metodi più attendibili per confermare la diagnosi e escludere altre patologie cutanee.
- Biopsia Muscolare: Un campione di tessuto muscolare viene prelevato per esaminare la presenza di infiammazione e danno muscolare. Sebbene utile, è generalmente meno diagnostica della biopsia cutanea per la dermatomiosite.
- Elettromiografia (EMG): Misura l'attività elettrica dei muscoli per valutare la presenza di anomalie nella trasmissione nervosa e muscolare.
- Risonanza Magnetica Nucleare (RMN): Fornisce immagini dettagliate dei muscoli, permettendo di identificare aree di infiammazione e edema.
- RX-Torace e TC Torace: Utilizzati per valutare lo stato di salute dei polmoni e identificare eventuali segni di malattia polmonare interstiziale.
Trattamento
Al momento, non esiste una cura specifica per la dermatomiosite, ma i trattamenti disponibili mirano a controllare l'infiammazione, alleviare i sintomi, rallentare la progressione della malattia e migliorare la qualità della vita del paziente.
- Terapia Farmacologica:
- Corticosteroidi: Farmaci potenti antinfiammatori come il prednisone e il metilprednisolone sono spesso la prima linea di trattamento per ridurre l'infiammazione muscolare e cutanea. Possono essere somministrati per via topica (creme) o sistemica (orale o endovenosa). Aiutano a mantenere la forza muscolare e a prevenire l'atrofia.
- Immunosoppressori: Farmaci come il metotrexato, l'azatioprina, il rituximab, la ciclofosfamide, il micofenolato mofetile, la ciclosporina, il tacrolimus e l'infliximab vengono utilizzati per sopprimere la risposta autoimmune e ridurre l'infiammazione. Questi farmaci possono essere impiegati in combinazione con i corticosteroidi o quando questi ultimi non sono sufficientemente efficaci o tollerati.
- Immunoglobuline Endovenosa (IVIg): In alcuni casi, le IVIg possono essere utilizzate per ridurre la risposta autoimmune e l'infiammazione.
- Terapia Riabilitativa:
- Fisioterapia: Un programma di fisioterapia personalizzato è essenziale per mantenere il tono muscolare, migliorare la forza e la flessibilità, e prevenire le contratture. Gli esercizi devono essere eseguiti regolarmente, anche a domicilio.
- Terapia del Linguaggio: Indicata per i pazienti con disfagia, aiuta a migliorare le capacità di deglutizione.
- Dieta Adeguata: Un dietologo può aiutare a elaborare un piano nutrizionale per garantire un apporto calorico e nutrizionale sufficiente, specialmente in presenza di difficoltà alimentari.
- Chirurgia: L'unico trattamento chirurgico che può essere considerato è la rimozione dei depositi di calcio (calcinosi) a livello cutaneo e muscolare, qualora causino dolore o limitazioni funzionali significative.
Prognosi e Gestione a Lungo Termine
La prognosi della dermatomiosite è variabile e dipende dalla gravità della malattia, dall'età del paziente, dalla presenza di complicanze e dalla risposta al trattamento. Oggi, grazie ai progressi della medicina, i tassi di sopravvivenza sono migliorati. La sopravvivenza a 5 anni dall'esordio della dermatomiosite si attesta intorno al 70%, e a 10 anni intorno al 57% (dati del 2012).
È fondamentale che i pazienti con dermatomiosite mantengano uno stile di vita attivo, pur rispettando i limiti imposti dalla malattia, e che comunichino apertamente con il proprio medico curante riguardo a qualsiasi nuovo sintomo o preoccupazione. Il supporto psicologico e la condivisione delle esperienze con amici, familiari e gruppi di supporto possono essere di grande aiuto nella gestione degli aspetti emotivi legati alla convivenza con una malattia cronica.
Rame e Dermatiti da Contatto: Un Legame da Considerare
Sebbene il testo fornito si concentri sulla dermatomiosite, è importante notare che alcune informazioni riguardano la dermatite da contatto e l'esposizione a metalli come il rame. La dermatite da contatto è una reazione infiammatoria della pelle causata dal contatto con una sostanza irritante o allergenica. Il nichel e il cobalto sono tra i metalli più comuni responsabili di dermatiti allergiche da contatto, spesso presenti in accessori di uso quotidiano come cerniere, cinture e gioielli.
L'ossina-rame, un composto organometallico utilizzato come fungicida e conservante, può causare dermatiti da contatto in seguito a esposizione cutanea prolungata. I sintomi includono prurito intenso, eritema, gonfiore e, raramente, la formazione di vescicole. Anche l'esposizione a fumi contenenti rame, come durante la saldatura o la fusione, può provocare irritazione delle vie respiratorie e, in casi acuti, la "febbre da fumi metallici".
È cruciale, specialmente per i lavoratori esposti a questi materiali, adottare rigorose misure di prevenzione, tra cui l'igiene personale, l'uso di dispositivi di protezione individuale e, quando possibile, l'allontanamento dalla fonte di esposizione.
La gestione della dermatomiosite richiede un approccio multidisciplinare e personalizzato, volto a migliorare la qualità della vita dei pazienti e a prevenire le complicanze a lungo termine.