L’eritema multiforme (EM) è una patologia dermatologica acuta, autolimitante e mediata da un processo immunologico, che si caratterizza per la formazione di lesioni cutanee peculiari, spesso a disposizione concentrica. Il termine “multiforme” si riferisce alla varietà morfologica delle lesioni, che possono variare per forma, dimensione e distribuzione, configurandosi in alcuni casi in pattern definiti, come la lesione a “bersaglio” o “coccarda”, che è una delle più rappresentative della patologia. Questa malattia rappresenta un importante argomento di studio in dermatologia e immunologia, dato il complesso intreccio di meccanismi di difesa, autoimmunità e ipersensibilità che la sottende. L’Eritema Multiforme è la manifestazione più rara e seria dell’Eritema Polimorfo (spesso in medicina e dermatologia sono intercambiati, ma come vedremo presentano delle differenze).
Caratteristiche Cliniche e Inquadramento Nosologico
L’eritema multiforme appartiene a una famiglia di condizioni mucocutanee che comprendono anche la sindrome di Stevens-Johnson (SJS) e la necrolisi epidermica tossica (TEN), ma è fondamentale differenziarla da queste ultime per via della gravità e prognosi molto diverse. Mentre la SJS e la TEN sono forme più gravi e potenzialmente fatali, l’EM è solitamente di minore severità e si risolve spontaneamente. Ciò nonostante, la distinzione clinica tra le forme minore e maggiore dell’Eritema Multiforme stesso è cruciale. L’Eritema Multiforme minore è circoscritto alla cute e occasionalmente alle mucose, mentre l’Eritema Multiforme maggiore coinvolge sistematicamente anche le mucose, principalmente orale e oculare, e comporta maggiori rischi di complicazioni e recidive.
L’eritema multiforme si presenta con una varietà di sintomi cutanei, la cui gravità può variare. La diagnosi di eritema multiforme inizia in genere con una valutazione clinica approfondita. Gli operatori sanitari raccoglieranno un'anamnesi dettagliata del paziente, inclusi eventuali infezioni recenti, l'assunzione di farmaci e la storia familiare di patologie cutanee. Diverse condizioni possono simulare l'eritema multiforme, rendendo essenziale la diagnosi differenziale.
Patogenesi e Aspetti Immunologici
Il processo patologico alla base dell’eritema multiforme è complesso e coinvolge una serie di eventi immunologici che conducono alla distruzione dei cheratinociti epidermici e alla conseguente comparsa delle lesioni cutanee caratteristiche. In particolare, si ritiene che l’EM sia il risultato di una reazione di ipersensibilità di tipo ritardato (tipo IV) mediata dai linfociti T, soprattutto CD8+, che riconoscono specifiche proteine virali o altre molecole estranee (antigeni) esposte dai cheratinociti. Questo processo comporta un rilascio di citochine e l’attivazione di cellule infiammatorie che danneggiano il tessuto epidermico. In aggiunta, è stato osservato che l’esposizione a determinati virus, come quello dell’herpes simplex, può fungere da “innesco” per la reazione immunitaria, attivando le cellule T di memoria che rispondono in maniera vigorosa e talvolta eccessiva, portando alla comparsa della sintomatologia cutanea.
Dal punto di vista immunopatologico, l’EM rappresenta quindi un’interazione tra antigeni specifici e la risposta immune innata e adattativa dell’individuo. Ma non tutti i meccanismi coinvolti nella patogenesi sono stati completamente chiariti, e una parte della ricerca si concentra su come le predisposizioni genetiche e i fattori ambientali possano contribuire alla suscettibilità individuale alla malattia. L’ipotesi attuale è che l’eritema multiforme sia causato da una reazione citotossica mediata da cellule T nei confronti dei frammenti di DNA dell’herpes simplex presenti nei cheratinociti. Si ipotizza anche una predisposizione genetica dal momento che l’eritema multiforme è una rara manifestazione dell’infezione da virus dell’herpes simplex e molteplici sottotipi HLA sono stati collegati con la predisposizione a sviluppare le lesioni.
Storia e Classificazione
Storicamente, l’eritema multiforme è stato descritto per la prima volta nella metà del XIX secolo dal dermatologo tedesco Ferdinand von Hebra, che notò la natura recidivante e autolimitante delle lesioni e la loro morfologia distintiva. Con il passare del tempo, la classificazione dell’EM si è evoluta per includere sia l’aspetto clinico che l’eziologia, portando a una suddivisione in EM minore e EM maggiore, e alla differenziazione dalle condizioni più gravi come la SJS e la TEN (sopra menzionate). Questa distinzione ha permesso di adottare approcci terapeutici e gestionali più appropriati, nonché di migliorare la prognosi dei pazienti.
Importanza Dermatologica e Impatto sul Paziente
L’eritema multiforme rappresenta una sfida diagnostica e gestionale per il dermatologo. Sebbene non sia una condizione mortale nella maggior parte dei casi, la natura acuta e la ricorrenza delle lesioni possono influenzare significativamente la qualità della vita dei pazienti. L’aspetto delle lesioni, spesso improvviso e impressionante, può causare disagio estetico e psicologico, soprattutto nei casi di EM maggiore, in cui sono coinvolte le mucose e si possono verificare ulcerazioni dolorose. Anche la capacità di ripresa e la frequenza delle recidive variano notevolmente da paziente a paziente, ponendo l’accento sulla necessità di un follow-up dermatologico continuo per monitorare eventuali complicanze e recidive.
Attualità della Ricerca e Prospettive Future
Negli ultimi decenni, l’eritema multiforme è stato oggetto di numerosi studi che mirano a comprendere meglio i meccanismi immunologici e genetici coinvolti. Gli studi più recenti stanno esplorando le potenzialità di nuovi biomarcatori e farmaci immunomodulanti, nonché di strategie preventive per i pazienti con recidive frequenti. Un interesse crescente si sta focalizzando sui fattori genetici che possono predisporre alcuni individui a sviluppare reazioni più severe, offrendo nuove prospettive per la personalizzazione delle cure. L’uso di tecniche di sequenziamento genetico e di analisi molecolari ha aperto nuove strade per la comprensione delle basi immunogenetiche dell’EM, con l’obiettivo di identificare i pazienti a rischio e sviluppare terapie preventive mirate.
In conclusione, l’eritema multiforme è una malattia complessa e affascinante sotto il profilo immunopatologico, rappresentando un paradigma di come il sistema immunitario possa reagire in modo anomalo a stimoli esterni. La sua gestione richiede un approccio interdisciplinare che coinvolge dermatologi, immunologi e, nei casi gravi, specialisti in medicina interna. Il continuo progresso nella comprensione dei meccanismi sottostanti e l’evoluzione delle terapie rappresentano passi fondamentali verso una gestione più efficace e personalizzata di questa affezione dermatologica.
Eritema Polimorfo e Multiforme: Una Distinzione Cruciale
L’eritema polimorfo e l’eritema multiforme sono due termini spesso utilizzati in modo intercambiabile nel linguaggio comune e talvolta anche in ambito medico, ma è importante sottolineare che presentano delle differenze significative. L’eritema polimorfo è un termine più generale che descrive una reazione cutanea che può essere causata da diversi fattori, tra cui infezioni (come herpes simplex), farmaci o esposizione a sostanze irritanti. Si manifesta con macchie rosse sulla pelle che possono presentare diverse forme e dimensioni. La condizione può essere acuta e di solito si risolve senza trattamento, ma può anche essere ricorrente.
L’eritema multiforme, invece, è considerato una forma specifica di eritema polimorfo, caratterizzata da lesioni cutanee che assumono un aspetto tipico a “bersaglio” o “coccarda”, con un centro più scuro circondato da anelli più chiari. È spesso associato a infezioni, in particolare a herpes simplex, ma può anche essere scatenato da farmaci. Esistono due forme principali di eritema multiforme: minore e maggiore. L’eritema multiforme maggiore, sebbene distintamente diverso dalla sindrome di Stevens-Johnson, è una condizione più grave e potenzialmente pericolosa per la vita rispetto alla forma minore.
Sintomi dell’Eritema Multiforme: Un Quadro Clinico Eterogeneo
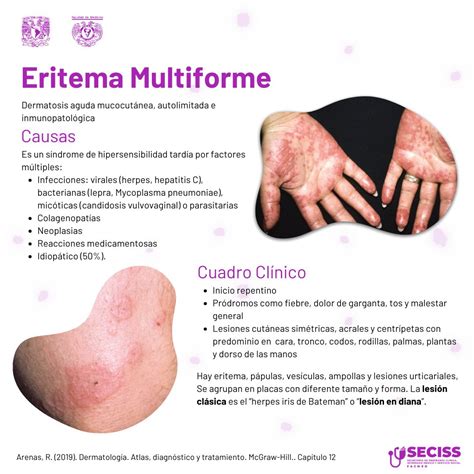
L’eritema multiforme (EM) si manifesta con una serie di sintomi caratteristici, prevalentemente a livello cutaneo e, nei casi più severi, anche a livello mucosale. Questa condizione acuta è nota per la sua presentazione eterogenea, che varia a seconda della forma clinica e della gravità del quadro patologico. Di seguito si illustrano i principali sintomi dell’eritema multiforme, sia per la forma minore che per quella maggiore, tenendo presente che l’EM minore si limita per lo più alla pelle, mentre l’EM maggiore coinvolge più frequentemente le mucose.
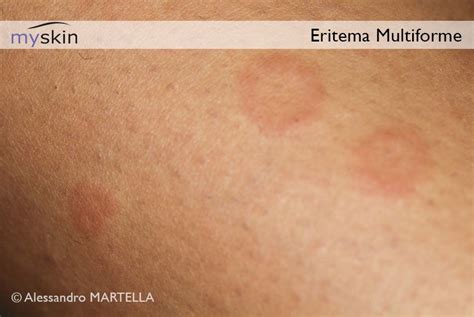
- Lesioni a bersaglio o coccarda: Le lesioni a “bersaglio” o “coccarda” sono il segno distintivo dell’eritema multiforme. Si presentano come macchie rosse concentriche, con un centro più scuro e anelli esterni di colore più chiaro. Questo tipo di lesione è tipico e permette una diagnosi più agevole. Solitamente, il centro della lesione è papuloso o leggermente rialzato e può essere dolente o pruriginoso.
- Distribuzione simmetrica delle lesioni: Le lesioni dell’EM tendono a manifestarsi in modo simmetrico, colpendo soprattutto le estremità (mani, braccia, piedi e gambe). A volte, si diffondono anche al tronco e al viso. Questa distribuzione è comune e può aiutare a distinguere l’EM da altre condizioni dermatologiche con pattern asimmetrici.
- Eruzione improvvisa: L’esordio dell’eritema multiforme è solitamente rapido, con un’eruzione cutanea improvvisa che può svilupparsi nell’arco di poche ore o giorni. Questo decorso acuto distingue l’EM da altre dermatosi croniche, e spesso è preceduto da sintomi di malessere generale, come febbre o dolori muscolari.
- Dolore o bruciore delle lesioni: Oltre all’aspetto tipico a bersaglio, le lesioni possono provocare dolore, bruciore o fastidio, soprattutto quando colpiscono aree sensibili come il volto o le mucose. Il dolore è più frequente nelle lesioni dell’EM maggiore, che coinvolgono anche gli strati più profondi dell’epidermide.
- Prurito variabile: Il prurito può essere presente, sebbene non sia un sintomo costante. Quando presente, tende a essere lieve o moderato, ma può comunque contribuire al disagio generale. Il prurito è più comune nelle fasi iniziali e nelle forme che colpiscono la pelle piuttosto che le mucose.
- Coinvolgimento delle mucose: L’EM maggiore colpisce frequentemente le mucose, con lesioni che si sviluppano nella cavità orale, sulle labbra, nelle congiuntive oculari e, in alcuni casi, anche sui genitali. Queste lesioni mucosali sono spesso dolorose, ulcerative e possono interferire con attività quotidiane come la masticazione, la deglutizione e la visione.
- Ulcerazioni e croste sulle mucose: Le lesioni mucosali, quando coinvolte, tendono a ulcerarsi e a formare croste, soprattutto a livello delle labbra e della bocca. Queste ulcere possono sanguinare e diventare facilmente infette, causando un peggioramento del dolore e dell’infiammazione.
- Edema e gonfiore locale: In alcune aree colpite, specialmente sulle mani, i piedi e il viso, può comparire un gonfiore localizzato (edema) che accompagna le lesioni cutanee. Questo sintomo può contribuire alla sensazione di tensione e dolore, e, nelle mani o nei piedi, può limitare temporaneamente i movimenti.
- Febbre e sintomi sistemici: Nei casi di EM maggiore, può manifestarsi febbre, accompagnata da sintomi sistemici come mal di testa, dolori muscolari, stanchezza e malessere generale. Questi sintomi di solito precedono la comparsa delle lesioni cutanee e indicano una risposta infiammatoria diffusa.
- Desquamazione della pelle: Dopo la risoluzione dell’eruzione, è frequente la desquamazione della pelle, con formazione di piccole scaglie nelle zone precedentemente colpite. Questo processo di guarigione non è doloroso ma può causare disagio estetico e richiede tempo affinché la pelle recuperi completamente.
- Recidive: L’eritema multiforme è una condizione recidivante, soprattutto nelle forme scatenate dall’infezione da herpes simplex. Le recidive possono verificarsi ogni pochi mesi o anni, e spesso sono caratterizzate dagli stessi sintomi e distribuzione delle lesioni della prima manifestazione.
- Pigmentazione residua: Dopo la risoluzione delle lesioni, può persistere una pigmentazione scura o chiara nelle aree colpite. Questa pigmentazione post-infiammatoria tende a svanire nel tempo ma può rimanere per settimane o mesi, rappresentando un ulteriore fastidio per il paziente.
Dunque l’eritema multiforme è caratterizzato da una varietà di sintomi cutanei e, nei casi più gravi, anche sistemici, che si sviluppano rapidamente e colpiscono più frequentemente le estremità e le mucose. La presentazione tipica con lesioni a bersaglio e la distribuzione simmetrica permette una diagnosi clinica relativamente agevole, mentre la gestione del dolore e del disagio associato rimane una priorità nel trattamento.
Prof. Fernando Aiuti: Lupus Eritematoso Sistemico
Cause dell’Eritema Multiforme: Fattori Scatenanti e Predisponenti
L’eritema multiforme (EM) è una condizione dermatologica complessa, il cui sviluppo può essere influenzato da una varietà di fattori scatenanti. Qui di seguito sono elencate le cause potenziali associate all’eritema multiforme:
- Infezioni virali: Tra tutte le possibili cause, le infezioni virali - in particolare quelle causate dal virus herpes simplex (HSV) - rappresentano una delle origini più documentate e riconosciute dell’eritema multiforme. L’attivazione del virus HSV, soprattutto nel caso delle riattivazioni ricorrenti (come nel caso dell’herpes labiale), può innescare una reazione immunitaria esagerata dell’organismo, in cui il sistema immunitario attacca le cellule cutanee in risposta alla presenza del virus. Questo processo di immunoattivazione determina la comparsa delle tipiche lesioni a “bersaglio” dell’eritema multiforme, spesso distribuite in maniera simmetrica sul tronco e sugli arti. Il legame tra HSV e EM è così stretto che in alcuni casi si parla di “eritema multiforme erpetico”. I pazienti con episodi frequenti di herpes possono sperimentare più attacchi di EM durante l’anno, soprattutto in concomitanza di stress, febbre o altre condizioni che riattivano il virus. Anche altri virus, come il virus di Epstein-Barr, il citomegalovirus e, più raramente, il virus dell’epatite C, possono essere coinvolti nell’insorgenza dell’EM.
- Infezioni batteriche: Alcune infezioni batteriche possono scatenare l’eritema multiforme. Tra i batteri più comuni si trova Mycoplasma pneumoniae, responsabile di una variante di EM spesso più severa, con estesa coinvolgimento delle mucose.
- Reazioni farmacologiche: Un’altra causa rilevante e potenzialmente grave è rappresentata dalle reazioni avverse a farmaci. L’eritema multiforme indotto da farmaci è generalmente associato alla forma maggiore della malattia, nota anche come eritema multiforme maggiore, che può coinvolgere anche le mucose. Tra i farmaci più frequentemente implicati vi sono antibiotici come penicilline e sulfamidici, farmaci antiepilettici come la carbamazepina e la fenitoina, FANS come il naprossene e l’ibuprofene, nonché alcuni farmaci antivirali e antiretrovirali. Il meccanismo alla base è generalmente di tipo immunoallergico, con una reazione di ipersensibilità ritardata in cui i linfociti T attivano una cascata infiammatoria che colpisce selettivamente la pelle e, in alcuni casi, anche le mucose. L’identificazione precoce del farmaco responsabile è fondamentale, poiché la sospensione tempestiva può prevenire l’aggravamento della condizione e impedire recidive future.
- Allergie: Le reazioni allergiche a sostanze ambientali o alimentari rappresentano un ulteriore possibile fattore scatenante. Sebbene meno frequente rispetto alle infezioni o ai farmaci, in alcuni individui sensibilizzati, l’esposizione a allergeni come pollini, acari, peli di animali, metalli (come nichel o cobalto), lattice, coloranti alimentari o proteine presenti in alimenti specifici può attivare una risposta immunitaria cutanea. In questo contesto, l’eritema multiforme agisce come una manifestazione esterna di una risposta immunologica sistemica. Le lesioni cutanee possono presentarsi improvvisamente dopo l’ingestione o il contatto con l’allergene, e spesso sono accompagnate da prurito intenso e, in alcuni casi, sintomi sistemici come affaticamento o febbricola.
- Esposizione a sostanze chimiche: Alcuni agenti chimici presenti in prodotti di uso quotidiano o ambienti di lavoro industriali possono agire come irritanti o sensibilizzanti, provocando reazioni cutanee simili all’eritema multiforme. Detergenti aggressivi, solventi industriali, cosmetici, tinture per capelli, disinfettanti contenenti alcol o ammoniaca, e anche prodotti di bellezza contenenti parabeni o fragranze sintetiche possono attivare un meccanismo di reazione cutanea.
- Malattie autoimmuni: Anche le malattie autoimmuni, in cui il sistema immunitario attacca erroneamente i tessuti del proprio corpo, possono svolgere un ruolo. Ad esempio, l’eritema multiforme che si verifica in pazienti con lupus eritematoso sistemico è talvolta indicato come sindrome di Rowell.
- Predisposizione genetica: Sebbene l’eritema multiforme non sia principalmente genetico, alcuni individui potrebbero avere una predisposizione a svilupparlo a causa di fattori genetici.
Nella maggior parte dei casi, il disturbo è provocato da una reazione al virus herpes simplex. Meno spesso, i casi sono causati da infezioni batteriche (come quella da micoplasma), farmaci, vaccini, infezioni da altri virus (soprattutto quello dell’epatite C) e determinate patologie non infettive che interessano il sistema immunitario come il lupus eritematoso sistemico. I medici non sono sicuri sulla causa dell’eritema multiforme, tuttavia si sospetta che si tratti di una reazione immunitaria. Alcuni casi di eritema multiforme non hanno una causa chiara.
Eritema Multiforme Minore vs. Maggiore: Differenze Cliniche e Implicazioni
La distinzione tra Eritema Multiforme Minore (EMM) ed Eritema Multiforme Maggiore (EMM) è fondamentale per la corretta gestione clinica e la prognosi del paziente.
Eritema Multiforme Minore: Una Condizione Benigna e Autolimitante
L’Eritema Multiforme Minore è la forma più comune e generalmente meno grave della patologia. Si caratterizza per la presenza di lesioni cutanee, tipicamente a bersaglio, che interessano principalmente la cute delle estremità, come mani, braccia, gambe e piedi, e talvolta il viso e il tronco. Il coinvolgimento delle mucose è minimo o assente. L’EMM è solitamente una condizione autolimitante, che si risolve spontaneamente entro 2-4 settimane, senza lasciare esiti permanenti. Le recidive sono possibili, ma spesso meno frequenti e meno severe rispetto alla forma maggiore.
Eritema Multiforme Maggiore: Un Rischio Potenziale
L’Eritema Multiforme Maggiore è una forma più severa che, oltre alle lesioni cutanee, coinvolge sistematicamente le mucose. Le aree più comunemente interessate sono la mucosa orale (labbra, lingua, palato, gengive), le congiuntive oculari e, in alcuni casi, le mucose genitali e anali. Le lesioni mucosali sono spesso ulcerate, dolorose e possono causare difficoltà nell’alimentazione, nella deglutizione e nella visione. L’EM maggiore è associato a un rischio maggiore di complicanze, come infezioni secondarie, disidratazione e, in casi rari, può evolvere verso condizioni più gravi come la sindrome di Stevens-Johnson. Le recidive sono più frequenti e possono essere più debilitanti.

Diagnosi dell’Eritema Multiforme: Un Approccio Clinico
La diagnosi di eritema multiforme si basa principalmente sull’esame clinico delle lesioni cutanee caratteristiche. I medici diagnosticano l’eritema multiforme in base al suo aspetto caratteristico. Tuttavia, la sindrome di Stevens-Johnson può inizialmente avere un aspetto molto simile a quello dell’eritema multiforme, quindi i medici controllano attentamente il paziente fino alla chiara formulazione della diagnosi. Raramente è necessaria la biopsia cutanea, che può essere utile per escludere altre patologie o per confermare la diagnosi in casi dubbi, valutando la morfologia delle lesioni al microscopio.
La diagnosi differenziale include altre condizioni cutanee con lesioni simili, come l’orticaria, le vasculiti, la pemfigoide bollosa, il pemfigo, la dermatosi a IgA lineari, la dermatosi neutrofila febbrile acuta e la dermatite erpetiforme. Le lesioni orali devono essere distinte dalla stomatite aftosa, dal pemfigo, dalla stomatite erpetica e dalla malattia mani-piedi-bocca. I pazienti con macule purpuriche e vesciche disseminate, e con coinvolgimento principalmente di tronco e viso, possono avere la sindrome di Stevens-Johnson piuttosto che l’eritema multiforme.
Trattamento dell’Eritema Multiforme: Gestione Sintomatica e Prevenzione
L’eritema multiforme si risolve spontaneamente, di solito quindi non è necessario un trattamento specifico per la condizione in sé. L’approccio terapeutico consiste innanzitutto nella gestione dei sintomi e, quando possibile, nell'identificazione e rimozione del fattore scatenante.
- Terapia di supporto: Corticosteroidi topici, analgesici e antistaminici orali possono alleviare i sintomi come prurito e dolore, e rassicurare il paziente. Qualora la presenza di vesciche dolenti nella bocca renda difficoltosa l’alimentazione, si può applicare un liquido anestetico, come la lidocaina, all’interno della bocca. Se i soggetti non riescono comunque a mangiare o bere bene, vengono somministrati nutrienti e fluidi per via endovenosa.
- Trattamento delle infezioni sottostanti: È fondamentale trattare eventuali infezioni sottostanti che potrebbero aver scatenato l’EM. Nel caso di infezioni da herpes simplex, possono essere prescritti farmaci antivirali.
- Sospensione dei farmaci: Nei casi attribuibili a reazioni avverse a farmaci è necessaria l’immediata sospensione della sostanza ritenuta responsabile, purtroppo non sempre agevole da effettuare se il paziente assume numerose medicine contemporaneamente (politerapia).
- Profilassi antivirale: Nei pazienti con recidive frequenti o sintomatiche di herpes simplex, può essere indicata una terapia di mantenimento empirica con farmaci antierpetici come l’aciclovir, il famciclovir o il valaciclovir, soprattutto se i sintomi recidivano più di 5 volte/anno e si sospetti l’associazione con l’infezione da herpes simplex, o se a ogni recidiva l’eritema multiforme è preceduto costantemente da eruzioni erpetiche.
Prognosi dell’Eritema Multiforme: Un Quadro Generalmente Favorevole
La prognosi dell’eritema multiforme è generalmente favorevole, con la maggior parte dei pazienti che guarisce completamente entro poche settimane senza conseguenze a lungo termine.
- Prognosi dell’Eritema Multiforme Minore: L’EM minore ha una prognosi eccellente. La guarigione è completa e le recidive, sebbene possibili, sono generalmente meno frequenti e meno severe.
- Prognosi dell’Eritema Multiforme Maggiore: L’EM maggiore presenta una prognosi più cauta, data la maggiore gravità e il potenziale coinvolgimento delle mucose. Le recidive sono più comuni e possono portare a un peggioramento della qualità della vita. Tuttavia, con una gestione adeguata e la prevenzione dei fattori scatenanti, anche in questi casi la prognosi può essere buona.
- Prognosi della Sindrome di Stevens-Johnson (SJS) e della Necrolisi Epidermica Tossica (TEN): È importante ribadire che SJS e TEN sono condizioni distinte e molto più gravi dell’EM, con una prognosi significativamente peggiore e un alto rischio di mortalità.
Gli attacchi di eritema multiforme si esauriscono in 2-4 settimane. Alcuni soggetti hanno solo un attacco, mentre altri manifestano varie recidive. Le recidive sono comuni, soprattutto quando la causa è il virus dell’herpes simplex. La frequenza delle recidive di solito si riduce con il tempo.
Complicanze e Gestione dei Rischi
Le complicanze derivanti da un eritema multiforme trascurato o malgestito possono includere:
- Infezioni secondarie: Le lesioni cutanee e mucosali, specialmente se ulcerate, possono essere suscettibili a infezioni batteriche o fungine.
- Disidratazione e malnutrizione: Nei casi di EM maggiore con esteso coinvolgimento delle mucose orali, l’alimentazione e l’idratazione possono diventare difficili, portando a disidratazione e malnutrizione.
- Problemi oculari: Il coinvolgimento delle congiuntive può portare a congiuntiviti, cicatrici corneali e, in casi estremi, a problemi di vista permanenti.
- Impatto psicologico: La natura visibile e talvolta debilitante delle lesioni può avere un impatto significativo sulla qualità della vita, causando ansia, depressione e isolamento sociale.
La prevenzione delle recidive, attraverso l’identificazione e la gestione dei fattori scatenanti, è cruciale per ridurre il rischio di complicanze e migliorare la qualità della vita dei pazienti.
Clinica IDE: Diagnosi e Trattamenti per l’Eritema Multiforme a Milano
Per i pazienti che necessitano di una visita specialistica e di trattamenti dermatologici per l’eritema multiforme a Milano, la Clinica IDE (Istituto Dermatologico Europeo) offre un centro di eccellenza. La clinica dispone di dermatologi esperti nella diagnosi e nella gestione di patologie cutanee complesse, inclusi i vari tipi di eritema multiforme. Attraverso un approccio personalizzato, la Clinica IDE si impegna a fornire cure avanzate e a migliorare la qualità della vita dei pazienti affetti da questa condizione.
Le prestazioni mediche offerte includono la valutazione clinica approfondita, la diagnosi differenziale e l’impostazione di piani terapeutici mirati, che possono comprendere terapie farmacologiche, trattamenti topici e, quando necessario, consulenze con altri specialisti per una gestione multidisciplinare. La clinica è specializzata anche nel trattamento delle patologie dermatologiche correlate all’eritema multiforme, garantendo un percorso di cura completo.
tags: #dermatite #multiforme #posterpetica