La pelle dei nostri piedi è spesso soggetta a problematiche che possono compromettere significativamente la qualità della vita. Tra queste, la psoriasi plantare e la disidrosi rappresentano condizioni dermatologiche che, sebbene distinte, possono presentare sintomi sovrapponibili, rendendo talvolta complessa la diagnosi e il trattamento. Comprendere le cause sottostanti, le manifestazioni cliniche e le opzioni terapeutiche disponibili è fondamentale per gestire efficacemente queste affezioni.
La Psoriasi Plantare: Una Manifestazione Specifica
La psoriasi plantare è una variante della psoriasi che colpisce specificamente la pianta dei piedi. Si tratta di una patologia cronica, infiammatoria e di origine autoimmune, caratterizzata da una proliferazione accelerata delle cellule epidermiche, che porta alla formazione di placche cutanee rosse, squamose e spesso dolorose. A differenza di altre forme di psoriasi, la localizzazione plantare comporta sfide uniche a causa della natura della pelle dei piedi, più spessa e soggetta a costanti pressioni e sollecitazioni.
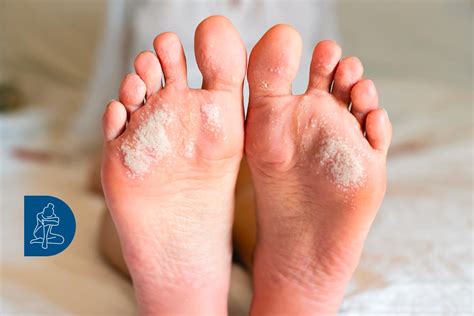
Manifestazioni Cliniche della Psoriasi Plantare
Le manifestazioni della psoriasi plantare possono variare in intensità e presentazione. Tra i sintomi più comuni troviamo:
- Chiazze Squamose: La presenza di chiazze ispessite, rosse o rosa, ricoperte da squame argentee è un segno distintivo. Queste placche tendono ad avere margini ben definiti.
- Ipercheratosi: La pelle della zona interessata diventa significativamente più spessa, rigida e dura. Questo ispessimento, noto come ipercheratosi, è una risposta alla proliferazione cellulare accelerata e si localizza prevalentemente nelle aree di maggiore pressione, come il tallone e la base delle dita.
- Fessurazioni Dolorose (Ragadi): A causa dell'ispessimento e della secchezza cutanea, si possono formare profonde fessurazioni o spaccature sulla pianta del piede. Queste ragadi sono spesso dolorose, possono sanguinare e aumentano il rischio di infezioni batteriche secondarie.
- Arrossamento e Infiammazione: La pelle appare arrossata e infiammata, segno dell'attivazione del sistema immunitario che aumenta il flusso sanguigno locale, causando calore e bruciore.
- Dolore: Il dolore è un sintomo prevalente, che si manifesta sia al tatto sia durante il movimento, rendendo difficile camminare, stare in piedi e svolgere attività quotidiane.
- Prurito Intenso: Molti pazienti sperimentano un prurito intenso e fastidioso, che può peggiorare durante la notte o in condizioni di sudorazione.
- Secchezza Cutanea Estrema: La pelle è cronicamente secca e screpolata, rimanendo ruvida e fragile nonostante l'uso di creme idratanti.
- Desquamazione: La pelle ispessita si desquama continuamente, rilasciando piccole scaglie bianche.
- Sensazione di Bruciore: Una sensazione di bruciore è spesso riferita, specialmente in condizioni di calore e umidità, o con l'uso di calzature inadeguate.
- Limitazione dei Movimenti: La combinazione di dolore, ispessimento e fessurazioni limita significativamente la mobilità del paziente.
- Callosità: Possono formarsi callosità nelle aree di maggiore pressione, contribuendo all'ispessimento e al disagio.
- Sensibilità e Fragilità: La pelle diventa più sensibile e soggetta a traumi, aumentando il rischio di lesioni e infezioni.
- Tensione Cutanea: L'ispessimento e l'infiammazione causano una costante sensazione di "pelle tirata".
- Difficoltà nell'Indossare Scarpe: Le calzature chiuse, specialmente se strette o rigide, possono aggravare i sintomi.
Psoriasi Ungueale Associata
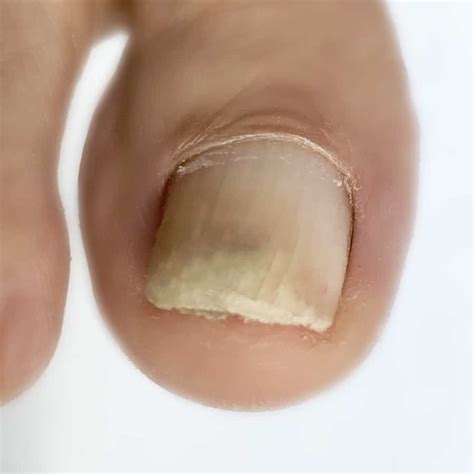
Una manifestazione frequente della psoriasi ai piedi è il coinvolgimento delle unghie, definito onicopatia psoriasica. Le unghie possono apparire opache, giallastre o marroni, ispessite, distaccate dal letto ungueale e presentare piccole depressioni puntiformi (pitting). In casi più gravi, può verificarsi la caduta della lamina ungueale. È importante notare che la psoriasi ungueale viene spesso erroneamente diagnosticata come micosi ungueale, portando all'uso di trattamenti inefficaci o controproducenti.
Cause della Psoriasi Plantare
La psoriasi plantare è una condizione multifattoriale, con una combinazione di fattori genetici, immunitari e ambientali che contribuiscono al suo sviluppo:
- Predisposizione Genetica: Una componente genetica è fondamentale. Studi indicano che circa un terzo dei pazienti con psoriasi ha un parente stretto affetto dalla stessa patologia.
- Disfunzioni del Sistema Immunitario: La psoriasi è una malattia autoimmune in cui i linfociti T, cellule immunitarie, attaccano erroneamente le cellule della pelle, innescando un'infiammazione cronica e accelerando il ricambio cellulare.
- Stress Fisico e Psichico: Lo stress psicologico e fisico è un noto fattore scatenante e aggravante. Lo stress psicologico può influenzare il sistema immunitario, mentre lo stress fisico dovuto all'attività intensa può aumentare la pressione e l'attrito sui piedi.
- Traumi e Microtraumi: Il fenomeno di Koebner, ovvero la comparsa di lesioni psoriasiche in aree cutanee precedentemente traumatizzate, è rilevante. La pelle dei piedi è costantemente esposta a microtraumi.
- Infezioni: Alcune infezioni, come quelle streptococciche o virali, possono agire da innesco, stimolando una risposta immunitaria eccessiva in soggetti predisposti. Anche le infezioni fungine comuni sui piedi possono esacerbare la condizione.
- Sbalzi Climatici: Il freddo, l'umidità o climi eccessivamente secchi possono influenzare negativamente la pelle dei piedi, rendendola più vulnerabile.
- Fumo e Alcol: L'uso di tabacco e alcol è associato a un aumento del rischio e all'aggravamento della psoriasi.
- Alterazioni Ormonali: Fluttuazioni ormonali legate a pubertà, gravidanza o menopausa possono influenzare la risposta immunitaria.
- Farmaci: Alcuni farmaci, come i betabloccanti o il litio, possono esacerbare la psoriasi.
- Alimentazione e Sovrappeso: Una dieta scorretta e l'eccesso di peso possono aumentare l'infiammazione sistemica e la pressione sui piedi.
Diagnosi Differenziale
La diagnosi di psoriasi plantare può essere complessa poiché i sintomi possono essere confusi con altre patologie dermatologiche dei piedi, tra cui:
- Infezioni Fungine (Micosi): In particolare il "piede d'atleta" (tinea pedis), che presenta eritema, desquamazione e talvolta vescicole.
- Dermatite da Contatto: Reazione infiammatoria cutanea a sostanze irritanti o allergeni.
- Eczema Xerotico (Asteatosico): Caratterizzato da secchezza eccessiva, disidratazione e indurimento della pelle.
- Eczema Nummulare (Discoide): Lesioni a forma di moneta.
- Cheratolisi Esfoliativa: Condizione che causa desquamazione a "colletti" bianchi, non infiammatoria.
- Sindrome Mano-Piede: Reazione tossica cutanea a chemioterapia.
È fondamentale una valutazione clinica accurata da parte di un dermatologo, che può avvalersi di esami strumentali come la biopsia cutanea per confermare la diagnosi e escludere altre condizioni.
Opzioni Terapeutiche per la Psoriasi Plantare
Il trattamento della psoriasi plantare mira a ridurre l'infiammazione, controllare la desquamazione, alleviare il dolore e migliorare la qualità della vita. Le strategie terapeutiche includono:
Terapie Topiche:
- Emollienti e Idratanti: Essenziali per contrastare la secchezza e migliorare l'elasticità cutanea.
- Cheratolitici: Prodotti a base di urea, acido salicilico o acido lattico aiutano a rimuovere le squame ispessite.
- Corticosteroidi Topici: Creme o unguenti di potenza variabile, prescritti dal medico, per ridurre l'infiammazione. L'applicazione deve essere controllata per evitare effetti collaterali come assottigliamento cutaneo e teleangectasie.
- Analoghi della Vitamina D: Come calcipotriolo, che rallentano la crescita delle cellule cutanee.
- Retinoidi Topici: Possono essere utili per normalizzare la crescita cellulare.
- Prodotti a Base di Zolfo e Acido Salicilico: Come la Crema 2S, che offre un'azione normalizzante e antinfiammatoria.
- Prodotti all'Ittiolo Solfonato: Come Dermictiol Crema, indicata per le proprietà lenitive e antipruriginose.
- PEG Unguento: Utilizzato al mattino per creare una barriera protettiva.
Fototerapia: L'esposizione controllata a raggi ultravioletti (UVB o PUVA) può essere efficace, soprattutto nelle forme più estese o resistenti alle terapie topiche.
Terapie Sistemiche: Nei casi gravi o refrattari, il dermatologo può prescrivere farmaci sistemici come:
- Farmaci Immunosoppressori: Metotrexato, ciclosporina.
- Farmaci Biologici: Inibitori del TNF-alfa, interleuchine (IL-17, IL-23), che modulano specificamente la risposta immunitaria.
- Retinoidi Sistemici: Acitretina.
Gestione della Pelle e Stile di Vita
Oltre ai trattamenti farmacologici, una corretta gestione della pelle e l'adozione di uno stile di vita sano sono cruciali:
- Igiene Delicata: Utilizzare detergenti delicati, senza profumazioni o coloranti.
- Asciugatura Accurata: Asciugare bene i piedi dopo il lavaggio, evitando il ristagno di umidità.
- Calzature Adeguate: Scegliere scarpe comode, traspiranti, con suole ammortizzanti che riducano la pressione sulle aree colpite.
- Evitare Bagni Prolungati: Preferire docce o bagni brevi con acqua tiepida.
- Gestione dello Stress: Tecniche di rilassamento, esercizio fisico regolare e un sonno adeguato possono aiutare.
- Dieta Equilibrata: Un'alimentazione sana, ricca di frutta, verdura e povera di grassi saturi e zuccheri, può contribuire a ridurre l'infiammazione.
- Non Fumare: Smettere di fumare è fortemente raccomandato.
La Disidrosi: Una Dermatite Vesicolare
La disidrosi, nota anche come eczema disidrosico o pompholyx, è una dermatite che colpisce mani e piedi, caratterizzata dalla comparsa di vescicole o bolle sotto la pelle. Contrariamente a quanto il nome potrebbe suggerire, non è direttamente causata da un'anomalia della sudorazione, ma da un accumulo di edema tra i cheratinociti epidermici (spongiosi) che porta alla formazione di microvescicole.
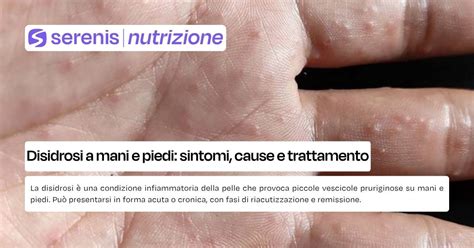
Sintomatologia della Disidrosi
La disidrosi si manifesta principalmente con:
- Vescicole e Bolle: Piccole vescicole, spesso pruriginose, che si formano sulle superfici laterali delle dita, sui palmi delle mani e sulle piante dei piedi. Queste possono confluire formando bolle più grandi (pompholyx).
- Eritema e Desquamazione: Infiammazione e desquamazione della pelle.
- Prurito e Bruciore: Sintomi comuni che possono essere intensi.
- Dolore: Le lesioni possono essere dolenti, specialmente se si rompono, formando erosioni e croste.
- Ispessimento Cutaneo: Con il progredire della patologia, la pelle può ispessirsi.
La disidrosi è spesso stagionale, con peggioramenti tipici in primavera e autunno.
Cause della Disidrosi
La disidrosi è considerata un disturbo reattivo e le sue cause possono includere:
- Dermatite da Contatto: Sia irritante che allergica, dovuta al contatto con sostanze come detergenti, saponi, metalli (nichel, cobalto), profumi.
- Dermatite Atopica: In soggetti predisposti all'atopia, la disidrosi può essere una manifestazione.
- Stress: Fattore scatenante comune.
- Cambi di Stagione: Come menzionato, ha una componente stagionale.
- Infezioni Concomitanti: Batteriche (streptococchi) o fungine (dermatofiti, come nel piede d'atleta).
- Contatto Prolungato con Acqua: In particolare in professioni che richiedono frequenti lavaggi delle mani o esposizione a sostanze umide.
Diagnosi Differenziale della Disidrosi
La disidrosi può essere confusa con:
- Psoriasi Palmoplantare: La presenza di placche eritematose e squamose ben demarcate, pustole sterili e cambiamenti ungueali sono più indicativi di psoriasi. Tuttavia, la coesistenza delle due condizioni è possibile.
- Infezioni Fungine: La caratteristica forma anulare delle infezioni fungine può aiutare nella differenziazione.
- Altre Patologie: Cheratoderma, epidermolisi bollosa, lichen planus, pitiriasi rubra pilaris.
Trattamento della Disidrosi
Il trattamento della disidrosi si concentra sulla causa sottostante e sul sollievo dei sintomi:
- Evitare Fattori Scatenanti: Identificare ed evitare allergeni da contatto e irritanti, inclusi acqua e detergenti in eccesso.
- Corticosteroidi Topici: Per controllare l'infiammazione e il prurito.
- Antistaminici: Per alleviare il prurito.
- Fototerapia: UVB a banda stretta o PUVA.
- Trattamento delle Infezioni: Se presenti infezioni batteriche o fungine, è necessario un trattamento specifico (antibiotici o antimicotici).
- Misure di Supporto: Crema 2S la sera e PEG Unguento al mattino possono aiutare a lenire e proteggere la pelle.
- Bagno di Permanganato di Potassio: In alcuni casi, per la detersione.
- Detergenti Delicati: Una volta regredita la fase acuta, utilizzare detergenti specifici come la Base Lavante Eudermica.
È fondamentale consultare un dermatologo per una diagnosi accurata e un piano di trattamento personalizzato, poiché la disidrosi, pur non essendo pericolosa, può essere estremamente fastidiosa e compromettere la qualità della vita.
Seduta scientifica "Psoriasi e artrite psoriasica. Dalla patogenesi alla terapia"
Intersezione tra Psoriasi Plantare e Disidrosi
È importante sottolineare che la psoriasi plantare e la disidrosi possono coesistere nello stesso individuo. In questi casi, la diagnosi diventa ancora più complessa, poiché le lesioni possono sovrapporsi o mimarsi a vicenda. La presenza di vescicole tipiche della disidrosi può essere osservata in pazienti con psoriasi plantare, specialmente se vi è una dermatite da contatto sovrapposta o una reazione allergica. In tali scenari, è necessaria un'attenta valutazione clinica per distinguere le due condizioni o riconoscerne la coesistenza, al fine di impostare una terapia mirata ed efficace. La gestione combinata, che affronti sia i meccanismi infiammatori della psoriasi sia la componente reattiva della disidrosi, è essenziale per ottenere un miglioramento duraturo.