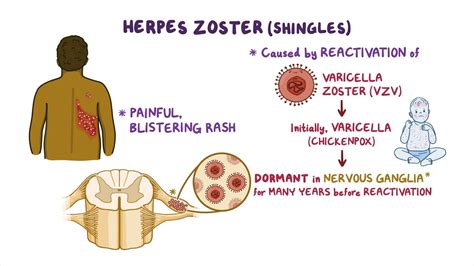
L'herpes zoster, comunemente noto come "fuoco di Sant'Antonio", è una patologia virale debilitante causata dalla riattivazione del virus varicella-zoster (VZV). Sebbene spesso associato a un'eruzione cutanea dolorosa, le sue implicazioni possono estendersi a complicanze neurologiche significative, tra cui la nevralgia post-erpetica (PHN). La gestione di questa infezione e delle sue sequele richiede un approccio terapeutico mirato, che spesso include l'uso di farmaci antivirali come l'aciclovir, e la comprensione di come altri farmaci, come il Tegretol (carbamazepina), si inseriscano nel panorama terapeutico.
La Natura del Virus Varicella-Zoster e la Riattivazione
Il virus varicella-zoster (VZV) è responsabile sia della varicella primaria, tipicamente contratta durante l'infanzia, sia dell'herpes zoster. Dopo l'infezione primaria, il VZV rimane latente nei gangli spinali e nei nervi sensitivi, in uno stato di quiescenza clinica. La riattivazione di questo virus dormiente è strettamente correlata a un declino progressivo dell'immunità cellulo-mediata specifica per il VZV. Questo indebolimento immunitario può essere causato dall'invecchiamento naturale, da malattie neoplastiche, dal diabete o da altre condizioni che compromettono il sistema immunitario, come l'HIV.
Quando il VZV si riattiva, viaggia lungo i nervi sensitivi, scatenando un'infiammazione che porta a disfunzioni del sistema nervoso centrale e a un dolore intenso. Sebbene l'infezione primaria da VZV colpisca prevalentemente i giovani, l'herpes zoster e le sue complicanze hanno un impatto maggiore sulla popolazione anziana. In Italia, si stima che circa 300.000 persone vengano colpite ogni anno dall'herpes zoster, con un'incidenza che supera il 60% negli ultrasessantenni, specialmente in presenza di diabete o tumori. Oltre il 50% degli individui che superano gli 85 anni sviluppa questa condizione.
Sintomatologia e Manifestazioni dell'Herpes Zoster
La fase prodromica dell'herpes zoster, che precede la comparsa del tipico rash cutaneo, può durare diversi giorni o settimane. I sintomi in questa fase includono cefalea, fotofobia, sintomi simil-influenzali senza febbre, prurito, formicolio e sensazioni di bruciore o dolore nella zona che sarà successivamente colpita. I nervi più frequentemente interessati si trovano sul tronco, ma possono estendersi anche al volto, al collo, agli arti o all'addome. I linfonodi regionali possono ingrossarsi e diventare dolenti.
Il rash cutaneo caratteristico dell'herpes zoster si manifesta tipicamente come lesioni maculopapulari che seguono una distribuzione a cintura lungo il dermatomero interessato. Tuttavia, il rash può comparire in qualsiasi parte del corpo, inclusi gli occhi. In alcuni pazienti, il rash può essere lieve o addirittura assente. Successivamente, le lesioni evolvono in vescicole e bolle, accompagnate da un dolore acuto, spesso descritto come una sensazione di puntura d'ago. Entro 7-10 giorni, le vescicole si rompono, formando croste che, cadendo, possono lasciare cicatrici e alterazioni della pigmentazione cutanea.
Il dolore è il sintomo predominante e la ragione principale per cui i pazienti cercano assistenza medica. Viene generalmente descritto come persistente, con una sensazione di bruciore o puntura. Nei pazienti immunocompromessi, l'herpes zoster tende a manifestarsi in modo più severo, con un rash più esteso e prolungato. Un rischio specifico per questa popolazione è la disseminazione cutanea del rash, che si verifica in assenza di terapia antivirale in circa il 37% dei casi.
Complicanze dell'Herpes Zoster
Le complicanze dell'herpes zoster possono essere significative e includono:
- Herpes Zoster oftalmico (HZO): Colpisce il 10-25% dei pazienti e può portare a cheratite, ulcere corneali, congiuntivite, uveite e persino perdita della vista. La presenza di vescicole sulla punta e sulle ali del naso (segno di Hutchinson) è un indicatore di coinvolgimento oftalmico.
- Herpes Zoster Oticus (HZO o Sindrome di Ramsay Hunt): Quando il virus coinvolge il ganglio genicolato, si manifesta con otalgia, rash vescicolare sull'orecchio e, talvolta, sordità unilaterale, acufeni, sindrome vertiginosa e paralisi del nervo facciale.
- Paresi: In alcuni casi, l'herpes zoster può causare paresi negli arti o, più raramente, paralisi diaframmatica.
- Complicanze Neurologiche Rare: Mielite, meningite asettica e meningoencefalite sono complicanze neurologiche meno comuni ma più gravi, specialmente nei pazienti immunocompromessi.
- Nevralgia Post-Erpetica (PHN): Questa è la complicanza più comune e debilitante, caratterizzata da dolore persistente che si protrae per mesi o anni dopo la risoluzione del rash cutaneo. Il dolore da PHN può essere di varia intensità, da lieve a lancinante, costante o intermittente, e spesso viene esacerbato da stimoli normalmente non dolorosi (allodinia). Il dolore cronico può compromettere gravemente la qualità della vita, portando a insonnia, ritiro sociale e depressione.
Obiettivi Terapeutici e Ruolo dell'Aciclovir
La gestione dell'herpes zoster si basa su tre obiettivi principali:
- Trattamento dell'infezione virale acuta: L'obiettivo è inibire la replicazione virale.
- Gestione del dolore: Sia nella fase acuta che nella PHN.
- Prevenzione della PHN e di altre complicanze.
L'aciclovir è un farmaco antivirale ampiamente utilizzato per il trattamento dell'herpes zoster. Agisce come inibitore della DNA polimerasi virale, interferendo con la replicazione del VZV. È disponibile sia per via orale che endovenosa. Tuttavia, la somministrazione orale di aciclovir presenta limitazioni quali una scarsa biodisponibilità e la necessità di assunzione frequente (ogni 5 ore), che può compromettere l'aderenza del paziente al trattamento.
Farmaci come il valaciclovir e il famciclovir, profarmaci dell'aciclovir, offrono vantaggi in termini di minore frequenza di somministrazione (ogni 8 ore) e maggiore biodisponibilità, dimostrandosi potenzialmente più efficaci nella riduzione della gravità del dolore acuto e della durata della PHN rispetto all'aciclovir. L'inizio tempestivo della terapia antivirale, idealmente entro 72 ore dall'insorgenza dei sintomi, è cruciale per ridurre significativamente il dolore acuto, lo shedding virale, l'estensione del rash e le complicanze.
Acyclovir mechanism of action - 3D medical animation
Il Tegretol (Carbamazepina) nel Contesto Terapeutico
Sebbene il Tegretol (carbamazepina) non sia un farmaco antivirale e non venga utilizzato per eradicare il virus VZV, esso trova impiego nel trattamento del dolore neuropatico, inclusa la nevralgia post-erpetica. La carbamazepina è un farmaco anticonvulsivante che agisce stabilizzando le membrane neuronali e riducendo la trasmissione degli impulsi nervosi anomali che sottendono il dolore neuropatico. È particolarmente indicata per la nevralgia trigeminale, ma può essere utilizzata off-label anche per la PHN e il dolore associato alla polineuropatia diabetica.
Il suo impiego nella PHN richiede un'attenta titolazione del dosaggio, iniziando con dosi basse per migliorare la tollerabilità e aumentandole gradualmente fino a raggiungere l'effetto terapeutico desiderato. Come altri farmaci che agiscono sul sistema nervoso centrale, la carbamazepina può causare effetti collaterali, tra cui sonnolenza, vertigini, disturbi gastrointestinali e, più raramente, reazioni cutanee gravi o alterazioni ematologiche. Pertanto, il suo utilizzo deve essere attentamente monitorato da un medico.
Altre Strategie Terapeutiche per la Nevralgia Post-Erpetica
Oltre agli antivirali e ai farmaci specifici per il dolore neuropatico come la carbamazepina, altre opzioni terapeutiche per la PHN includono:
- Corticosteroidi: L'uso di corticosteroidi orali in associazione con antivirali può aiutare a ridurre il dolore acuto associato all'herpes zoster, ma non ha dimostrato di prevenire l'insorgenza della PHN.
- Capsaicina: Un estratto del peperoncino, la crema alla capsaicina agisce stimolando e successivamente desensibilizzando le fibre nervose coinvolte nella percezione del dolore. Richiede un'applicazione regolare per ottenere un effetto lenitivo.
- Cerotti alla Lidocaina 5%: Questi cerotti offrono un sollievo topico dal dolore e dall'allodinia, con un minimo assorbimento sistemico e un buon profilo di sicurezza, rappresentando una terapia di prima linea raccomandata per la PHN.
- Antidepressivi Triciclici (TCA): Farmaci come amitriptilina e nortriptilina sono efficaci nel gestire il dolore cronico della PHN, potenziando l'attività neuronale inibitoria. Tuttavia, possono causare effetti collaterali significativi come sedazione e aritmie cardiache.
- Anticonvulsivanti: Gabapentin e Pregabalin sono spesso utilizzati per il trattamento della PHN, agendo sulla modulazione dei canali ionici e riducendo l'iperattività neuronale.
- Oppioidi: In casi di dolore severo e refrattario ad altre terapie, gli oppioidi possono essere prescritti, iniziando con dosi basse e monitorando attentamente la risposta e gli effetti collaterali.
La gestione dell'herpes zoster e delle sue complicanze, in particolare la PHN, richiede un approccio personalizzato, considerando la gravità dei sintomi, le condizioni cliniche del paziente e la risposta individuale ai diversi trattamenti. La combinazione di terapie antivirali precoci, analgesici adeguati e strategie mirate per il dolore neuropatico è fondamentale per migliorare l'esito clinico e la qualità di vita dei pazienti affetti da questa patologia.
Diagnosi e Prevenzione
La diagnosi di herpes zoster è generalmente clinica, basata sulla caratteristica distribuzione unilaterale e dermatomerica del rash cutaneo. Nei casi dubbi, specialmente in pazienti immunocompromessi, possono essere utili esami diagnostici come la PCR sul liquido delle vescicole o la ricerca di anticorpi specifici.
La vaccinazione rappresenta la strategia preventiva più efficace contro l'herpes zoster e la conseguente nevralgia post-erpetica. Studi hanno dimostrato che i vaccini disponibili riducono significativamente l'incidenza dell'HZ e della PHN, soprattutto nelle fasce d'età più a rischio.
La comprensione della complessa interazione tra il virus VZV, il sistema immunitario e le vie del dolore è essenziale per sviluppare strategie terapeutiche sempre più efficaci e personalizzate per i pazienti affetti da herpes zoster e dalle sue debilitanti conseguenze.