L'impetigine è una comune infezione cutanea batterica, particolarmente diffusa tra i bambini in età pediatrica, generalmente tra i due e i cinque anni. Il suo nome deriva dal verbo latino "impetere", che significa "assalire", a sottolineare la natura aggressiva e rapida con cui questi batteri possono colpire la pelle. Si tratta di una piodermite, ovvero un'infezione della pelle causata da batteri che, in determinate condizioni, diventano più aggressivi e si diffondono con facilità. L'infezione è altamente contagiosa e può manifestarsi in due forme principali: bollosa e non bollosa.
Comprendere le Cause e i Fattori di Rischio
I principali agenti eziologici dell'impetigine sono due tipi di batteri: lo Staphylococcus aureus (S. aureus) e lo Streptococcus pyogenes (S. pyogenes), noto anche come streptococco β-emolitico di gruppo A (SBEGA). In passato, si riteneva che l'impetigine non bollosa fosse causata principalmente dallo streptococco e la forma bollosa dallo stafilococco. Tuttavia, studi più recenti indicano che lo Staphylococcus aureus è il patogeno predominante in entrambe le forme, con lo streptococco che gioca un ruolo più significativo nella forma non bollosa.
La pelle, normalmente, possiede meccanismi di difesa efficaci contro l'aggressione batterica. Tuttavia, la sua vulnerabilità può aumentare in diverse circostanze. La proliferazione e la penetrazione dei batteri responsabili dell'impetigine sono favorite dall'assenza di un'adeguata funzione di barriera cutanea. Questo può derivare da uno strato corneo più sottile del normale, dalla perdita dell'integrità della pelle o da alterazioni del film idrolipidico cutaneo.
Diversi fattori possono predisporre all'insorgenza dell'impetigine:
- Lesioni cutanee preesistenti: L'infezione si manifesta più comunemente in aree dove la pelle presenta già una lesione, come ferite, abrasioni, punture d'insetto, o macerazione cutanea associata a condizioni come la cheilite angolare. Anche infezioni virali come l'herpes simplex possono fungere da porta d'ingresso per i batteri.
- Condizioni dermatologiche sottostanti: Malattie dermatologiche infiammatorie, in particolare quelle allergiche o pruriginose come la dermatite atopica, rendono la pelle più suscettibile all'infezione. Il prurito e il conseguente grattamento possono compromettere ulteriormente l'integrità della superficie cutanea.
- Scarsa igiene: Una igiene personale inadeguata può facilitare la proliferazione batterica e la trasmissione dell'infezione.
- Promiscuità e ambienti affollati: La condivisione di ambienti affollati, come scuole, asili nido, piscine o spiagge, aumenta il rischio di contagio. La cosiddetta "impetigine sabbiosa" può diffondersi rapidamente in ambienti con sabbia tiepida. Anche acque contaminate da un'elevata carica batterica, come quelle di alcune piscine molto frequentate o località balneari, possono veicolare l'infezione.
- Clima caldo e umido: La stagione calda favorisce la diffusione dei germi. L'umidità accelera la macerazione della pelle attraverso il sudore, che può portare a irritazioni come la sudamina, e crea un ambiente ideale per la moltiplicazione batterica.
Lo Staphylococcus aureus è in grado di produrre tossine esfoliative che sono responsabili della formazione delle bolle tipiche dell'impetigine bollosa. È importante notare che anche lo Staphylococcus aureus meticillino-resistente (MRSA) è stato isolato in numerosi casi di impetigine, rappresentando una sfida per il trattamento.
Manifestazioni Cliniche: Impetigine Bollosa vs. Non Bollosa
L'impetigine si manifesta con lesioni cutanee caratteristiche che permettono una diagnosi clinica precoce. Sebbene entrambe le forme possano presentare croste color miele, le differenze tra la forma bollosa e quella non bollosa risiedono principalmente nell'aspetto e nell'evoluzione delle lesioni primarie.
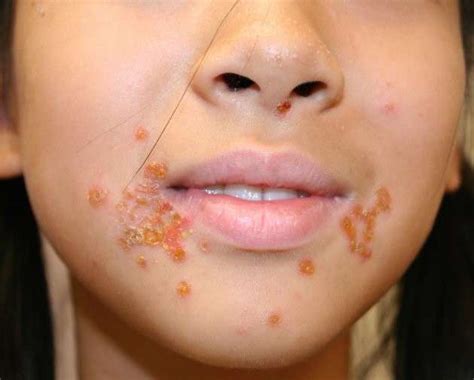
Impetigine Non Bollosa (o Crostosa)
Questa è la forma più comune di impetigine. Si presenta inizialmente con piccole vescicole o pustole, spesso raggruppate, che si rompono rapidamente. La rottura delle lesioni porta alla formazione di erosioni superficiali e alla comparsa di una caratteristica crosta giallo-miele. Questa crosta è aderente, trasudante e solitamente circondata da pelle arrossata e infiammata. Le lesioni più piccole possono confluire, formando placche crostose più estese.
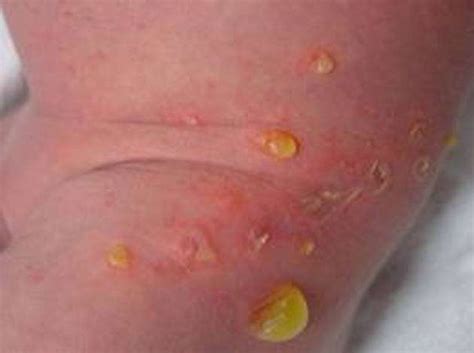
Impetigine Bollosa
La forma bollosa, meno frequente e più comune nei bambini più piccoli (sotto i due anni), si caratterizza per la formazione di bolle a pareti sottili, di dimensioni maggiori (2-5 cm), contenenti un fluido sieroso giallastro. Queste bolle sono fragili e spesso si rompono spontaneamente, lasciando un'area disepitelizzata (priva di epitelio) che può essere parzialmente o completamente scoperta. Spesso, intorno alla bolla rotta, si possono osservare un anello o un arco di bolle ancora intatte. Anche in questa forma, dopo la rottura delle bolle, si può formare una patina o una crosta color miele.
È possibile che coesistano in un singolo individuo lesioni sia bollose che non bollose, e che più aree del corpo siano coinvolte.
Sintomatologia Generale
Indipendentemente dalla forma, le lesioni tipiche dell'impetigine sono una cute arrossata e la presenza di piccole bolle o vescicole contenenti un materiale sieroso giallastro che si secca in croste, anch'esse giallastre. Il prurito è un sintomo frequente, e il grattamento delle lesioni da parte del bambino facilita la diffusione dell'infezione sia localmente che in altre parti del corpo, soprattutto se le mani sporche entrano in contatto con altre aree cutanee. Questo può portare a un'espansione locale dell'infezione e alla trasmissione ad altre persone attraverso le dita, gli asciugamani, gli indumenti e altri oggetti personali.
In alcuni casi, l'impetigine può essere accompagnata da sintomi sistemici lievi, come febbre (intorno ai 38°C) e malessere generale.
Diagnosi e Gestione Terapeutica
La diagnosi di impetigine è generalmente clinica e si basa sull'osservazione delle caratteristiche lesioni cutanee. In genere, è sufficiente la visita del medico, spesso un pediatra, per identificarla. Solo nei casi persistenti o che non rispondono al trattamento empirico, possono essere indicate colture delle lesioni per identificare i patogeni specifici, in particolare lo Staphylococcus aureus meticillino-resistente (MRSA). Nei pazienti con impetigine recidivante, possono essere effettuate colture nasali per identificare un potenziale serbatoio batterico.
La gestione dell'impetigine si concentra sulla prevenzione della diffusione dell'infezione, sulla gestione dei sintomi e sull'eradicazione dei batteri responsabili.
Igiene e Cura Locale
Un aspetto fondamentale nella gestione dell'impetigine è l'igiene quotidiana. È importante lavare delicatamente le zone interessate con acqua tiepida e asciugare tamponando con cura. Le croste non vanno rimosse con forza, poiché tendono a staccarsi progressivamente con la guarigione della pelle.
- Detergenti: Si consiglia l'uso di detergenti neutri e delicati, come il sapone di Marsiglia o il sapone di Aleppo, che sono meno aggressivi e rispettano la pelle del bambino. I comuni bagnoschiuma e saponi da supermercato possono essere troppo aggressivi e seccare eccessivamente la cute.
- Idratazione: Mantenere la pelle morbida e ben idratata è importante.
- Unghie corte: Tenere le unghie del bambino corte e pulite riduce il rischio che i batteri si annidino sotto di esse e vengano trasportati in altre parti del corpo.
- Medicazioni: Se le bolle e le croste ricoprono un'ampia superficie cutanea e il bambino tende a toccarle, può essere utile, dopo aver applicato la crema antibiotica, coprire le aree interessate con garze e bendaggi per ridurre il rischio di contatto.
Trattamento Farmacologico
Il trattamento dell'impetigine varia in base all'estensione e alla gravità dell'infezione.
- Antibiotici topici: Per le forme localizzate e non bollosa, il trattamento di prima linea prevede l'applicazione di unguenti o creme antibiotiche. I farmaci comunemente utilizzati includono la mupirocina (3 volte al giorno per 7 giorni), la retapamulina (2 volte al giorno per 5 giorni), l'ozenoxacina crema all'1% (ogni 12 ore per 5 giorni) o l'acido fusidico. La scelta del farmaco è subordinata alla causa sottostante e alla sensibilità batterica.
- Antibiotici sistemici: Nei casi più estesi, resistenti al trattamento topico, in pazienti immunocompromessi, o in presenza di ectima (una forma più profonda di impetigine), possono essere necessari antibiotici per via orale. Tra questi vi sono la dicloxacillina o la cefalexina (per 10 giorni). In caso di allergia alla penicillina, si possono considerare clindamicina o eritromicina, sebbene la resistenza a questi antibiotici sia in aumento.
- Trattamento per MRSA: L'uso empirico di terapie contro MRSA è generalmente sconsigliato a meno di forte evidenza clinica. In caso di infezione documentata da MRSA, il trattamento deve basarsi sui risultati degli esami colturali e di sensibilità; tipicamente, clindamicina, trimetoprim/sulfametossazolo e doxiciclina sono efficaci contro la maggior parte dei ceppi di S. aureus extraospedalieri meticillino-resistenti.
L'impetigine
Contagiosità e Ritorno alla Comunità
L'impetigine è altamente contagiosa. Il contagio avviene per contatto diretto con le lesioni infette o indiretto, attraverso la condivisione di oggetti personali come asciugamani, lenzuola e indumenti.
Durata della Contagiosità
L'impetigine è contagiosa finché sono presenti lesioni umide o croste giallastre, specialmente nei primi giorni di infezione. Con una terapia antibiotica adeguata, il rischio di trasmissione diminuisce significativamente dopo 24-48 ore dall'inizio del trattamento.
Ritorno a Scuola e Attività Sociali
Il ritorno a scuola o in comunità è generalmente possibile quando le lesioni iniziano a seccarsi e il pediatra conferma che il bambino non è più contagioso. Questo indica che l'infezione è sotto controllo e il rischio di trasmissione ad altri è minimo.
Prevenzione delle Complicanze
Sebbene l'impetigine sia generalmente una condizione benigna che si risolve rapidamente con il trattamento appropriato, in rari casi possono insorgere complicanze.
- Cellulite batterica: Un'infezione batterica potenzialmente grave che colpisce i tessuti sottostanti la pelle (derma).
- Linfangite: Infiammazione dei vasi linfatici.
- Foruncolosi: Infezione dei follicoli piliferi.
- Complicanze renali: In particolare, se l'infezione è causata da specifici ceppi nefropatogeni di Streptococcus pyogenes (tipi 49, 55, 57 e 59), può verificarsi una glomerulonefrite post-streptococcica. Questa è una complicanza rara ma grave, caratterizzata da sintomi come urine scure e ipertensione arteriosa. È importante notare che il trattamento antibiotico non previene la glomerulonefrite streptococcica.
- Iperpigmentazione e ipopigmentazione: Modifiche del colore della pelle nelle aree interessate, con o senza cicatrizzazione.
La tempestività nella diagnosi e nel trattamento è cruciale per prevenire queste complicanze. Se dopo alcuni giorni di terapia le lesioni non mostrano miglioramento, o se compaiono nuove aree arrossate o dolorose, è fondamentale ricontattare il proprio medico per una rivalutazione diagnostica e terapeutica.
Approfondimenti Terapeutici e Resistenza agli Antibiotici
La gestione terapeutica dell'impetigine, pur essendo in linea di massima molto efficace, può talvolta incontrare ostacoli a causa dell'insorgenza di forme resistenti agli antibiotici. L'antibiotico-resistenza è un fenomeno in crescita che riguarda molte infezioni batteriche, in cui i ceppi batterici diventano incapaci di rispondere ai trattamenti antibiotici convenzionali.
Per questo motivo, è essenziale seguire scrupolosamente le indicazioni mediche e completare l'intero ciclo di terapia prescritto, anche se i sintomi sembrano migliorare rapidamente.
Misure Igieniche Aggiuntive
Durante il trattamento, è fondamentale mantenere un'elevata igiene personale e dell'ambiente circostante per evitare la diffusione dell'infezione. Ciò include:
- Lavare frequentemente le mani.
- Lavare accuratamente superfici, tessuti e oggetti domestici che sono venuti a contatto con le lesioni.
- Cambiare spesso lenzuola, asciugamani e indumenti.
- Evitare la condivisione di asciugamani e biancheria personale.
- Per l'applicazione di antibiotici topici, si possono utilizzare guanti monouso per una maggiore sicurezza.
Ripristino della Barriera Cutanea
Nei pazienti con condizioni cutanee sottostanti, come dermatite atopica o xerosi diffusa, il ripristino di una normale barriera cutanea tramite l'uso di emollienti topici e, se giustificato, corticosteroidi, può contribuire a prevenire recidive e a migliorare la risposta al trattamento dell'impetigine.
La comprensione delle diverse forme di impetigine, dei fattori che ne favoriscono l'insorgenza e delle corrette strategie terapeutiche e preventive è fondamentale per la gestione efficace di questa comune infezione cutanea, in particolare nei bambini.
tags: #impetigine #bollosa #e #non #bollosa