Le ulcere cutanee rappresentano una sfida clinica significativa, caratterizzate da perdite di tessuto che non mostrano una tendenza alla guarigione spontanea. Queste lesioni, che possono interessare l'epidermide, il derma e talvolta anche tessuti più profondi, richiedono un approccio diagnostico e terapeutico mirato e spesso multidisciplinare. La loro insorgenza è legata a una molteplicità di fattori, che spaziano da disturbi circolatori a condizioni metaboliche e traumi. Comprendere le cause sottostanti, riconoscere i sintomi precoci e attuare strategie preventive efficaci sono passi fondamentali per gestire questa patologia, che ha un impatto considerevole sulla qualità della vita dei pazienti e sui costi sanitari.
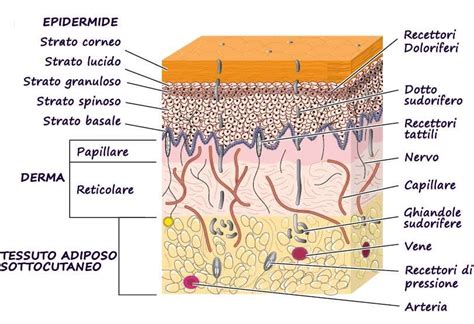
Che cos’è esattamente un’Ulcera Cutanea?
Un’ulcera cutanea è, nella sua definizione medica, una lesione cutanea caratterizzata dalla perdita di tessuto, che può interessare l'epidermide, il derma e, in casi più gravi, l’ipoderma e i tessuti profondi. La caratteristica distintiva di un’ulcera è la sua incapacità di riepitelizzarsi e guarire spontaneamente entro tempi ragionevoli. Questo processo di rigenerazione della pelle viene ostacolato da diversi fattori intrinseci ed estrinseci. Le ulcere cutanee si manifestano come aree di pelle erosa, con bordi che possono essere netti o irregolari, e la loro profondità può variare notevolmente. Spesso, queste lesioni sono associate a dolore e presentano un elevato rischio di infezione, complicando ulteriormente il quadro clinico. La persistenza di un’ulcera per periodi prolungati, che superano le 6 settimane, la definisce come cronica, richiedendo interventi terapeutici più complessi e un monitoraggio costante.
Classificazione delle Ulcere Cutanee: Un Quadro Eziologico Dettagliato
La classificazione delle ulcere cutanee è essenziale per orientare la diagnosi e il trattamento. Le ulcere possono essere categorizzate in base a diversi criteri, tra cui la loro eziologia, la localizzazione, la durata e l'aspetto clinico.
In Base all’Eziologia: Le Radici dei Problemi
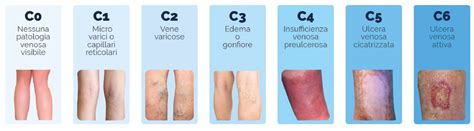
- Ulcere Venose: Rappresentano la categoria più diffusa, costituendo circa il 70% di tutti i casi di ulcere cutanee. Sono prevalentemente localizzate sugli arti inferiori e sono la conseguenza diretta dell’insufficienza venosa cronica. Questo disturbo si verifica quando le valvole all’interno delle vene delle gambe non funzionano correttamente, impedendo un adeguato ritorno del sangue verso il cuore. Il conseguente ristagno sanguigno porta a un aumento della pressione venosa e capillare, con fuoriuscita di fluidi nei tessuti circostanti. Questa stasi sanguigna e l’accumulo di mediatori infiammatori inducono un’ischemia locale e la formazione di ulcere. Le ulcere venose sono spesso associate a edema cronico degli arti inferiori, varicosità e alterazioni cutanee come la dermatite da stasi.
- Ulcere Arterose: Queste ulcere, che costituiscono circa il 15% dei casi totali, sono il risultato di un’insufficienza arteriosa, nella maggior parte dei casi causata da arteriosclerosi. L’arteriosclerosi comporta un ispessimento e un indurimento delle arterie, che riduce significativamente il flusso sanguigno e, di conseguenza, l’apporto di ossigeno e nutrienti ai tessuti. La mancanza di perfusione adeguata porta alla necrosi tissutale. Le ulcere arteriose sono comunemente localizzate nelle estremità distali, come i piedi, e sono spesso associate a dolore intenso, soprattutto di notte o in posizione supina, e a sintomi di insufficienza arteriosa periferica, come piedi freddi, pallore o cianosi.
- Ulcere Diabetiche: Colpiscono prevalentemente i pazienti affetti da diabete mellito e hanno un’origine multifattoriale, legata principalmente alla neuropatia diabetica e alla microangiopatia. La neuropatia periferica comporta una perdita di sensibilità, specialmente nei piedi, rendendo i pazienti incapaci di percepire traumi, abrasioni o pressioni eccessive. La microangiopatia diabetica, invece, causa un restringimento e un danneggiamento dei piccoli vasi sanguigni, compromettendo ulteriormente l’afflusso di sangue ai tessuti e ostacolando la guarigione delle ferite. Queste ulcere sono tipicamente localizzate sul piede (il cosiddetto "piede diabetico") e possono evolvere rapidamente a causa della ridotta capacità di difesa e riparazione del tessuto.
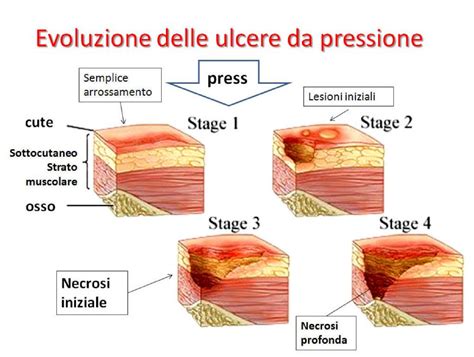
- Ulcere da Pressione (o da Decubito): Si sviluppano a causa di una pressione prolungata e costante su una determinata area del corpo, specialmente in corrispondenza di prominenze ossee. Sono comuni nei pazienti immobilizzati a letto o su una sedia a rotelle, come gli anziani, i disabili o i pazienti in fase post-operatoria. La pressione continua comprime i vasi sanguigni, bloccando il flusso regolare di sangue e causando ischemia e necrosi tissutale. Le sedi più frequenti includono il sacro, i talloni, i gomiti e le scapole. Oltre alla pressione, anche l'attrito, le forze di taglio e l'umidità possono contribuire alla loro formazione.
- Ulcere Miste Artero-Venose: Coprono una percentuale significativa dei casi rimanenti e derivano dalla combinazione di insufficienza arteriosa e venosa, presentando quindi le caratteristiche di entrambe le tipologie.
- Ulcere Neuropatiche e Infiammatorie: Sebbene meno frequenti, esistono ulcere di origine neuropatica (come nel caso del piede diabetico) o legate a patologie infiammatorie sistemiche o cutanee, come il pioderma gangrenoso o le lesioni associate al lupus eritematoso sistemico e alla vasculite.
In Base alla Localizzazione: Dove si Manifestano le Lesioni
- Ulcere degli Arti Inferiori: Questa è la localizzazione più comune, comprendente ulcere venose, arteriose e diabetiche, che rappresentano la stragrande maggioranza dei casi.
- Ulcere del Cavo Orale: Afte, lesioni da herpes o altre ulcerazioni all'interno della bocca possono avere diverse cause, tra cui infezioni, malattie autoimmuni, carenze nutrizionali o traumi.
- Ulcere Genitali: Possono essere causate da infezioni sessualmente trasmissibili (come la sifilide o l'herpes genitale), malattie dermatologiche o altre patologie sistemiche.
In Base alla Durata: Acute vs. Croniche
- Ulcere Acute: Generalmente, si definiscono acute le ulcere che guariscono entro un periodo di 4-6 settimane con il trattamento appropriato.
- Ulcere Croniche: Le ulcere che persistono oltre le 6 settimane sono considerate croniche. Queste richiedono interventi terapeutici più complessi e un approccio prolungato, poiché i meccanismi di guarigione sono compromessi.
Caratteristiche Cliniche e Sintomi delle Ulcere Cutanee
Le ulcere cutanee presentano un quadro clinico variabile a seconda della loro causa e profondità. Tuttavia, alcuni segni e sintomi sono comuni e permettono un'identificazione precoce.
- Dolore: Il dolore è un sintomo frequente e può variare da lieve a severo. Nelle ulcere arteriose, il dolore è spesso descritto come intenso, pulsante e peggiora di notte o con l'elevazione dell'arto. Nelle ulcere venose, il dolore può essere più legato a una sensazione di pesantezza o bruciore, peggiorando con il mantenimento prolungato della posizione eretta. Le ulcere diabetiche, a causa della neuropatia, possono essere inizialmente indolori, ma il dolore può manifestarsi in caso di infezione o interessamento di nervi non completamente danneggiati.
- Infiammazione: L'area circostante l'ulcera può presentare rossore, calore e gonfiore (edema), segni tipici di un processo infiammatorio in corso.
- Secrezioni (Essudato): Le ulcere spesso producono un essudato. Questo può essere chiaro e sieroso, sanguinolento in presenza di necrosi o trauma, o purulento (giallastro o verdastro) in caso di infezione batterica. La presenza di un odore sgradevole è un forte indicatore di infezione. L'eccessiva quantità di essudato indica una possibile macerazione dei tessuti perilesionali, che sono composti da tessuti biancastri e traslucidi, dall'aspetto molle e bagnato, e possono essere causa di disepitelizzazione.
- Aspetto della Lesione: Le ulcere possono presentare bordi netti e regolari, tipici delle lesioni arteriose, o bordi irregolari e frastagliati, più comuni nelle ulcere venose. La profondità varia da lesioni superficiali che interessano solo l'epidermide a ulcere profonde che raggiungono il tessuto sottocutaneo, i muscoli o persino le ossa.
- Necrosi: La presenza di tessuto morto o devitalizzato (escara), di colore nero o grigiastro, è comune, specialmente nelle ulcere da pressione e arteriose. Questo tessuto deve essere rimosso per favorire la guarigione.
- Alterazioni della Pelle Perilesionale: La pelle intorno all'ulcera può mostrare iperpigmentazione (colorazione scura), specialmente nelle ulcere venose, o pallore e atrofia in quelle arteriose. L'indurimento e la fibrosi della cute perilesionale possono indicare un processo infiammatorio cronico o una guarigione compromessa.
- Segni di Infezione: Oltre al pus e all'odore sgradevole, un'infezione può manifestarsi con un aumento del dolore, rossore diffuso, calore locale e, nei casi più gravi, febbre e malessere generale.
- Difficoltà di Movimento: Le ulcere localizzate su articolazioni o su aree soggette a carico e movimento possono limitare la funzionalità dell'arto, causando zoppia o alterazioni dell'andatura.
Cause delle Ulcere Cutanee: Un'Analisi Approfondita
La formazione di un’ulcera cutanea è quasi sempre il risultato di una combinazione di fattori che compromettono l'integrità tissutale e la capacità di guarigione del corpo.
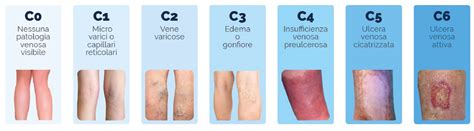
- Compromissione Circolatoria: Come ampiamente discusso nella classificazione, l'insufficienza venosa cronica e l'arteriosclerosi sono le cause predominanti di ulcere agli arti inferiori. La ridotta perfusione sanguigna o il ristagno venoso privano i tessuti di ossigeno e nutrienti essenziali, rendendoli suscettibili a lesioni e impedendo una corretta riparazione.
- Diabete Mellito: L'iperglicemia cronica danneggia nervi e vasi sanguigni, portando a neuropatia periferica e microangiopatia. La perdita di sensibilità rende i pazienti diabetici ignari di piccoli traumi, mentre la ridotta circolazione ostacola la guarigione, favorendo la formazione di ulcere, soprattutto a livello dei piedi.
- Pressione Prolungata: Nei pazienti allettati o con ridotta mobilità, la pressione costante su determinate aree del corpo riduce il flusso sanguigno ai tessuti, causando ischemia e necrosi. Le ulcere da pressione sono una complicanza comune in contesti di assistenza a lungo termine.
- Traumi: Tagli, abrasioni, contusioni, ustioni o altri tipi di lesioni fisiche possono danneggiare la pelle e i tessuti sottostanti. In individui con condizioni preesistenti che compromettono la guarigione (come diabete, malnutrizione o uso di corticosteroidi), anche un trauma modesto può evolvere in un'ulcera.
- Infezioni: Infezioni batteriche, fungine o virali possono causare ulcerazioni dirette o complicare ferite preesistenti, impedendone la guarigione e promuovendo la progressione dell'ulcera. La presenza di un biofilm batterico, una complessa struttura microbica, rappresenta una sfida significativa al trattamento.
- Malattie Autoimmuni e Infiammatorie: Condizioni come il lupus, la vasculite, la sclerodermia e la dermatomiosite possono causare infiammazione dei vasi sanguigni e dei tessuti, portando alla formazione di ulcere.
- Neoplasie Cutanee: Alcuni tumori della pelle, come il carcinoma a cellule squamose, possono manifestarsi come ulcere che non guariscono.
- Malnutrizione: Carenze di proteine, vitamine e minerali essenziali compromettono la capacità del corpo di riparare i tessuti e di mantenere l'integrità cutanea, aumentando il rischio di ulcere.
- Fattori Ambientali: L'esposizione prolungata a umidità eccessiva (che causa macerazione dei tessuti), freddo estremo (congelamento) o calore eccessivo (ustioni) può danneggiare la pelle e predisporre alla formazione di ulcere.
Analisi delle Lesioni Cutanee Gravi: Ulcere Perforanti, Fagedeniche e Terebranti
Oltre alle tipologie più comuni, esistono forme di ulcere caratterizzate da specifiche modalità di estensione e profondità, che richiedono un'attenzione particolare:
- Ulcere Perforanti: Queste ulcere si caratterizzano per la loro profondità, penetrando nei tessuti sottostanti. La loro natura "perforante" implica un coinvolgimento significativo degli strati più profondi della pelle e dei tessuti connettivi.
- Ulcere Fagedeniche: Le ulcere fagedeniche presentano una spiccata tendenza all'estensione superficiale e rapida. Sono spesso associate a un processo infettivo aggressivo e a una rapida distruzione dei tessuti, con bordi che tendono a "divorare" il tessuto sano circostante.
- Ulcere Terebranti: Queste ulcere combinano le caratteristiche di quelle perforanti e fagedeniche, mostrando sia una notevole profondità sia una tendenza all'estensione superficiale. Sono tra le forme più complesse da trattare a causa della vasta distruzione tissutale e del rischio elevato di complicanze.
"Terapia biofotomodulante nella cura delle ulcere cutanee"
Prevenzione delle Ulcere: Un Approccio Proattivo
La prevenzione è la strategia più efficace per contrastare l'insorgenza delle ulcere cutanee, soprattutto nei pazienti a rischio. Misure preventive mirate possono ridurre significativamente l'incidenza di queste lesioni.
- Stile di Vita Sano: Un'alimentazione equilibrata, ricca di fibre, frutta e verdura, una corretta idratazione, l'esercizio fisico moderato e regolare, l'astensione dal fumo e la limitazione dell'abuso di alcolici contribuiscono a mantenere un buono stato di salute generale e a migliorare la circolazione sanguigna e l'integrità della pelle.
- Igiene e Cura della Pelle: Mantenere la pelle pulita, asciutta e ben idratata è fondamentale. L'uso di prodotti emollienti e protettivi può prevenire la secchezza e le screpolature.
- Controllo dei Fattori di Rischio: La gestione ottimale di patologie croniche come il diabete, l'ipertensione e l'insufficienza venosa è cruciale. Il monitoraggio regolare della glicemia, della pressione arteriosa e l'adozione di terapie specifiche per i disturbi circolatori sono essenziali.
- Gestione della Pressione: Nei pazienti allettati o con mobilità ridotta, è indispensabile attuare strategie per prevenire le ulcere da pressione. Queste includono il cambio di posizione regolare, l'uso di materassi antidecubito e cuscini speciali, e l'ispezione quotidiana della cute, specialmente sulle prominenze ossee.
- Educazione del Paziente e dei Caregiver: Informare i pazienti e i loro assistenti sui segni precoci di allarme delle ulcere, sulle corrette pratiche di igiene e cura della pelle, e sulle tecniche di prevenzione è un pilastro fondamentale nella gestione del rischio.
Diagnosi e Valutazione delle Ulcere Cutanee
Una diagnosi accurata è il primo passo verso un trattamento efficace. La valutazione di un’ulcera cutanea è un processo complesso che richiede un'anamnesi dettagliata, un esame obiettivo approfondito e, spesso, indagini strumentali.
- Anamnesi: La raccolta di informazioni sulla storia clinica del paziente, la presenza di patologie sottostanti (diabete, malattie vascolari, disturbi autoimmuni), l'uso di farmaci, le abitudini di vita (fumo, alcol), e la storia della lesione stessa (insorgenza, evoluzione, trattamenti pregressi) è fondamentale.
- Esame Obiettivo: L'ispezione visiva dell'ulcera e della cute circostante permette di valutarne dimensioni, profondità, bordi, letto della ferita (presenza di tessuto necrotico, granulazione, epitelizzazione), essudato (quantità, colore, odore) e segni di infezione. La valutazione dei polsi arteriosi periferici è essenziale per indagare la presenza di un'insufficienza arteriosa.
- Indagini Strumentali:
- Indice di Windsor (o Indice Caviglia-Braccio - ABI): Questo esame non invasivo misura il rapporto tra la pressione sistolica misurata alla caviglia e quella misurata al braccio. Un ABI inferiore a 0.9 indica un'insufficienza arteriosa e la necessità di ulteriori indagini vascolari.
- Ecocolordoppler: Permette di valutare il flusso sanguigno nelle arterie e nelle vene, identificando stenosi, occlusioni o reflussi venosi.
- Biopsia Cutanea: In casi selezionati, una biopsia può essere necessaria per escludere patologie neoplastiche o per identificare agenti patogeni specifici in caso di infezioni resistenti.
- Esami Microbiologici: Tamponi colturali del letto dell'ulcera possono essere richiesti in presenza di segni di infezione per identificare i batteri responsabili e guidare la terapia antibiotica.
Trattamento delle Ulcere Cutanee: Un Percorso Multidisciplinare
Il trattamento delle ulcere cutanee è un processo complesso che richiede un approccio personalizzato, basato sulla causa sottostante, sullo stadio dell'ulcera e sulle condizioni generali del paziente. L'obiettivo primario è favorire la guarigione, prevenire le complicanze e migliorare la qualità della vita.
Principi Fondamentali del Trattamento
- Debridement: La rimozione del tessuto necrotico, fibrinoso o infetto dal letto dell'ulcera è essenziale. Questo può essere eseguito chirurgicamente, enzimaticamente, meccanicamente o tramite autolisi. Un letto della ferita pulito favorisce la granulazione e l'epitelizzazione.
- Controllo dell'Infezione: In presenza di infezione, è fondamentale un trattamento tempestivo con antibiotici, guidato da antibiogrammi quando possibile. La gestione del biofilm batterico è una sfida chiave.
- Gestione dell'Essudato: L'uso di medicazioni appropriate è cruciale per gestire l'essudato, prevenire la macerazione dei tessuti circostanti e mantenere un ambiente umido ottimale per la guarigione.
- Terapia Vascolare: Ripristinare una buona circolazione è fondamentale. Questo può includere l'uso di calze a compressione graduata per le ulcere venose, interventi chirurgici per migliorare il flusso arterioso o venoso, e la gestione della pressione.
- Medicazioni Avanzate: L'evoluzione delle tecnologie mediche ha portato allo sviluppo di medicazioni innovative che favoriscono la guarigione, come idrocolloidi, alginati, schiume di poliuretano, medicazioni a base di argento o acido ialuronico, e biomateriali ingegnerizzati. La scelta della medicazione dipende dal tipo di ulcera, dalla quantità di essudato e dalla presenza di infezione. L'ambiente umido, scoperto da George Winter nel 1962, è ora riconosciuto come ideale per la riepitelizzazione.
- Controllo del Dolore: La gestione del dolore è un aspetto importante del trattamento, soprattutto nelle ulcere arteriose e infette. L'uso di antidolorifici, locali o sistemici, può migliorare significativamente il comfort del paziente.
- Supporto Nutrizionale: Una dieta equilibrata, ricca di proteine e micronutrienti, supporta i processi di guarigione.
- Terapia Farmacologica: Oltre agli antibiotici e agli antidolorifici, possono essere utilizzati farmaci specifici per trattare le cause sottostanti, come farmaci per migliorare la circolazione o per controllare il diabete.
Nuove Tecnologie e Approcci Terapeutici
Il campo del wound management è in continua evoluzione. Tecnologie avanzate come l'uso di fattori di crescita, terapie fotodinamiche, carbossiterapia, ozonoterapia, ultrasuoni e biotessuti ingegnerizzati stanno aprendo nuove prospettive nel trattamento delle ulcere cutanee più resistenti.
"Terapia biofotomodulante nella cura delle ulcere cutanee"
Prognosi e Complicazioni
La prognosi delle ulcere cutanee dipende da molteplici fattori, tra cui la causa sottostante, la gravità della lesione, la presenza di comorbidità e l'aderenza al piano terapeutico. Sebbene molte ulcere possano guarire completamente con un trattamento adeguato, quelle croniche possono persistere per anni, con un impatto significativo sulla qualità della vita del paziente.
Le complicanze di un'ulcera cutanea trascurata o malgestita possono essere gravi e includono:
- Infezioni: Infezioni locali che possono estendersi ai tessuti profondi (cellulite, fascite necrotizzante) o raggiungere il circolo sanguigno (setticemia).
- Osteomielite: Infezione dell'osso sottostante, particolarmente rischiosa nelle ulcere da pressione che raggiungono l'osso.
- Amputazione: Nei casi di insufficienza arteriosa grave o infezioni non controllate, l'amputazione dell'arto può diventare necessaria.
- Dolore cronico: Il dolore persistente può compromettere la mobilità e il benessere psicofisico del paziente.
- Linfedema: L'infiammazione cronica e i disturbi circolatori possono contribuire allo sviluppo di linfedema.
- Cancro della pelle: In rari casi, ulcere croniche non guarite possono trasformarsi in lesioni neoplastiche (ulcera di Marjolin).
- Impatto Psicologico: La presenza di un'ulcera cronica può causare depressione, ansia, isolamento sociale e una ridotta autostima.
La gestione efficace delle ulcere cutanee richiede un impegno costante, una profonda conoscenza della patologia e una stretta collaborazione tra il paziente, i caregiver e il team sanitario.
tags: #inizio #formazione #ulcera #cutanea