La pelle, il nostro organo più esteso, è costantemente esposta a una miriade di fattori ambientali, tra cui la radiazione solare, che gioca un ruolo cruciale nella sua salute e nel suo invecchiamento. Tra le molteplici alterazioni pigmentate che possono comparire sulla cute, la lentigo maligna (LM) merita un’attenzione particolare. Non si tratta di una semplice macchia cutanea legata all’età, ma di una lesione precancerosa che, se non diagnosticata e trattata tempestivamente, può evolvere in una forma invasiva di melanoma, il melanoma lentigo maligna (MLM). Questo articolo si propone di esplorare in dettaglio la natura della lentigo maligna, le sue caratteristiche distintive, i fattori di rischio associati, le opzioni diagnostiche e terapeutiche disponibili, con un focus sull'importanza della prevenzione e del monitoraggio.
Che Cos'è la Lentigo Maligna?
La lentigo maligna (LM) è definita come un melanoma in situ, ovvero un tumore maligno confinato agli strati più superficiali della pelle, l’epidermide. Si sviluppa tipicamente su aree cronicamente esposte al sole, quali il viso, il collo e il dorso delle mani, ed è più comune negli individui anziani. Rappresenta una lesione maculare pigmentata, spesso di colore marrone chiaro o bruno, con caratteristiche irregolari che possono persistere per anni. La sua incidenza è in aumento e costituisce una percentuale significativa di tutti i melanomi diagnosticati.
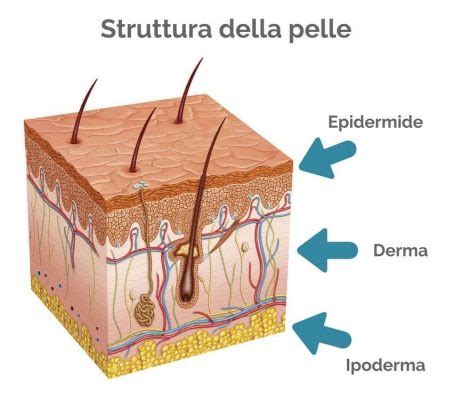
È fondamentale comprendere che la lentigo maligna, pur essendo una lesione precoce, ha il potenziale di evolvere in una forma invasiva, il melanoma lentigo maligna (MLM). Quest’ultima penetra negli strati più profondi della pelle e può metastatizzare ad altri organi, rappresentando una minaccia seria per la salute. La valutazione istologica della LM/MLM può essere complessa, poiché la cute cronicamente danneggiata dal sole può presentare melanociti atipici anche in assenza di neoplasia melanocitica conclamata. Pertanto, la conoscenza di questi aspetti è cruciale per i dermatologi al fine di una corretta interpretazione e pianificazione terapeutica.
Lentigo Maligna vs. Lentigo Semplice (Efelidi)
Spesso confuse con le lentiggini comuni, note anche come efelidi, la lentigo maligna presenta caratteristiche distintive che ne permettono la differenziazione. Le efelidi sono macchie piatte, rotonde, di colore variabile dal beige al marrone chiaro, che si intensificano con l’esposizione solare e si schiariscono in inverno. Sono del tutto benigne e spesso considerate un tratto estetico.
Le lentiggini comuni, a differenza delle efelidi, derivano da un aumento del numero di melanociti nella pelle, mentre le efelidi sono dovute a un aumento di melanina nei cheratinociti. Le lentiggini tendono a rimanere visibili tutto l’anno, anche senza esposizione solare, e possono essere più grandi e scure.
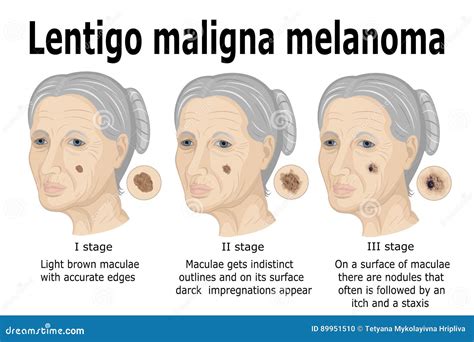
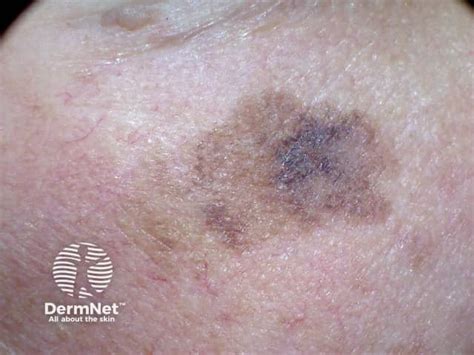
La lentigo maligna, invece, si manifesta come una macchia scura di dimensioni anomale, rivestita da puntini scuri, con bordi irregolari e asimmetrici. A differenza delle lentiggini comuni, la lesione della lentigo maligna tende a ingrandirsi progressivamente e a diventare più scura nel tempo. La presenza di asimmetria, bordi irregolari, variazioni di colore significative, crescita lenta ma progressiva e, nelle fasi più avanzate, ulcerazione o sanguinamento sono segnali d’allarme che richiedono un’immediata valutazione medica.
Cause e Fattori di Rischio
La causa principale della lentigo maligna è l’esposizione cronica e cumulativa ai raggi ultravioletti (UV), sia naturali che artificiali. I raggi UV danneggiano il DNA delle cellule cutanee, in particolare dei melanociti, portando a mutazioni genetiche che possono innescare la trasformazione maligna.
I principali fattori di rischio includono:
- Esposizione cronica ai raggi UV: Lunghe esposizioni al sole senza adeguata protezione, soprattutto nelle ore di punta.
- Età avanzata: La lentigo maligna colpisce prevalentemente persone sopra i 60 anni, poiché il danno solare si accumula nel tempo.
- Pelle chiara e fenotipo nordico: Individui con pelle chiara, capelli biondi o rossi e occhi chiari hanno una minore protezione naturale dalla melanina e sono più vulnerabili.
- Storia personale o familiare di melanoma: Una pregressa diagnosi di melanoma o una storia familiare aumentano il rischio.
- Sistema immunitario indebolito: Pazienti immunocompromessi sono più suscettibili allo sviluppo di tumori cutanei.
- Fattori genetici: Mutazioni in geni specifici possono predisporre allo sviluppo di melanomi.
Sintomi e Diagnosi
I sintomi della lentigo maligna possono essere subdoli e facilmente trascurabili nelle fasi iniziali. La lesione si presenta tipicamente come una macchia marrone o nera, piatta o leggermente rialzata, con forma irregolare e bordi sfumati o frastagliati. Può presentare variazioni di colore, dal marrone chiaro al nero intenso, talvolta con sfumature di grigio, blu o rosso. La crescita è generalmente lenta ma progressiva, e in alcuni casi può manifestarsi con lieve prurito o irritazione. Nelle fasi avanzate, possono comparire ulcerazioni o sanguinamenti.
La diagnosi precoce è fondamentale e si basa sull’osservazione clinica da parte di un medico esperto. La valutazione dermatologica attenta, spesso coadiuvata dalla dermatoscopia, permette di individuare le caratteristiche sospette della lesione. La conferma diagnostica definitiva si ottiene tramite la biopsia cutanea e l’esame istologico, che analizza la struttura e l’atipia cellulare.
Opzioni Terapeutiche
Il trattamento della lentigo maligna mira all’eliminazione completa della lesione e alla prevenzione della sua evoluzione in melanoma invasivo. Le opzioni terapeutiche variano in base alle dimensioni, alla localizzazione e allo stadio della lesione.
Resezione Chirurgica: Rappresenta l’opzione terapeutica più sfruttata e considerata il gold standard per eliminare definitivamente la macchia. L’escissione chirurgica può essere semplice o avvalersi di tecniche a margine controllato, come l’escissione a strati o la chirurgia micrografica di Mohs, particolarmente utili per lesioni in aree esteticamente delicate o con margini difficili da definire. In seguito all’asportazione, un innesto cutaneo può essere necessario per ricostruire il lembo di pelle asportata.
Radioterapia: Si avvale di radiazioni (raggi X) per distruggere le cellule malate. Può essere considerata per pazienti anziani, con lesioni estese o non resecabili chirurgicamente, o come terapia adiuvante.
Terapie non chirurgiche: Queste opzioni sono considerate per un sottoinsieme di pazienti, specialmente in presenza di controindicazioni alla chirurgia o come terapia di seconda linea.
Imiquimod (es. Aldara): Farmaco immunomodulatore che stimola la risposta immunitaria locale contro le cellule maligne. Viene applicato direttamente sulla lesione.
Interleuchina-2 (es. Proleukin) e Interferone: Farmaci impiegati in immunoterapia per stimolare il sistema immunitario contro le cellule malate, inducendo una risposta flogistica locale. La posologia è rigorosamente stabilita dal medico.
Temozolomide (Es. Temodal): Un farmaco chemioterapico indicato principalmente per pazienti affetti da melanoma lentigo maligna nello stadio metastatico, ma che può essere preso in considerazione anche in altri contesti, sempre sotto stretta supervisione medica.
Dacarbazina (es. Daunoblastina): Altro agente chemioterapico utilizzato per il trattamento del melanoma avanzato, con dosaggi e schemi di somministrazione specifici.
Laserterapia e Luce Pulsata Intensa: Tecnologie come il laser Neodimio-Yag Q-Switched e la luce pulsata intensa (IPL) permettono di eliminare selettivamente le cellule pigmentate. Il laser Neodimio-Yag 1064, KTP 532 e il Titan infrarosso possono essere utilizzati in combinazione per trattare contemporaneamente macchie brune e altri inestetismi cutanei, stimolando la produzione di collagene. La procedura laser prevede l'applicazione del manipolo sulla macchia; un singolo colpo è spesso sufficiente. Potrebbe essere necessario un nuovo trattamento a distanza di 30-40 giorni.
Il trattamento laser richiede precauzioni specifiche: la pelle non deve essere abbronzata, e dopo la procedura si consiglia l'applicazione di crema antibiotica per alcuni giorni e una rigorosa protezione solare. Possibili complicazioni includono eritema, discromie (iper- o ipopigmentazioni) e la formazione di minuscole bollicine, che regrediscono spontaneamente. I risultati variano individualmente e potrebbero richiedere trattamenti ripetuti o modifiche dell'intensità.
Melanoma Animation
Prevenzione e Monitoraggio
La prevenzione primaria della lentigo maligna si basa sull’adozione di comportamenti volti a ridurre l’esposizione ai raggi UV. Ciò include:
- Utilizzo di creme solari ad alto fattore di protezione (SPF): Applicare quotidianamente creme solari ad ampio spettro (UVA/UVB) su tutte le aree esposte, anche durante i mesi invernali.
- Evitare l’esposizione solare nelle ore centrali della giornata: Limitare l’esposizione tra le 10:00 e le 16:00, quando i raggi solari sono più intensi.
- Indossare abbigliamento protettivo: Cappelli, occhiali da sole e indumenti a trama fitta possono offrire una barriera fisica contro i raggi UV.
- Evitare lettini abbronzanti: Le lampade abbronzanti emettono radiazioni UV dannose e aumentano il rischio di tumori cutanei.
La prevenzione secondaria si concentra sulla diagnosi precoce attraverso il monitoraggio regolare della pelle. È consigliabile eseguire autoesami cutanei mensili, prestando attenzione a eventuali nuove lesioni o cambiamenti in quelle esistenti, utilizzando la regola dell’ABCDE (Asimmetria, Bordi irregolari, Colore variegato, Diametro superiore a 6 mm, Evoluzione).
Inoltre, è fondamentale sottoporsi a visite dermatologiche periodiche, specialmente per gli individui con fattori di rischio elevati. Queste visite permettono al dermatologo di esaminare la pelle nel dettaglio, identificare lesioni sospette e intervenire tempestivamente.
Sebbene siano stati studiati alcuni vaccini per la prevenzione della lentigo maligna, al momento non sembrano aver riportato risultati soddisfacenti.
Considerazioni Finali
La lentigo maligna è una lesione cutanea che richiede attenzione medica. La sua natura evolutiva e il potenziale di trasformazione in melanoma invasivo rendono la diagnosi precoce e il trattamento tempestivo essenziali per garantire un esito favorevole. Comprendere le differenze tra lentigo maligna, lentiggini comuni ed efelidi, conoscere i fattori di rischio e adottare misure preventive adeguate sono passi cruciali per la salvaguardia della salute della pelle. La collaborazione tra paziente e dermatologo è la chiave per un monitoraggio efficace e per affrontare questa condizione con la dovuta serietà.
È importante sottolineare che le informazioni fornite in questo articolo non intendono sostituire il parere di un professionista sanitario. Consultare sempre il proprio medico curante o uno specialista dermatologo per una diagnosi accurata e un piano di trattamento personalizzato.