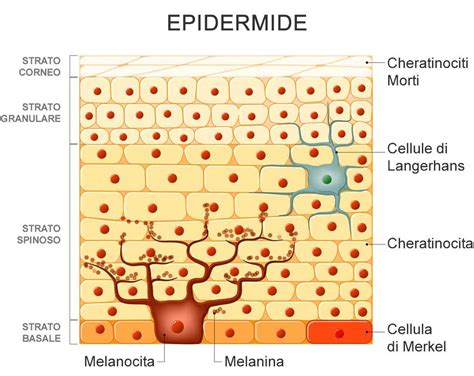
Il melanoma è una neoplasia maligna che origina dalla trasformazione tumorale dei melanociti, le cellule dell’epidermide specializzate nella produzione di melanina, il pigmento che conferisce colore alla cute e la protegge dai danni delle radiazioni solari. Sebbene rappresenti solo una piccola percentuale di tutti i tumori cutanei, il melanoma è di gran lunga il più temibile per la sua spiccata tendenza a invadere i tessuti circostanti e a diffondersi precocemente ad altre parti del corpo (metastasi), anche a partire da una lesione di minime dimensioni. La sua incidenza è in continuo e preoccupante aumento, quasi a livelli epidemici nelle popolazioni di etnia caucasica, colpendo fasce di età sempre più giovani e rendendo la diagnosi precoce e la prevenzione strumenti assolutamente vitali. Riconoscere un melanoma ai suoi stadi iniziali è infatti l’elemento chiave che permette di raggiungere tassi di guarigione vicini al 100%.
Il Comportamento Biologico del Melanoma: Dalla Crescita Orizzontale all'Invasione
Nel periodo di crescita e sviluppo il melanoma presenta delle caratteristiche peculiari. Nella prima fase, le cellule neoplastiche proliferano rimanendo localizzate nell’epidermide. Questa fase è detta di “crescita orizzontale” o Melanoma in situ e si caratterizza per l’assenza di aggressività del tumore. Questo stadio può avere una durata variabile: da alcuni mesi a molti anni, come nel caso della lentigo maligna (fino a 10 anni). Diagnosticare un Melanoma in situ consente di eliminare radicalmente il tumore poiché non ha ancora acquisito le potenzialità di dare metastasi a distanza.
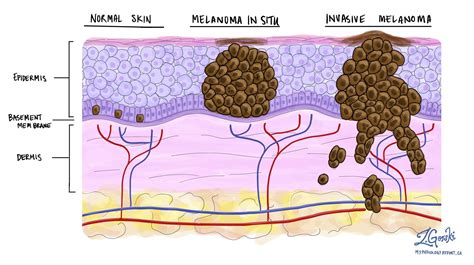
Dopo un periodo di tempo variabile e non prevedibile, le cellule neoplastiche acquisiscono capacità invasive, infiltrano la membrana basale e colonizzano il derma reticolare e il sottocutaneo. Inizia la fase di crescita verticale, un momento peculiare per l’evoluzione tumorale, durante la quale il melanoma acquisisce proprietà invasive e metastatizzanti, diventando un melanoma invasivo. In alcuni casi, le cellule del melanoma hanno una spiccata aggressività e la tendenza alla proliferazione con rapida invasione della membrana basale e dei tessuti sottostanti. In questi casi non è presente la fase di crescita orizzontale e si parla di Melanoma nodulare.
La prognosi e la sopravvivenza sono strettamente legate allo spessore del melanoma, cioè alla diffusione della proliferazione cellulare nella cute al momento della sua asportazione chirurgica. Se è diagnosticato in fase iniziale, con l’ausilio dell’epiluminescenza, quando la proliferazione è contenuta negli strati più superficiali, la prognosi è molto buona. Quando il melanoma ha avuto il tempo di invadere e proliferare negli strati più profondi, prima della sua asportazione, la prognosi è meno favorevole ed è in funzione di alcuni caratteri istologici quali lo spessore, l’ulcerazione, le mitosi, l’infiltrato infiammatorio.
La Stadiazione del Melanoma: Comprendere la Diffusione del Cancro
Quando una biopsia ha rivelato la presenza del melanoma, la prima cosa che i medici dovranno determinare è a quale stadio si trova il cancro, che può essere definito dalla grandezza del tumore e da quanto in lontananza si è diffuso dal sito primario. Ciò è molto importante perché questi fattori determineranno poi il migliore trattamento al fine di assicurare un efficace recupero.
La stadiazione del cancro è il modo in cui i medici descrivono l’estensione del cancro nel tuo corpo. La stadiazione è definita dalle caratteristiche del tumore melanoma originale (primario) e se/quanto si è diffuso nel tuo corpo. Il melanoma è suddiviso in stadi utilizzando cinque numeri romani (da 0 a IV) e fino a quattro lettere (da A a D) che indicano un rischio più elevato all’interno di ogni stadio. Lo stadio è determinato principalmente da dettagli specifici sul tumore e sulla sua crescita che vengono registrati in un sistema chiamato TNM. Il tuo stadio è importante perché le opzioni di trattamento del cancro e le prognosi sono determinate dallo stadio.
Come Sono Determinati gli Stadi del Melanoma
Gli stadi del melanoma sono determinati combinando diverse informazioni:
- Informazioni cliniche: Descrive la somma di tutte le informazioni raccolte attraverso i vari test e gli esami clinici (esame fisico, raggi X, TAC etc.).
- Informazioni patologiche: Combina le informazioni derivanti dalla biopsia (profondità di Breslow, presenza di ulcerazioni, conta mitotica, livello di Clark) e dalle biopsie dei linfonodi e di altri organi.
Fattori Chiave per la Stadiazione del Melanoma
I seguenti fattori sono raccolti dall’insieme delle informazioni di tipo clinico e patologico al fine di determinare lo stadio del melanoma:
- Spessore del tumore: Indica quanto in profondità il tumore è penetrato nella pelle. Può essere misurato in due modi: spessore di Breslow e livello di Clark.
- Profondità di Breslow: Misura, in millimetri, quanto spesso è il tumore primario. Lo spessore di Breslow viene misurato a partire dallo strato più esterno dell’epidermide fino al punto più profondo della sua estensione all’interno della pelle. Più spesso è il tumore, più grande è la probabilità che metastatizzi o che si diffonda ai linfonodi regionali o ai siti distali. Ha rimpiazzato il livello di Clark, in quanto metodo più accurato e più predittivo ai fini della prognosi.
- Livello di Clark: Descrive quanto il tumore sia penetrato in profondità considerando i vari strati della cute. Più profondo è lo strato di pelle penetrato, più alta è la possibilità che il tumore si sia diffuso ai linfonodi o ai siti distali. Il livello di Clark usa numeri romani (I-V) per determinare quanto il tumore sia penetrato in profondità attraverso i vari strati. Anche se è stato abbandonato come criterio primario per la determinazione dello stadio di un melanoma, poiché è stato usato costantemente per 40 anni, è probabile che sarà ancora usato per molto tempo in alcuni contesti.
- Lacerazione tumorale (Ulcerazione): Questo tipo di ulcerazione non è come una ferita aperta della pelle. In questo caso specifico si intende che, all’analisi microscopica, l’epidermide (lo strato superiore della pelle) che ricopre il melanoma primario non è intatta. Queste ulcerazioni non possono essere viste a occhio nudo. Tumori ulcerati hanno una maggiore probabilità di rilasciare metastasi rispetto ai tumori non ulcerosi.
- Conta mitotica: Indica il numero di cellule cancerose che sono in procinto di dividersi quando il patologo controlla un campione al microscopio. Una conta mitotica più alta (cioè l’avere più cellule che si dividono ad un dato momento) significa che il cancro ha più probabilità di crescere e diffondersi. Nel 2010, l’American Joint Committee on Cancer ha raccomandato l’uso della conta mitotica come fattore determinante per la definizione del melanoma di stadio I.
- Numero di linfonodi metastatizzati: Più grande è tale numero, meno favorevole sarà la prognosi.
- Metastasi microscopiche o macroscopiche nei linfonodi: Micrometastasi sono piccole cellule tumorali non visibili ad occhio nudo. Possono essere “sentite” durante un esame fisico attraverso la palpazione o possono essere viste a occhio nudo quando controllate da un chirurgo o patologo. La loro presenza si conferma con una biopsia o una dissezione del linfonodo o guardando se il tumore si estende al di fuori della capsula del linfonodo. Nonostante la progressione e i rischi siano differenti per ciascun paziente, in generale, le macrometastasi hanno un esito meno favorevole delle micrometastasi.
- Sito delle metastasi distali: Melanomi che si sono diffusi ad altre aree della pelle (metastasi cutanee distali), come il tessuto sottocutaneo, o ai linfonodi distali, hanno comunque una prognosi più favorevole di quelli che si sono diffusi ad altre aree del corpo come organi vitali o tessuti non-cutanei.
- Livello di lattato deidrogenasi sierica (LDH): L’enzima LDH si trova nel sangue ed altri tessuti del corpo. Alti livelli di LDH corrispondono a una maggiore probabilità che il melanoma si sia diffuso (metastasi), e una prognosi meno favorevole rispetto ai livelli normali.
Melanoma della pelle: sintomi, prevenzione, cause, diagnosi
Panoramica degli Stadi del Melanoma (0-IV)
Esistono cinque stadi principali di melanoma, da 0 a IV. Alcuni stadi hanno sottogruppi, indicati con lettere dalla A alla D, che mostrano un rischio più elevato all’interno di quello stadio. Più alto è il numero e la lettera, più estesa è la malattia e, generalmente, peggiore la prognosi. Ad esempio, lo stadio II è più grave dello stadio I, e lo stadio IIIC è più grave dello stadio IIIB.
- Melanoma in Stadio 0 (in situ): Nel melanoma allo stadio 0, il tumore maligno è ancora confinato allo strato superiore della pelle (epidermide) e non è cresciuto più in profondità (nel derma). Il melanoma è in situ, che significa "sul posto". Non ci sono prove che il cancro si sia diffuso ai linfonodi o a siti distanti (metastasi).
- Melanoma in Stadio I (tumore localizzato): Nel melanoma di stadio I, ci sono cellule tumorali sia nell’epidermide che nel derma. Un melanoma di stadio I ha uno spessore fino a 2 mm (spessore di Breslow) e può avere o meno ulcerazioni. Non ci sono prove che il cancro si sia diffuso ai linfonodi o a siti distanti. Esistono due sottogruppi di melanoma in stadio I: IA e IB.
- Melanoma in Stadio II (tumore localizzato avanzato): Il melanoma in stadio II è definito dallo spessore del tumore e dall’ulcerazione. Ci sono cellule tumorali sia nell’epidermide che nel derma. Non ci sono prove che il cancro si sia diffuso ai linfonodi o a siti distanti. Ci sono tre sottogruppi della Fase II: IIA, IIB, IIC.
- Melanoma in Stadio III (diffusione regionale): Il melanoma in stadio III è definito dal livello di coinvolgimento e ulcerazione dei linfonodi. Nel melanoma di stadio III, il tumore si è diffuso a uno o più linfonodi regionali o ha sviluppato un deposito di melanoma nella pelle o nel derma lungo i vasi linfatici prima di raggiungere un linfonodo (metastasi in transito o satellite). Non ci sono prove che il cancro si sia diffuso in siti distanti. Esistono quattro sottogruppi di melanoma in stadio III: IIIA, IIIB, IIIC, IIID.
- Melanoma in Stadio IV (metastasi oltre i linfonodi regionali): Nel melanoma in stadio IV, il tumore si è diffuso oltre il sito del tumore originale e i linfonodi regionali in aree più distanti del corpo. Le sedi più comuni di metastasi sono la cute distante e i linfonodi, ma anche polmoni, fegato, cervello, ossa e/o intestino. Il livello sierico di lattato deidrogenasi (LDH) può essere elevato o normale.
- Metastasi al cervello: Le metastasi cerebrali, una forma specifica di melanoma in stadio IV, sono una delle complicanze più comuni e difficili da trattare del melanoma. Differiscono da tutte le altre metastasi in termini di fattori di rischio, diagnosi e trattamento.
IMPORTANTE! Livello di Breslow e stadio del tumore sono due cose differenti. Il Livello di Breslow misura quanto profondo è il tumore. Lo Stadio misura il livello di diffusione nel corpo del tumore. Il livello di Breslow è stato rimpiazzato nella determinazione dello stadio di un tumore da altri parametri quali, ad esempio, la conta mitotica nella determinazione di melanomi in stadio I con spessore non superiore a 1mm. Tuttavia, questo valore può ancora comparire in alcuni referti.
Diagnosi Precoce e Prevenzione: Le Armi Fondamentali
La diagnosi precoce è l’arma vincente nella lotta contro il melanoma. Nell’ambito delle campagne di screening per la lotta ai tumori, un ruolo di primo piano spetta alla prevenzione del Melanoma cutaneo, la cui incidenza è aumentata negli ultimi 40 anni, probabilmente a causa di cambiamenti nelle abitudini di vita, come l’esposizione eccessiva al sole. Nella popolazione al di sotto dei 50 anni, il melanoma è, in termini di incidenza, il terzo tumore più frequente nelle donne e il secondo negli uomini.
La Regola dell'ABCDE per il Riconoscimento del Melanoma
Il sospetto diagnostico si basa sull’identificazione di lesioni pigmentate con caratteristiche atipiche, facilmente memorizzabili attraverso la regola dell’ABCDE:
- Asimmetria: una metà della lesione non è speculare all’altra.
- Bordi: irregolari, frastagliati o mal definiti.
- Colore: disomogeneo, con sfumature multiple di marrone, nero, rosso, bianco o blu.
- Diametro: generalmente superiore a 6 mm, anche se esistono melanomi più piccoli.
- Evoluzione: qualsiasi cambiamento in dimensione, forma, colore o spessore.
Alcuni esperti aggiungono la lettera “F” per “Firmness/Feeling” (cambiamenti nella consistenza, da soffice a più dura) o la comparsa di nuovi sintomi come prurito, sensibilità o sanguinamento spontaneo.
Dermatoscopia e Biopsia: Strumenti Diagnostici Essenziali
La visita specialistica si avvale della dermatoscopia (o dermoscopia o microscopia in epiluminescenza), una tecnica non invasiva che permette di osservare in dettaglio le strutture pigmentate e vascolari del derma superficiale, identificando pattern specifici altamente suggestivi di melanoma. La diagnosi di certezza, il cosiddetto “gold standard”, si ottiene esclusivamente con l’asportazione chirurgica completa della lesione sospetta (biopsia escissionale) e la sua successiva analisi al microscopio. L’esame istologico definisce il parametro prognostico più importante: lo spessore di Breslow, che misura in millimetri la profondità dell’invasione del tumore.
Prevenzione Attiva: Proteggere la Pelle dai Raggi UV
La prevenzione è l’arma più potente e si basa su un approccio proattivo che combina comportamenti consapevoli e controlli regolari.
- Fotoprotezione adeguata e intelligente: Evitare l’esposizione diretta al sole nelle ore centrali della giornata (indicativamente tra le 11 e le 16). Utilizzare sempre creme solari ad alto fattore di protezione (SPF 50+), “ad ampio spettro”, efficaci contro i raggi UVB (responsabili delle scottature) e UVA (che penetrano più in profondità, causando invecchiamento cutaneo e danni al DNA).
- Indumenti protettivi: L’abbigliamento è una forma efficace di protezione. Indossare cappello a tesa larga, occhiali da sole con lenti certificate per bloccare i raggi UVA e UVB, e indumenti protettivi. I tessuti a trama fitta e di colore scuro offrono una barriera maggiore.
- Rifiuto categorico delle lampade abbronzanti: L’uso di lettini e lampade solari è stato classificato come cancerogeno di gruppo 1 dall’Organizzazione Mondiale della Sanità.
Il Ruolo della Chirurgia Plastica nel Trattamento del Melanoma
La chirurgia plastica svolge un ruolo integrato nel trattamento del melanoma, garantendo la radicalità oncologica attraverso tecniche che preservano e ripristinano l’armonia estetica e la piena funzionalità. Quando una lesione sospetta viene confermata come melanoma, il passo successivo è un intervento di ‘allargamento dei margini’. Questa procedura è fondamentale per rimuovere un margine di sicurezza di pelle sana attorno alla cicatrice precedente, aumentando la probabilità di eradicare completamente la malattia a livello locale. L’esperienza in chirurgia ricostruttiva del chirurgo plastico è determinante per la chiusura del difetto chirurgico, pianificata per ottenere una cicatrice di alta qualità e minimizzare l’impatto estetico.
Tecniche Chirurgiche Ricostruttive
- Suture dirette con tecniche di chirurgia estetica: Per difetti di piccole e medie dimensioni.
- Lembi locali: Per difetti più ampi o in sedi critiche, tessuto che mantiene il proprio apporto di sangue (vascolarizzazione) per una guarigione ottimale.
- Innesti cutanei: Porzioni di pelle prelevate da un’altra area del corpo per coprire il difetto.
Domande Frequenti sul Melanoma
- È possibile rimuovere un neo sospetto durante un altro intervento di chirurgia estetica? Assolutamente sì. È una pratica prudente e consigliata. Se durante la programmazione di un intervento di mastoplastica, addominoplastica o lifting del viso si identifica una neoformazione cutanea sospetta, questa può essere asportata nella stessa seduta operatoria.
- L’asportazione di un nevo può causare la trasformazione in melanoma? No, si tratta di un mito infondato. L’asportazione chirurgica completa e corretta di un nevo non solo non può “attivarlo”, ma è l’unico atto terapeutico e preventivo in caso di lesione atipica o di un melanoma iniziale.
- Un melanoma può svilupparsi sotto un’unghia? Sì, è il cosiddetto melanoma acrale lentigginoso subungueale. Si presenta tipicamente come una striscia scura (melanonichia striata) che si allarga nel tempo o che si associa a una distrofia dell’unghia o a pigmentazione della cute periungueale (segno di Hutchinson).
- Esistono melanomi senza pigmento? Sì, si chiamano melanomi amelanotici. Sono particolarmente insidiosi perché, mancando del tipico colore scuro, possono essere confusi con altre lesioni cutanee benigne o maligne (es. carcinoma basocellulare, granuloma piogenico).
- Qual è il follow-up dopo un intervento per melanoma? Il follow-up è un percorso a lungo termine, personalizzato in base allo stadio del melanoma. Comprende controlli clinici periodici dell’intera cute e della cicatrice, l’esame dei linfonodi regionali e, per gli stadi più avanzati, esami strumentali (ecografia, TAC, PET) per escludere recidive locali o a distanza.
tags: #melanoma #crescita #orizzontale