Il melanoma invasivo rappresenta una delle forme più aggressive di cancro della pelle, originando dai melanociti, le cellule deputate alla produzione di melanina. A differenza di altre neoplasie cutanee, il melanoma invasivo possiede la capacità di infiltrarsi in profondità negli strati cutanei e di metastatizzare ad organi distanti se non diagnosticato e trattato tempestivamente. La sua presentazione clinica è estremamente variabile, ma spesso si manifesta come un neo o una macchia cutanea insolita che subisce modificazioni nel tempo in termini di dimensione, forma o colore. Sebbene possa comparire su qualsiasi parte del corpo, le aree maggiormente esposte alla radiazione ultravioletta (UV), come schiena, gambe, braccia e viso, sono le sedi più frequentemente colpite.
La causa primaria accertata per lo sviluppo del melanoma è l'esposizione, in particolare quella intermittente e intensa, alle radiazioni ultraviolette (UV) provenienti dal sole o da fonti artificiali come i lettini abbronzanti. I raggi UVA e UVB sono in grado di indurre danni al DNA dei melanociti. Se questi danni non vengono riparati efficacemente dai meccanismi cellulari di riparazione, possono verificarsi mutazioni permanenti in geni cruciali per la crescita e la proliferazione cellulare (come gli oncogeni, ad esempio il gene BRAF, o i geni oncosoppressori, come p53). Queste mutazioni possono innescare un processo di proliferazione cellulare incontrollata, portando allo sviluppo del cancro.
Classificazione e Caratteristiche del Melanoma Nodulare
I melanomi invasivi sono classificati in diverse tipologie istologiche, basate sul pattern di crescita e diffusione delle cellule tumorali attraverso gli strati cutanei. Tra queste, il melanoma nodulare si distingue per la sua aggressività e per un pattern di crescita peculiare.
Melanoma Nodulare: Un Focus Sull'Aggressività
Il melanoma nodulare rappresenta circa il 10-15% di tutti i melanomi cutanei. A differenza di altre forme di melanoma che inizialmente mostrano una crescita prevalentemente orizzontale (radiale) sulla superficie cutanea, il melanoma nodulare si caratterizza per una rapida crescita verticale, infiltrando gli strati più profondi della pelle fin dalle fasi iniziali. Questa invasività precoce lo rende particolarmente pericoloso, poiché aumenta il rischio di metastasi linfatiche ed ematiche.
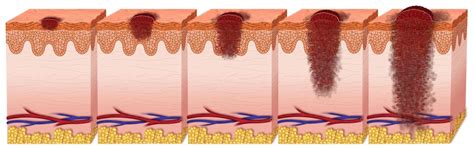
Dal punto di vista clinico, il melanoma nodulare si presenta tipicamente come un nodulo o una papula rilevata, cupoliforme, che può variare in colore dal nero intenso al bluastro, rosso, rosa, o persino essere privo di pigmento (melanoma amelanotico), simulando talvolta lesioni benigne come brufoli o lesioni acneiche. Una caratteristica distintiva è la sua tendenza a crescere rapidamente in termini di dimensione e forma. Spesso, la lesione può ulcerarsi e sanguinare spontaneamente, sintomatologia che solitamente spinge il paziente a consultare un medico.
A differenza di altri tipi di melanoma, la correlazione tra il melanoma nodulare e l'esposizione ai raggi UV non è sempre confermata. Si osserva che questo tumore può manifestarsi anche in persone con scarso fotoinvecchiamento cutaneo e insorgere in sedi generalmente poco esposte al sole. Questo aspetto suggerisce che altri fattori, oltre all'esposizione solare, possano giocare un ruolo significativo nella sua insorgenza.
Le cause che determinano l'insorgenza e lo sviluppo del melanoma nodulare risiedono in una proliferazione abnorme e incontrollata di melanociti, indotta da un insieme di mutazioni genetiche. Le cause esatte di queste mutazioni sono ancora oggetto di ricerca, ma si ritiene che siano multifattoriali. La sua elevata velocità di sviluppo e la sua natura subdola, che può portare a confonderlo con altre lesioni cutanee benigne, contribuiscono a una diagnosi spesso tardiva, con conseguente aumento della mortalità nei primi cinque anni dalla diagnosi.
Melanoma a Diffusione Superficiale (SSM)
Il melanoma a diffusione superficiale (SSM) è la forma più comune, rappresentando circa il 70% di tutti i melanomi. Inizialmente, le cellule tumorali si diffondono lungo l'epidermide e nelle parti più superficiali del derma. Le lesioni appaiono tipicamente come placche con aree irregolarmente rilevate e infiltrate, di colore variabile dal marrone al bruno, con frequenti chiazze rosse, bianche, nere e blu, o piccoli noduli sporgenti di colorito blu-nero. Si possono osservare sottili dentellature dei margini, un aumento delle dimensioni e variazioni cromatiche. L'SSM è spesso associato a mutazioni attivanti nel gene BRAF (V600E).
Melanoma Lentigo Maligna
Il melanoma lentigo maligna (MLM) costituisce circa il 5% dei melanomi e tende a colpire pazienti anziani. Origina da una lentigo maligna, una macula simile a una lentiggine di colorito marrone o bruno, che si presenta tipicamente sul volto o su altre aree cronicamente fotoesposte. Nella lentigo maligna in situ, i melanociti maligni sono confinati all'epidermide. Quando questi invadono il derma, la lesione viene definita melanoma lentigo maligna e acquisisce il potenziale metastatico. Questo tipo di melanoma è frequentemente associato a mutazioni nel gene C-kit. La pelle circostante una lentigo maligna spesso mostra segni di grave esposizione solare, come un'estesa elastosi solare.
Melanoma Acrale-Lentigginoso
Il melanoma acrale-lentigginoso (ALM) rappresenta il 2-10% di tutti i melanomi. La sua incidenza è presumibilmente simile indipendentemente dalla pigmentazione della pelle, ma è il tipo più comune tra le persone con pelle scura. L'ALM insorge tipicamente sulla cute palmoplantare (palmi delle mani e piante dei piedi) e subungueale (sotto le unghie). Istologicamente, presenta caratteristiche simili al melanoma lentigo maligna e può essere associato a mutazioni nel gene C-kit. A causa della convinzione errata che il melanoma colpisca solo aree esposte al sole, e che le persone con pelle scura siano a basso rischio, questi melanomi vengono spesso scoperti in fasi avanzate.
Melanoma Amelanotico
Il melanoma amelanotico è un tipo di melanoma che non produce pigmento. Può manifestarsi con qualsiasi delle quattro tipologie principali e rientra spesso in categorie minori come il melanoma spitzoide o desmoplastico. Rappresentando meno del 10% dei melanomi, le lesioni amelanotici possono apparire rosa, rosse o leggermente marrone chiaro, con bordi ben definiti. Il loro aspetto può essere fuorviante, mimando lesioni benigne o altre forme di cancro della pelle non melanomatoso, portando a diagnosi tardive e prognosi peggiori.
Diagnosi del Melanoma Invasivo
La diagnosi di melanoma invasivo inizia con un attento esame della pelle da parte di un professionista sanitario. Tecniche come la dermatoscopia, che utilizza uno strumento chiamato dermatoscopio per ingrandire e illuminare la pelle, sono fondamentali per distinguere i melanomi dalle lesioni benigne.
#FocusWeekend di Teletruria Diagnosi Precoce del Melanoma
Se viene identificata una lesione sospetta, il passo successivo è solitamente una biopsia. Il patologo esamina il campione di tessuto alla ricerca di caratteristiche specifiche indicative di melanoma, quali forme cellulari irregolari, modelli di crescita insoliti e invasione degli strati cutanei più profondi.
Valutazione Patologica e Caratteristiche Prognostiche
Nel referto patologico, il patologo fornisce informazioni cruciali per la prognosi e la pianificazione del trattamento. Tra queste:
- Spessore del Tumore (Spessore di Breslow): Misura la profondità dell'invasione tumorale, dalla superficie dell'epidermide al punto più profondo del tumore. È uno dei fattori prognostici più importanti.
- Ulcerezione: La presenza di perdita di cellule sull'epidermide soprastante il tumore. I melanomi ulcerati sono associati a una prognosi peggiore.
- Tasso Mitotico: Il numero di figure mitotiche (cellule in divisione) per unità di area (es. 1 mm²). Un alto tasso mitotico indica una rapida proliferazione cellulare.
- Invasione Linfovascolare: Presenza di cellule tumorali all'interno di vasi sanguigni o linfatici. Indica un aumentato rischio di metastasi.
- Neurotropismo (Invasione Perineurale): Cellule tumorali adese o all'interno di un nervo. Le cellule cancerose possono utilizzare i nervi come vie di diffusione.
- Microsatelliti: Gruppi di cellule tumorali diffuse dal tumore primario a un'area cutanea vicina, note anche come metastasi cutanee.
- Linfociti Infiltranti il Tumore (TIL): Linfociti che circondano o infiltrano il tumore, indicando una risposta immunitaria che può contribuire a eliminare le cellule tumorali.
- Regressione Tumorale: Graduale scomparsa delle cellule tumorali, spesso sostituite da cellule immunitarie o tessuto cicatriziale.
Immunoistochimica e Test Genetici
Test speciali come l'immunoistochimica possono essere eseguiti sul campione di tessuto per identificare proteine specifiche nelle cellule tumorali, aiutando a confermare la diagnosi di melanoma e a distinguerlo da tumori dall'aspetto simile. Marcatori come SOX10 e MITF sono tipicamente positivi nel melanoma invasivo, indicando la loro origine dai melanociti. A volte, questi marcatori potrebbero non essere espressi nelle porzioni più aggressive del tumore, rendendo più difficile l'identificazione delle cellule tumorali.
L'immunoistochimica può anche rilevare mutazioni nel gene BRAF (come la mutazione p.V600E), che sono importanti perché guidano terapie mirate. Test genetici specifici sul tumore possono identificare mutazioni che orientano verso trattamenti mirati, come l'uso di inibitori di BRAF (vemurafenib, dabrafenib, encorafenib) per i melanomi metastatici con mutazione BRAF V600.
Se si sospetta una diffusione del melanoma oltre la pelle, possono essere impiegati esami di diagnostica per immagini come la Tomografia Computerizzata (TC) o la Tomografia ad Emissione di Positroni (PET) per valutare il coinvolgimento dei linfonodi o di altri organi.
Stadiazione e Prognosi
La stadiazione del melanoma invasivo è fondamentale per determinare l'estensione della malattia, pianificare il trattamento e stimare la prognosi. Viene generalmente utilizzata la classificazione TNM (Tumore-Linfonodo-Metastasi), che descrive:
- T (Tumore): Valuta lo spessore del melanoma e la presenza di ulcerazione.
- N (Linfonodo): Indica la presenza e l'estensione del coinvolgimento dei linfonodi regionali.
- M (Metastasi): Determina la presenza di metastasi a distanza.
La biopsia del linfonodo sentinella è una tecnica minimamente invasiva che aiuta a stadiare il tumore in modo più accurato. Il linfonodo sentinella è il primo linfonodo a ricevere il drenaggio linfatico dal tumore. La sua rimozione ed esame al microscopio permettono di verificare la presenza di cellule cancerose.
L'esame dei linfonodi fornisce informazioni essenziali sull'estensione del melanoma. L'estensione extranodale, che si verifica quando le cellule cancerose rompono la capsula del linfonodo e si diffondono nel tessuto circostante, indica un rischio maggiore.
I margini chirurgici, ovvero il bordo del tessuto rimosso durante l'intervento, vengono attentamente esaminati per verificare la presenza di cellule tumorali. Un margine "positivo" (presenza di cellule tumorali) indica che potrebbe essere rimasta una parte di tumore nel corpo.
La prognosi del melanoma invasivo è fortemente correlata allo stadio della malattia. La sopravvivenza è generalmente elevata per i melanomi diagnosticati in fase precoce (Stadi I e II), ma diminuisce significativamente per le malattie più avanzate (Stadi III e IV), che presentano metastasi ai linfonodi o ad altri organi.
Trattamento del Melanoma Nodulare e Invasivo
Il trattamento del melanoma invasivo, incluso il melanoma nodulare, dipende dallo stadio della malattia e dalle caratteristiche specifiche del tumore.
Chirurgia
La resezione chirurgica, ovvero l'asportazione del tumore, è il trattamento principale per il melanoma invasivo. Per i melanomi in stadio iniziale, un'ampia escissione locale con margini di sicurezza adeguati è spesso curativa. Per melanomi più spessi o con caratteristiche di rischio, può essere indicata la biopsia del linfonodo sentinella e, se positiva, la dissezione dei linfonodi regionali. In caso di malattia metastatica, la chirurgia può essere utilizzata per rimuovere metastasi localizzate o loco-regionali.
Terapie Adiuvanti e Sistemiche
Per melanomi con caratteristiche di rischio elevato, possono essere considerate terapie adiuvanti (somministrate dopo la chirurgia) come la radioterapia, l'uso di imiquimod o la crioterapia.
Per il melanoma metastatico o non resecabile, le opzioni terapeutiche includono:
- Immunoterapia: Farmaci come gli inibitori dei checkpoint immunologici (pembrolizumab, nivolumab, ipilimumab) stimolano il sistema immunitario a riconoscere e attaccare le cellule tumorali. Questi trattamenti hanno rivoluzionato la gestione del melanoma avanzato, prolungando significativamente la sopravvivenza.
- Terapia Molecolare Mirata: Farmaci che agiscono specificamente su mutazioni genetiche presenti nelle cellule tumorali, come gli inibitori di BRAF (vemurafenib, dabrafenib, encorafenib) per i melanomi con mutazione BRAF V600E.
- Radioterapia: Utilizzata in casi specifici, ad esempio per trattare metastasi sintomatiche (ossee o cerebrali) o come parte di un approccio terapeutico integrato.
La scelta del trattamento per la malattia metastatica è complessa e personalizzata, generalmente decisa da un team oncologico multidisciplinare, considerando fattori come la disponibilità dei farmaci, le condizioni generali del paziente e le sue preferenze.
Prevenzione e Sorveglianza
La prevenzione gioca un ruolo cruciale nella lotta contro il melanoma. Le strategie principali includono:
- Fotoprotezione: Evitare l'esposizione eccessiva e non protetta ai raggi UV, utilizzando creme solari ad alto fattore di protezione (SPF 50+), indumenti protettivi, cappelli e occhiali da sole. È fondamentale proteggere i bambini, poiché il danno solare accumulato in età pediatrica aumenta significativamente il rischio futuro.
- Evitare Fonti Artificiali di UV: Lampade e lettini abbronzanti sono classificati come cancerogeni e devono essere evitati.
- Auto-esame della Pelle: Ispezionare regolarmente la propria pelle (mensilmente) alla ricerca di nuovi nei o cambiamenti in quelli esistenti, utilizzando la regola dell'ABCDE (Asimmetria, Bordi irregolari, Colore variabile, Diametro > 6 mm, Evoluzione).
- Controlli Dermatologici Regolari: Sottoporsi a visite dermatologiche periodiche, la cui frequenza è determinata dal profilo di rischio individuale (fototipo, numero di nevi, storia personale e familiare).
I pazienti con una storia di melanoma hanno un rischio aumentato di sviluppare un nuovo melanoma o un altro tumore cutaneo. Pertanto, una sorveglianza attiva e regolare è essenziale anche dopo il completamento del trattamento.
La diagnosi precoce rimane l'elemento chiave per migliorare la prognosi del melanoma invasivo. La consapevolezza dei fattori di rischio, l'adozione di comportamenti preventivi e la tempestiva consultazione medica in caso di lesioni sospette sono passi fondamentali per la salvaguardia della salute cutanea.