La pubalgia è una condizione dolorosa che colpisce la regione pubica e inguinale, rappresentando una delle problematiche muscolo-scheletriche più comuni tra gli sportivi e le persone fisicamente attive. Parallelamente, la micosi vaginale è un'infezione fungina che si manifesta nella zona genitale femminile, provocando sintomi fastidiosi e richiedendo un trattamento specifico. Sebbene apparentemente distinte, entrambe le condizioni possono impattare significativamente la qualità della vita e richiedono una comprensione approfondita delle loro cause, sintomi e delle strategie di gestione più efficaci.
Pubalgia: Un Dolore Inguinale Complesso
La pubalgia, conosciuta anche come sindrome della sinfisi pubica, è una patologia caratterizzata da dolore nella regione del pube e dell'inguine. Questa condizione si manifesta attraverso un'infiammazione dei tessuti molli circostanti la sinfisi pubica, inclusi tendini, legamenti e muscoli. L'area anatomica è particolarmente complessa, con il pube che rappresenta il punto di unione di tendini di muscoli adduttori, pettineo, piramidale, retti addominali, obliqui addominali e trasverso addominale. Il pube è anche il punto di inserzione del legamento inguinale, un punto di passaggio di elementi vascolari e nervosi che interessano l'apparato urogenitale e l'arto inferiore.
Classificazione e Manifestazioni:La pubalgia può essere classificata in diverse tipologie a seconda delle strutture anatomiche principalmente coinvolte. Esiste la forma muscolo-tendinea, che interessa principalmente i muscoli adduttori e addominali (tendinopatia inserzionale dei muscoli adduttori e addominali), e la forma articolare, che coinvolge direttamente la sinfisi pubica (sindrome sinfisaria o osteo-artropatia pubica). In alcuni casi, come nella sindrome della guaina del retto femorale o del nervo perforante del retto addominale nel calciatore, la pubalgia può essere la conseguenza di un trauma, ovvero la microlesione della fascia superficiale addominale.
Sintomi Caratteristici:I sintomi della pubalgia possono variare significativamente da persona a persona, sia in termini di intensità che di localizzazione del dolore. Il dolore caratteristico si manifesta solitamente nella parte centrale del pube, ma può irradiarsi verso l'inguine, la parte interna delle cosce, l'addome inferiore e talvolta verso la regione perineale. Il paziente percepisce il fastidio principalmente a livello dell’inguine, ma il dolore può estendersi anche all’interno coscia o al perineo. Un sintomo tipico è la sensazione di debolezza nell’area dell’inguine.
I movimenti che tipicamente scatenano o intensificano il dolore includono la corsa, specialmente durante gli scatti o i cambi di direzione, i movimenti di adduzione delle gambe contro resistenza, la tosse, gli starnuti, i movimenti di rotazione del tronco e l'alzarsi dal letto o da una sedia. Clinicamente, la pubalgia si manifesta con dolore ed impotenza funzionale. Tipicamente il dolore compare al risveglio, è intenso nei primi minuti di movimento e tende a regredire con il riscaldamento muscolare. Se grave, il dolore è continuo e gravativo, ostacolando anche la semplice deambulazione, e si acutizza nei movimenti bruschi. La muscolatura adduttoria risulta contratta e la pressione a livello del pube è dolorosa. Spesso si lamenta dolore alla palpazione e allo stiramento degli adduttori e degli addominali contro resistenza. A livello dell'inguine si può apprezzare una certa rigidità muscolare e la presenza di contratture. Il dolore può irradiarsi verso il perineo e gli organi genitali.
Un aspetto caratteristico della pubalgia è che il dolore tende a migliorare con il riposo e durante le ore notturne, per poi ripresentarsi o intensificarsi con la ripresa dell'attività fisica. È importante notare che i sintomi possono svilupparsi gradualmente nel tempo o manifestarsi acutamente a seguito di un trauma specifico. L'esordio subdolo è comune, poiché nelle fasi iniziali, il dolore al pube si manifesta soprattutto durante o dopo l’attività fisica, mentre sembra passare con il riposo. Questa variabilità del sintomo doloroso porta molti pazienti a sottovalutare il problema, rimandando la visita medica specialistica e quindi l’avvio del trattamento più adeguato. Il rischio è che il dolore, nel tempo, diventi persistente con conseguente limitazione nei movimenti della vita quotidiana, anche i più semplici come salire le scale o alzarsi dalla sedia.
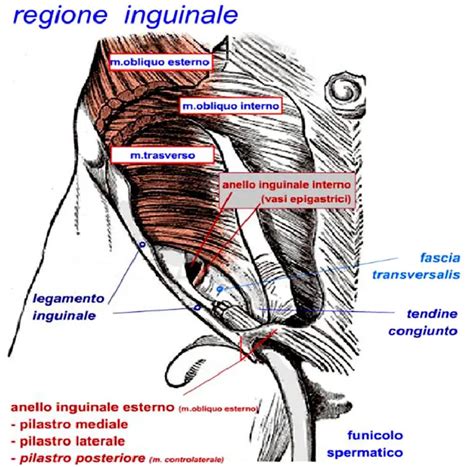
Cause della Pubalgia:Le cause della pubalgia sono molteplici e spesso interconnesse, rendendo questa condizione il risultato di una combinazione di fattori piuttosto che di una singola causa specifica. La causa principale è rappresentata dal sovraccarico funzionale delle strutture muscolo-tendinee che si inseriscono sulla sinfisi pubica. Questo sovraccarico può derivare da attività sportive intense che richiedono movimenti ripetitivi di corsa, scatti, calci e cambi di direzione rapidi.
Gli squilibri muscolari rappresentano un fattore causale significativo. Un'eccessiva tensione dei muscoli adduttori dell'anca, combinata con una debolezza dei muscoli addominali o dei glutei, può creare uno stress biomeccanico anomalo sulla sinfisi pubica. Le disfunzioni biomeccaniche rappresentano un'altra categoria importante di cause. Problemi posturali, come l'anteversione pelvica eccessiva o asimmetrie degli arti inferiori, possono contribuire allo sviluppo della pubalgia modificando i pattern di movimento e distribuzione del carico.
Traumi diretti o indiretti possono scatenare la pubalgia. Fattori intrinseci individuali, come l'età del paziente, possono predisporre allo sviluppo della pubalgia, con i pazienti più giovani che generalmente mostrano tempi di guarigione più rapidi grazie alla maggiore capacità di rigenerazione tissutale. Anche fattori estrinseci, come l'uso di attrezzature inadeguate o un allenamento non equilibrato, possono contribuire all'insorgenza della pubalgia. La pubalgia è una patologia spesso legata all’ambito sportivo e viene particolarmente citata in ambito calcistico o ciclistico, ma non è detto che si limiti a questo. Le cause possono anche comprendere artrosi dell’anca, traumi ai piedi o agli arti inferiori, asimmetria degli arti, patologie che coinvolgono la schiena, disfunzioni muscolari o urogenitali, patologie infettive.
Pubalgia e Gravidanza:Nelle donne in gravidanza, la pubalgia può manifestarsi dopo il sesto mese a causa della lassità della sinfisi pubica dovuta al marcato rilascio dell'ormone relaxina, che rende l'articolazione più lassa. Questo adattamento fisiologico, necessario per preparare il bacino al parto, può tuttavia causare un allontanamento delle superfici articolari, traducendosi in dolore e fastidio.
Diagnosi e Gestione:La diagnosi da parte di un fisiatra o di un ortopedico può essere posta con l'anamnesi, l'esame obiettivo generale e attraverso il test di provocazione che fa emergere il dolore attraverso la palpazione, distrazione e contrazione contro resistenza. Un percorso diagnostico specialistico e approfondito è essenziale anche per procedere con una diagnosi differenziale, che consenta quindi di escludere altre condizioni sottostanti la manifestazione dolorosa, come un'ernia inguinale. A differenza di un'ernia inguinale, la pubalgia atletica non causa un rigonfiamento visibile nella zona dell’inguine, che può però manifestarsi in un secondo momento se la pubalgia non viene gestita correttamente.
Esami specifici come ecografia, radiografia del bacino e risonanza magnetica possono essere prescritti per indagare più a fondo.
Il trattamento della pubalgia richiede un approccio multidisciplinare e personalizzato, che tenga conto della severità dei sintomi, delle cause sottostanti e delle caratteristiche individuali del paziente. La fase iniziale del trattamento si concentra sul controllo dell'infiammazione e del dolore. Il riposo relativo è fondamentale, evitando le attività che scatenano o intensificano i sintomi. I farmaci anti-infiammatori non steroidei (FANS) possono essere utilizzati per ridurre l'infiammazione e controllare il dolore, sempre sotto supervisione medica e per periodi limitati. In alcuni casi, possono essere prescritti miorilassanti per ridurre la tensione muscolare eccessiva.
La fisioterapia rappresenta il cardine del trattamento conservativo della pubalgia. Le terapie fisiche strumentali possono fornire un supporto aggiuntivo al trattamento, come massoterapia, laserterapia, tecarterapia, onde d'urto e crioterapia. Il massaggio decontratturante a carico dei muscoli dolenti e il massaggio trasversale profondo a carico della giunzione tendinea sono altre tecniche utili. Nella fase cronica della pubalgia il trattamento prevede il rinforzo della muscolatura addominale e degli adduttori, con un allenamento attivo e graduale, disegnato in base al singolo caso specifico. L’obiettivo è rinforzare i muscoli dell’addome, gli adduttori e quelli che stabilizzano bacino e anca.
L'approccio osteopatico può essere utile per correggere disfunzioni biomeccaniche e migliorare la mobilità delle strutture pelviche. In casi selezionati, possono essere considerate infiltrazioni locali con corticosteroidi o acido ialuronico, sempre eseguite da personale medico specializzato. Nei casi più severi e refrattari al trattamento conservativo, può essere necessario considerare opzioni chirurgiche, solitamente con tecnica mini-invasiva, per la riparazione e il rinforzo delle strutture interessate.

Recupero e Durata:La durata della pubalgia è estremamente variabile e dipende da numerosi fattori. Per i casi di severità moderata, il tempo di recupero si estende tipicamente a 6-12 settimane. I casi severi o cronici possono richiedere tempi di recupero che si estendono da 3 a 6 mesi o anche più. L'aderenza al trattamento rappresenta probabilmente il fattore più importante nel determinare la durata del recupero. Il recupero dalla pubalgia dovrebbe essere valutato non solo in termini di riduzione del dolore, ma anche di ripristino della piena funzionalità.
Camminare e Pubalgia:La questione se camminare sia benefico per la pubalgia è complessa. Nella fase acuta, quando il dolore è intenso, la camminata potrebbe inizialmente aggravare i sintomi. Durante questa fase, è generalmente consigliabile ridurre l'attività fisica. Man mano che l'infiammazione si riduce, la camminata può diventare un componente prezioso del programma riabilitativo, migliorando la circolazione sanguigna e prevenendo la rigidità muscolare. Tuttavia, è fondamentale che la camminata sia introdotta gradualmente e monitorata attentamente, prestando attenzione ai segnali del corpo. La camminata in acqua rappresenta un'eccellente alternativa nelle prime fasi del recupero. La decisione di includere la camminata nel programma di recupero deve essere sempre presa in consultazione con il proprio medico o fisioterapista.
Come PREVENIRE GLI INFORTUNI nello sport. Programma di prevenzione infortuni.
Micosi Vaginale: Un'Infezione Comune
La micosi vaginale è un'infezione fungina che si insedia al livello della vagina, prodotta da una proliferazione eccessiva di un fungo (lievito) normalmente presente, più comunemente la Candida albicans. Questo disturbo deve essere trattato adeguatamente per evitare che si diffonda e causi problemi più seri. Non è considerata una malattia a trasmissione sessuale, poiché il fungo vive nel corpo delle donne sane e causa infezioni solo in presenza di fattori predisponenti.
Fattori Predisponenti e Cause:L'infezione si sviluppa quando i batteri "buoni" della vagina (lattobacilli) non sono più in grado di tenere sotto controllo il fungo, o quando il sistema immunitario è indebolito. Diversi fattori possono favorire la proliferazione anomala del fungo:
- Uso di antibiotici: Gli antibiotici ad ampio spettro possono eliminare i batteri "buoni" che normalmente contrastano la Candida.
- Sistema immunitario indebolito: Condizioni come stress, diabete, o terapie immunosoppressive possono compromettere le difese naturali.
- Squilibri ormonali: Cambiamenti nei livelli di estrogeni, come quelli che si verificano durante la gravidanza, l'uso di contraccettivi ormonali o la terapia ormonale sostitutiva in menopausa, possono aumentare il rischio.
- Diabete mellito: Livelli elevati di zucchero nel sangue possono favorire la crescita della Candida.
- Igiene intima scorretta: Un'igiene eccessiva con saponi aggressivi o l'uso di indumenti intimi non traspiranti possono alterare il pH vaginale e favorire l'infezione.
- Disbiosi intestinale: Alterazioni della flora batterica intestinale possono influenzare anche la flora vaginale.
Sintomi della Micosi Vaginale:La sintomatologia derivante da micosi vaginale è abbastanza fastidiosa e può includere:
- Prurito intenso a livello vulvare e vaginale.
- Bruciore vulvare e vaginale.
- Arrossamento ed edema localizzato (labbra gonfie e arrossate).
- Secrezioni vaginali insolite, spesso biancastre e dense, a volte maleodoranti.
- Dolore durante la minzione.
- Dolore durante i rapporti sessuali (dispareunia).
- Presenza di piccoli taglietti sulla mucosa vulvare.
È importante notare che i sintomi delle micosi vaginali sono simili a quelli di altre condizioni come la vaginosi batterica, alcune infezioni sessualmente trasmissibili (IST) e dermatite. Pertanto, una diagnosi medica è fondamentale.

Diagnosi:Una diagnosi certa viene generalmente formulata sulla base di un tampone vaginale. Il medico valuterà i sintomi, effettuerà un esame della mucosa vulvare e vaginale, misurerà il pH vaginale ed eseguirà un tampone colturale per identificare l'agente patogeno. Test casalinghi possono dare un'indicazione, ma non sostituiscono la valutazione medica. È consigliabile rivolgersi a un medico nei seguenti casi:
- Candida vaginale che si manifesta per la prima volta.
- Candida vaginale che si manifesta regolarmente o ritorna dopo meno di 2 mesi.
- Sintomi che non migliorano nel giro di pochi giorni o non scompaiono nel giro di una settimana.
- Gravidanza o allattamento.
- Rapporti con partner diversi.
- Età inferiore a 18 anni.
- Presenza di febbre, brividi, nausea o vomito, dolore addominale.
- Reazione allergica a medicinali utilizzati in passato.
Rimedi e Trattamento:I farmaci utilizzati nel trattamento delle micosi vaginali sono gli antimicotici o antifungini. Questi possono essere assunti per via topica (creme, lavande, ovuli) o per via sistemica (orale o endovenosa). Spesso è necessaria una combinazione di entrambi gli approcci.
Principi attivi comuni includono:
- Econazolo: Presente in ovuli, creme e lavande vaginali.
- Clotrimazolo: Utilizzato in preparati topici e ovuli, efficace contro la Candida.
- Miconazolo: Disponibile in creme, soluzioni, ovuli e capsule molli.
- Itraconazolo: Somministrato per via orale o endovenosa, indicato per casi più resistenti.
- Amfotericina B: Utilizzato nei casi più gravi, richiede somministrazione specializzata data l'elevata tossicità.
La terapia deve essere indicata dal medico curante e commisurata alla gravità della situazione e alla risposta della paziente. In generale, la terapia deve essere effettuata anche dal partner per evitare il reiterarsi del contagio, soprattutto se si confermano infezioni anche nell'altra persona. È sconsigliato avere rapporti sessuali penetrativi fino a conclusione del trattamento. La durata della cura varia solitamente da uno a sei giorni, ma un trattamento incompleto aumenta il rischio di recidive.
Per alleviare il prurito, possono essere consigliati unguenti o pomate specifiche.
Prevenzione della Micosi Vaginale:Seguire alcune norme igieniche e comportamentali può aiutare a prevenire la micosi vaginale:
- Igiene intima corretta: Lavare le parti intime una volta al giorno con acqua corrente, utilizzando solo la mano e detergenti delicati a pH neutro, evitando saponi profumati o aggressivi. Asciugarsi bene e delicatamente dopo il lavaggio.
- Biancheria intima: Indossare biancheria intima in tessuti traspiranti come il cotone e evitare tessuti sintetici o indumenti troppo aderenti.
- Pulizia post-bagno/toilette: Dopo aver fatto la doccia, nuotato o usato il bagno, pulirsi sempre dalla parte anteriore verso quella posteriore per evitare la contaminazione con batteri fecali.
- Alimentazione: Limitare il consumo di zuccheri e carboidrati raffinati. L'assunzione di fermenti lattici per via orale o vaginale può aiutare a ripristinare l'equilibrio della flora batterica, specialmente durante terapie antibiotiche.
- Evitare l'automedicazione: Non utilizzare rimedi da banco senza aver consultato un medico, poiché i sintomi possono essere simili ad altre infezioni.
- Stile di vita sano: Mantenere un sistema immunitario forte attraverso una dieta equilibrata e la gestione dello stress.
In conclusione, sia la pubalgia che la micosi vaginale, pur essendo condizioni distinte, richiedono un'attenta valutazione medica per una diagnosi accurata e un piano di trattamento personalizzato. La comprensione delle cause sottostanti e l'adozione di strategie preventive sono fondamentali per la gestione efficace di entrambe le problematiche e per il mantenimento del benessere generale.