La psoriasi, una patologia infiammatoria cronica della pelle, si manifesta in diverse forme, ma la sua variante più diffusa è senza dubbio la psoriasi a placche, nota anche come psoriasi volgare. Questa condizione, che colpisce una percentuale significativa della popolazione mondiale, presenta caratteristiche cutanee specifiche che possono essere identificate e analizzate con l'ausilio della dermoscopia. Questo articolo esplorerà in dettaglio i segni dermoscopici distintivi della psoriasi comune, la sua eziopatogenesi, le manifestazioni cliniche, le comorbidità associate e le attuali strategie terapeutiche, offrendo una panoramica completa per pazienti e professionisti sanitari.
Le Placche Psoriasiche: Caratteristiche e Manifestazioni
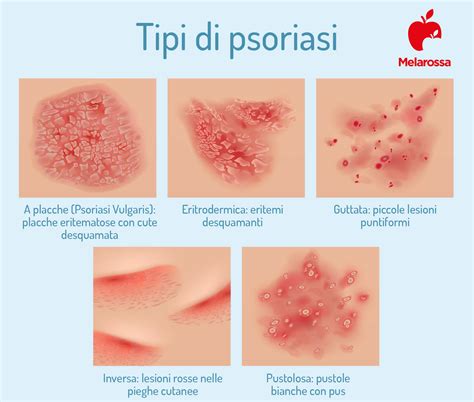
La psoriasi a placche si caratterizza per la formazione di lesioni cutanee, le cosiddette placche. Queste possono variare in numero e estensione, manifestandosi con poche lesioni localizzate o interessando ampie aree del corpo. Le placche psoriasiche sono descritte come lesioni rosse, ispessite, in rilievo e ricoperte da una caratteristica desquamazione di colore bianco o argenteo. Sebbene queste placche possano rimanere stabili per lunghi periodi, tendono anche ad ingrandirsi e a confluire tra loro. La sintomatologia associata può includere prurito, bruciore e, in alcuni casi, dolore, compromettendo significativamente la qualità della vita dei pazienti.
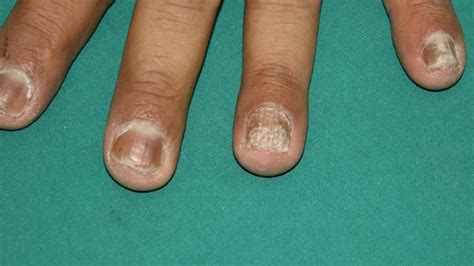
Le aree del corpo più frequentemente interessate dalla psoriasi a placche sono quelle sottoposte a sollecitazioni meccaniche dovute ai movimenti degli arti, come ginocchia e gomiti. Altre localizzazioni comuni includono il tronco, in particolare la parte bassa della schiena, il cuoio capelluto, l'area periauricolare, i palmi delle mani e le piante dei piedi. In questi casi, le unghie possono essere coinvolte, manifestandosi con ispessimento e danneggiamento, una condizione nota come distrofia ungueale psoriasica.
La Dermoscopia: Uno Strumento Chiave per la Diagnosi
La dermoscopia, nota anche come dermatoscopia, è una tecnica diagnostica non invasiva che permette ai dermatologi di esaminare le lesioni cutanee con un ingrandimento maggiore, rivelando dettagli altrimenti invisibili a occhio nudo. Questo strumento si rivela particolarmente prezioso nella diagnosi della psoriasi, consentendo di identificare pattern e caratteristiche vascolari specifiche che aiutano a distinguere la psoriasi da altre patologie cutanee, come l'eczema.
Segni Dermoscopici Caratteristici della Psoriasi:
- Vasi Punteggiati (Vasi a Puntino): Questa è la caratteristica dermoscopica più comunemente osservata nella psoriasi. Si presentano come piccoli punti distribuiti all'interno delle placche psoriasiche. La presenza di questi vasi puntiformi, disposti regolarmente e uniformemente all'interno della lesione, è un indicatore chiave della psoriasi. Se il dermoscopio rileva altre morfologie vascolari, la diagnosi di psoriasi potrebbe essere meno probabile.
- Globuli Rossi (Vasi a Pallina/Puntino): Corrispondono ad anelli di vasi sanguigni disposti verticalmente all'interno delle sottili papille dermiche. Questi vasi, talvolta definiti "a fragola", sono una manifestazione tipica della psoriasi.
- Colore Uniforme Rosa Salmone: Al dermatoscopio, le placche psoriasiche tendono a presentare un colore rosa salmone uniforme, differenziandosi dalle lesioni eczematose che mostrano una maggiore variabilità cromatica (rosso, giallo, blu, marrone).
- Microemorragie: La ricerca di piccoli puntini rossi all'interno delle placche psoriasiche è fondamentale. Queste microemorragie rappresentano capillari dilatati e sono considerate un segno distintivo della psoriasi.
- Scaglie e Croste: Le placche psoriasiche mostrano tipicamente squame argentate e bianche, dall'aspetto lucido, che sono caratterizzate da spessore e aderenza. Le lesioni eczematose, al contrario, presentano squame più piccole e meno evidenti.
- Modelli Vascolari: Nella psoriasi, i vasi sanguigni (glomerulari o puntiformi) sono generalmente distribuiti in modo uniforme. Nelle lesioni eczematose, invece, i vasi tendono ad essere più radi e irregolari, con un andamento lineare o serpiginoso.
La dermoscopia non è solo uno strumento per la diagnosi iniziale, ma può anche essere utilizzata per monitorare l'efficacia dei trattamenti e l'evoluzione delle placche psoriasiche nel tempo.
Eziopatogenesi della Psoriasi: Un Complesso Equilibrio Genetico e Immunitario
Le cause precise dell'insorgenza della psoriasi non sono ancora del tutto definite, ma la ricerca ha evidenziato un'origine multifattoriale che coinvolge una complessa interazione tra predisposizione genetica, disfunzioni del sistema immunitario e fattori ambientali scatenanti.
Predisposizione Genetica e Sistema Immunitario:
La componente genetica gioca un ruolo fondamentale nella suscettibilità alla psoriasi. Studi su famiglie e gemelli hanno dimostrato una chiara ereditarietà, con una concordanza significativamente più alta nei gemelli monozigoti rispetto ai dizigoti. Diversi geni sono stati identificati come associati alla psoriasi, tra cui quelli del complesso maggiore di istocompatibilità (come HLA-Cw6) e geni coinvolti nelle vie di segnalazione infiammatoria (come IL23R, IL12B, TNFAIP3).
Dal punto di vista immunologico, la psoriasi è considerata una malattia autoimmune mediata dai linfociti T. In particolare, i linfociti T helper (Th1 e Th17) svolgono un ruolo centrale, rilasciando citochine pro-infiammatorie (come TNF-α, IL-17, IL-22) che promuovono l'infiammazione cronica e stimolano la proliferazione accelerata delle cellule epidermiche (cheratinociti). Questo processo anomalo è alla base della formazione delle placche psoriasiche.
Fattori Scatenanti Ambientali:
Diversi fattori ambientali possono innescare o aggravare la psoriasi in individui geneticamente predisposti. Tra i più importanti si annoverano:
- Infezioni: In particolare, le infezioni da streptococco beta-emolitico del gruppo A sono strettamente correlate all'insorgenza della psoriasi guttata. Il meccanismo proposto è quello del mimetismo molecolare, in cui il sistema immunitario attacca erroneamente le cellule cutanee a causa della somiglianza tra antigeni batterici e proteine dell'ospite.
- Stress: Lo stress psicologico è un fattore scatenante ben documentato, con un numero significativo di pazienti che riferisce un peggioramento della malattia durante periodi di elevato stress.
- Traumi Cutanei (Fenomeno di Koebner): Qualsiasi lesione o trauma alla pelle, anche minimo, può scatenare la formazione di nuove placche psoriasiche in quella sede. Questo fenomeno, noto come fenomeno di Koebner, sottolinea la reattività della pelle psoriasica.
- Farmaci: Alcuni farmaci, tra cui beta-bloccanti, litio, antimalarici e ACE-inibitori, possono indurre o esacerbare la psoriasi.
- Fattori Climatici: Le condizioni climatiche influenzano il decorso della malattia. L'esposizione ai raggi ultravioletti (luce solare) ha generalmente un effetto benefico, ma un'eccessiva esposizione può portare a scottature e al fenomeno di Koebner. Le temperature fredde e secche possono peggiorare i sintomi.
- Alcol e Fumo: Il consumo eccessivo di alcol e il fumo di tabacco sono associati a forme più severe di psoriasi e a una minore risposta ai trattamenti.
- Obesità e Fattori Ormonali: L'obesità è sia un fattore di rischio che una conseguenza della psoriasi, associata a forme più severe. I cambiamenti ormonali, come quelli che avvengono durante la pubertà o la gravidanza, possono influenzare il decorso della malattia.
Le Diverse Forme di Psoriasi: Una Classificazione Clinica
La psoriasi si presenta in una varietà di forme cliniche, ognuna con caratteristiche distintive. Oltre alla comune psoriasi a placche, esistono altre varianti significative:
- Psoriasi Guttata: Caratterizzata da piccole papule eritematose a forma di goccia, spesso scatenate da infezioni streptococciche. È più comune nei bambini e nei giovani adulti, interessando prevalentemente il tronco e gli arti.
- Psoriasi Inversa: Si sviluppa nelle pieghe cutanee (inguine, ascelle, sottomammarie, interglutea) e si presenta con placche eritematose lucide, prive di squame a causa dell'umidità e della macerazione. È più frequente in soggetti obesi o diabetici.
- Psoriasi Pustolosa: Una forma rara e più grave, caratterizzata dalla comparsa di pustole sterili su base eritematosa. Può essere localizzata (palmi delle mani e piante dei piedi) o generalizzata, con possibili sintomi sistemici come febbre e malessere. La forma generalizzata è un'emergenza dermatologica.
- Psoriasi Eritrodermica: La forma più grave e rara, che interessa quasi tutta la superficie corporea con un eritema diffuso e desquamazione. I pazienti possono presentare alterazioni della termoregolazione, perdita di liquidi e proteine, e sintomi sistemici.
- Psoriasi del Cuoio Capelluto: Spesso confusa con la forfora o la dermatite seborroica, si manifesta con placche squamose localizzate sullo scalpo, che possono estendersi alla fronte, alle tempie e alle orecchie.
- Psoriasi Ungueale: Coinvolge le unghie delle mani e/o dei piedi, causando ispessimento, pitting (piccole depressioni puntiformi), macchie (oil spots), onicolisi (distacco dell'unghia) e distrofia ungueale. Può essere l'unica manifestazione della malattia.
- Artrite Psoriasica: Una complicanza comune della psoriasi, che colpisce le articolazioni, causando infiammazione, dolore e rigidità. Può interessare diverse articolazioni, tra cui quelle delle dita delle mani e dei piedi, le ginocchia, le caviglie e la colonna vertebrale.
Diagnosi e Comorbilità della Psoriasi
La diagnosi di psoriasi si basa principalmente sull'esame clinico delle lesioni cutanee e sulla loro distribuzione anatomica. Il dermatologo valuta attentamente l'aspetto delle placche, la presenza di squame e altri segni caratteristici, come il segno di Auspitz (la rimozione delle squame che lascia piccole gocce di sangue sulla cute sottostante). In alcuni casi atipici, può essere necessaria una biopsia cutanea per confermare la diagnosi.
La psoriasi non è una malattia isolata della pelle, ma è spesso associata a diverse comorbidità che possono influenzare significativamente la salute generale del paziente. Tra le più comuni figurano:
- Artrite Psoriasica: Come accennato, è una delle complicanze più frequenti, che causa infiammazione articolare.
- Malattie Cardiovascolari: I pazienti psoriasici presentano un rischio aumentato di sviluppare patologie cardiovascolari, tra cui infarto miocardico, ictus e ipertensione arteriosa.
- Sindrome Metabolica: Questa sindrome, caratterizzata da un insieme di fattori di rischio cardiovascolare come obesità addominale, ipertensione, ipertrigliceridemia e ridotto colesterolo HDL, è più frequente nei pazienti psoriasici.
- Diabete Mellito: Esiste un'associazione tra psoriasi e diabete, in particolare il diabete di tipo 2.
- Malattie Infiammatorie Intestinali: Pazienti con psoriasi hanno un rischio maggiore di sviluppare malattie infiammatorie intestinali, come il morbo di Crohn e la colite ulcerosa.
- Disturbi dell'Umore: La psoriasi ha un impatto psicologico significativo, con un'elevata incidenza di depressione, ansia e riduzione dell'autostima.
- Aumento del Rischio Oncologico: Alcuni studi suggeriscono un leggero aumento del rischio di alcuni tipi di cancro, come i linfomi e i carcinomi dei cheratinociti, nei pazienti con psoriasi.
La gestione della psoriasi richiede quindi un approccio olistico che tenga conto non solo delle manifestazioni cutanee, ma anche delle potenziali comorbidità.
Terapie per la Psoriasi: Un Approccio Personalizzato
Le terapie disponibili per la psoriasi mirano a controllare l'infiammazione, rallentare la crescita cellulare e alleviare i sintomi, consentendo in molti casi una regressione parziale o totale delle lesioni. La scelta del trattamento dipende dalla gravità della malattia, dalla sua estensione, dalla localizzazione delle placche e dall'impatto sulla qualità della vita del paziente.
Terapie Topiche:
Per le forme lievi-moderate di psoriasi, i trattamenti topici rappresentano la prima linea terapeutica. Questi includono:
- Corticosteroidi Topici: Sono efficaci nel ridurre l'infiammazione e il prurito. Vengono prescritti in diverse formulazioni (creme, unguenti, schiume, gel) a seconda della zona da trattare.
- Analoghi della Vitamina D: Come il calcipotriolo e il calcitriolo, agiscono rallentando la crescita dei cheratinociti e favorendone la differenziazione. Sono spesso utilizzati in combinazione con i corticosteroidi.
- Retinoidi Topici: Come il tazarotene, possono essere efficaci ma talvolta causano irritazione.
- Catramanti: Utilizzati da secoli, hanno un'efficacia dimostrata ma un'accettabilità limitata per odore e pigmentazione.
- Inibitori della Calcineurina: Come tacrolimus e pimecrolimus, utili per le aree sensibili come viso e pieghe cutanee.
Fototerapia:
L'esposizione controllata a radiazioni ultraviolette (UV) può essere molto efficace nel trattamento della psoriasi. Le forme più comuni includono:
- UVB a Banda Stretta: Rappresenta un trattamento sicuro ed efficace, che richiede solitamente diverse sedute settimanali.
- PUVA (Psoraleni + UVA): Una terapia più intensiva che prevede l'assunzione di farmaci fotosensibilizzanti prima dell'esposizione ai raggi UVA.
Psoriasi, le cure ci sono: dai farmaci biologici alla fototerapia
Terapie Sistemiche:
Per le forme moderate-gravi di psoriasi, o quando i trattamenti topici e la fototerapia non sono sufficienti, si ricorre alle terapie sistemiche:
- Farmaci Convenzionali: Includono metotrexato, ciclosporina e acitretina. Questi farmaci agiscono modulando la risposta immunitaria o rallentando la proliferazione cellulare. Richiedono un attento monitoraggio medico a causa dei potenziali effetti collaterali.
- Farmaci Biologici: Rappresentano una delle terapie più avanzate per la psoriasi moderata-grave. Questi farmaci, ottenuti tramite ingegneria genetica, agiscono in modo mirato sui meccanismi immunologici specifici che causano l'infiammazione. Esempi includono gli inibitori del TNF-α (adalimumab, etanercept), gli inibitori dell'IL-17 (secukinumab, ixekizumab) e gli inibitori dell'IL-23 (ustekinumab, risankizumab). Vengono somministrati per via sottocutanea o endovenosa.
- Apremilast: Un inibitore orale della fosfodiesterasi-4 che agisce modulando le vie infiammatorie.
Buone Abitudini Quotidiane e Stile di Vita
Oltre alle terapie mediche, uno stile di vita sano e alcune abitudini quotidiane possono contribuire significativamente alla gestione della psoriasi:
- Idratazione della Pelle: Utilizzare emollienti e creme idratanti regolarmente per mantenere la pelle elastica e prevenire la secchezza e le screpolature.
- Evitare Prodotti Aggressivi: Preferire detergenti delicati e non aggressivi per non irritare la pelle.
- Non Grattarsi: Il prurito è un sintomo comune, ma grattarsi può peggiorare le lesioni, causare infezioni e scatenare il fenomeno di Koebner.
- Gestione dello Stress: Tecniche di rilassamento, mindfulness, yoga o altre attività possono aiutare a ridurre i livelli di stress.
- Alimentazione Equilibrata: Una dieta ricca di frutta, verdura e acidi grassi omega-3, limitando il consumo di cibi pro-infiammatori (come zuccheri raffinati, carni rosse processate, cibi fritti), può essere benefica.
- Evitare Alcol e Fumo: Come già menzionato, queste abitudini possono aggravare la psoriasi.
- Protezione Solare: Esporsi al sole con moderazione e utilizzare creme solari per prevenire scottature.
La psoriasi è una condizione cronica che richiede un impegno costante nella gestione. La collaborazione tra paziente e dermatologo, unita a una comprensione approfondita della malattia e delle sue manifestazioni, è fondamentale per raggiungere un controllo ottimale e migliorare la qualità della vita. La dermoscopia, con la sua capacità di rivelare i segni distintivi della psoriasi, continua a essere uno strumento prezioso nel percorso diagnostico e terapeutico.