L'herpes zoster, comunemente noto come "fuoco di Sant'Antonio", è una patologia infettiva causata dal virus varicella-zoster (VZV), lo stesso virus che provoca la varicella. Una volta che l'infezione primaria da varicella è stata superata, il virus rimane dormiente nei gangli nervosi del corpo, potendo riattivarsi anche dopo molti anni. Questa riattivazione porta alla manifestazione dell'herpes zoster, una condizione che, sebbene un tempo temuta per la mancanza di terapie specifiche, oggi è gestibile con i progressi della medicina.
La Riattivazione del Virus: Un Meccanismo Complesso
La riattivazione del virus varicella-zoster dal suo stato latente è un evento che si verifica in una percentuale significativa di persone, stimata tra il 10% e il 20% dei casi. Non è sempre chiaro cosa scateni questa riattivazione, ma la comunità scientifica ritiene che un abbassamento temporaneo delle difese immunitarie giochi un ruolo cruciale. Diversi fattori possono contribuire a questo indebolimento del sistema immunitario, tra cui:
- Età Avanzata: L'incidenza dell'herpes zoster aumenta notevolmente con l'avanzare dell'età. Dopo i 50 anni, il rischio di sviluppare la malattia cresce, e con esso anche la probabilità di complicanze. Questo è dovuto a una naturale diminuzione dell'efficacia del sistema immunitario, che rende più difficile per il corpo mantenere il virus in stato di latenza.
- Stress: Sia lo stress psicologico che quello fisico possono agire come potenti fattori scatenanti. Periodi di forte stress emotivo, come lutti o cambiamenti significativi nella vita, o stress fisico dovuto a traumi o interventi chirurgici, possono compromettere temporaneamente le difese immunitarie.
- Malattie Immunosoppressive: Condizioni che colpiscono direttamente il sistema immunitario, come l'HIV/AIDS, o terapie che mirano a sopprimere le difese immunitarie (come la chemioterapia o i farmaci post-trapianto d'organo), aumentano esponenzialmente il rischio di riattivazione del VZV.
- Patologie Croniche: Malattie croniche come il diabete, l'asma bronchiale o le malattie cardiovascolari possono indebolire il sistema immunitario nel tempo, rendendo l'organismo più suscettibile alla riattivazione del virus.
- Insufficienza Renale Cronica: Anche questa condizione può contribuire a un indebolimento generale delle difese dell'organismo.
La riattivazione del virus colpisce i gangli delle radici dorsali del sistema nervoso centrale, causando infiammazione a livello dei gangli sensoriali, della cute del dermatomero associato e, talvolta, delle corna anteriori e posteriori della sostanza grigia, delle meningi e delle radici dorsali e ventrali.
Sintomatologia: Dal Dolore all'Eruzione Cutanea
L'herpes zoster si manifesta tipicamente con una sintomatologia caratteristica che spesso inizia prima della comparsa delle lesioni cutanee. I sintomi iniziali possono includere:
- Dolore e Bruciore: Spesso, il primo segnale è un dolore intenso, descritto come bruciore, pulsazione, fitta o scossa elettrica, localizzato lungo il decorso di un nervo. Questo dolore può essere così forte da rendere difficili le normali attività quotidiane e può precedere l'eruzione cutanea di uno o più giorni.
- Formicolio e Prurito: La zona interessata può manifestare sensazioni di formicolio, prurito o un'eccessiva sensibilità al tatto.
- Mal di Testa e Febbre: In alcuni casi, possono comparire mal di testa, brividi e una sensazione generale di affaticamento o malessere, talvolta accompagnati da febbre.
- Dolori Addominali: In alcune manifestazioni, possono essere presenti dolori di tipo crampiforme a livello addominale.
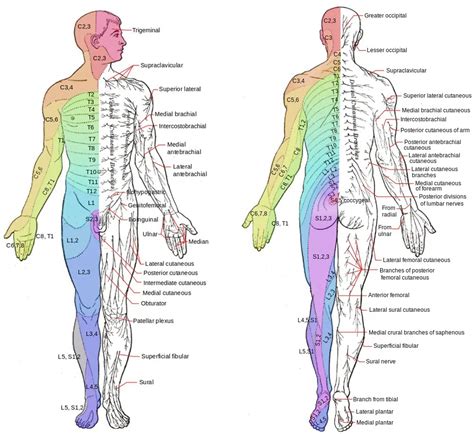
Dopo questa fase prodromica, si sviluppa l'eruzione cutanea tipica dell'herpes zoster. Questa si presenta inizialmente come un arrossamento della pelle, seguito dalla comparsa di piccole vescicole piene di liquido. Queste vescicole tendono a raggrupparsi e a seguire un pattern lineare lungo il percorso di un nervo specifico, una distribuzione definita "metamerica" o "dermatomica". Il termine "zoster" deriva dal greco "zostēr", che significa "cintura", proprio per questa tipica distribuzione che spesso forma una fascia su un lato del corpo, senza attraversare la linea mediana.
Le aree più comunemente colpite includono il torace e l'addome (herpes zoster intercostale e addominale), ma la patologia può manifestarsi anche a livello cervico-occipitale, oftalmico (coinvolgendo gli occhi, con rischio di gravi conseguenze visive), frontale, mascellare, orofaringeo, sovraclaveare, brachiale e sciatico.
Le vescicole, inizialmente piene di liquido sieroso, evolvono nel corso di circa sette giorni, trasformandosi in pustole e successivamente in croste. La guarigione completa delle lesioni cutanee avviene generalmente entro 2-3 settimane, lasciando talvolta alterazioni pigmentate o cicatrici, la cui entità dipende dalla gravità dell'episodio.
Contagio: Chi è a Rischio e Come si Trasmette
È importante chiarire che una persona affetta da herpes zoster non trasmette direttamente l'herpes zoster ad altri. Tuttavia, può trasmettere il virus varicella-zoster a individui che non hanno mai avuto la varicella o che non sono stati vaccinati contro di essa. In questi soggetti, il contatto con le vescicole aperte dell'herpes zoster può portare alla contrazione della varicella, non dell'herpes zoster.
La trasmissione avviene per via aerea o tramite il contatto diretto con il liquido delle vescicole infette. Per questo motivo, è fondamentale evitare la condivisione di asciugamani, indumenti e oggetti personali, e limitare il contatto fisico con persone che presentano lesioni attive, fino a quando l'ultima vescicola non si sia trasformata in crosta, momento in cui la persona non è più contagiosa.
L'Uso del Cortisone: Un Divieto Assoluto
L'applicazione di creme a base di cortisone sulle lesioni da herpes zoster è fortemente sconsigliata. Il cortisone è un potente immunosoppressore e la sua applicazione locale può indebolire ulteriormente le difese immunitarie nella zona colpita, favorendo la proliferazione virale e peggiorando immediatamente l'infezione. Questo può portare a sovrainfezioni batteriche difficili da trattare e complicare il decorso della malattia. L'uso di terapie "fai da te" a base di creme cortisoniche è una pratica da evitare categoricamente, poiché può avere conseguenze negative significative.
Terapia: Antivirali e Gestione del Dolore
La terapia per l'herpes zoster mira principalmente ad alleviare il dolore, ridurre la gravità e la durata dei sintomi e prevenire le complicanze.
- Farmaci Antivirali: La terapia sistemica con farmaci antivirali, come aciclovir, famciclovir e valaciclovir, è il cardine del trattamento. Questi farmaci agiscono bloccando la replicazione del virus, riducendo così la durata e la gravità dell'eruzione cutanea e diminuendo il rischio di complicanze, in particolare la nevralgia post-erpetica. È cruciale iniziare la terapia antivirale il prima possibile, idealmente entro le prime 48-72 ore dalla comparsa dell'eruzione cutanea, poiché la sua efficacia diminuisce significativamente se somministrata oltre questo intervallo. Per i pazienti immunocompromessi, la terapia antivirale è sempre indicata, mentre per i soggetti immunocompetenti viene spesso riservata a coloro che hanno più di 50 anni, presentano dolore intenso o rash facciale, o hanno condizioni che aumentano il rischio di complicanze.
- Farmaci Analgesici: Per il sollievo dal dolore, vengono prescritti farmaci antidolorifici come paracetamolo e ibuprofene. In caso di dolore severo, possono essere necessari analgesici più potenti, inclusi oppioidi o farmaci specifici per il dolore neuropatico come gabapentin o pregabalin, e antidepressivi triciclici.
- Cura delle Lesioni Cutanee: Le lesioni devono essere mantenute pulite e asciutte per prevenire infezioni batteriche secondarie. L'applicazione di lozioni lenitive (come quelle a base di calamina) o creme con lidocaina può aiutare ad alleviare il prurito e il dolore locale. Un bendaggio morbido con garza sterile può proteggere le lesioni dal contatto con gli indumenti.
- Trattamenti Specialistici: Nei casi di herpes zoster oftalmico, è indispensabile la consulenza di un oculista. Allo stesso modo, per l'herpes zoster otico, è necessario il parere di un otorinolaringoiatra.
Nei soggetti immunocompromessi, in particolare quelli con grave compromissione immunitaria, si raccomanda talvolta l'aciclovir per via endovenosa e un prolungamento del trattamento antivirale.
Nevralgia posterpetica: l'Herpes Zoster - Dott. Antonio Musio #neurochirurgo #herpeszoster
Complicanze: I Rischi Associati all'Herpes Zoster
Sebbene l'herpes zoster tenda a regredire senza sequele significative nei soggetti immunocompetenti, esistono diverse complicanze potenzialmente gravi:
- Nevralgia Post-Erpetica (PHN): Questa è la complicanza più comune e debilitante. Si tratta di un dolore neuropatico persistente che può durare mesi, anni o, in rari casi, diventare permanente, anche dopo la guarigione delle lesioni cutanee. Il dolore è spesso descritto come bruciante, lancinante o simile a scosse elettriche. La PHN può compromettere gravemente la qualità della vita del paziente.
- Herpes Zoster Oftalmico: Se il virus colpisce il nervo trigemino, può coinvolgere l'occhio, causando cheratite (infiammazione della cornea), aumento della pressione intraoculare (glaucoma) e, nei casi più gravi, perdita della vista. La presenza di vescicole sulla punta del naso (segno di Hutchinson) è un indicatore di alto rischio di coinvolgimento oculare.
- Complicazioni Neurologiche: In casi rari, l'herpes zoster può portare a meningite, encefalite (infiammazione del cervello) o paralisi di nervi specifici, come la paralisi di Bell (paralisi del nervo facciale).
- Complicazioni Uditive e dell'Equilibrio: L'interessamento del nervo facciale può causare la Sindrome di Ramsay Hunt, con paralisi facciale, eruzione cutanea nell'orecchio e perdita dell'udito.
- Cicatrici Permanenti: Le lesioni cutanee, specialmente se infettate o grattate, possono lasciare cicatrici permanenti.
- Aumento del Rischio Cardiovascolare: Studi recenti suggeriscono che l'infezione da herpes zoster, in particolare nelle persone sotto i 40 anni, potrebbe aumentare il rischio di ictus e infarto.
Prevenzione: Il Ruolo Cruciale della Vaccinazione
La prevenzione dell'herpes zoster e delle sue complicanze si basa fondamentalmente sulla vaccinazione.
- Vaccino Ricombinante: Dal 2021 è disponibile un nuovo vaccino ricombinante contro l'herpes zoster, considerato più specifico e completo. Questo vaccino è altamente efficace (circa il 91% contro l'herpes zoster e l'89% contro la nevralgia post-erpetica) ed è raccomandato per gli adulti a partire dai 50 anni di età, indipendentemente dall'aver già avuto la varicella o l'herpes zoster. È inoltre raccomandato per gli adulti a partire dai 19 anni che sono o saranno immunodeficienti o immunosoppressi. Il vaccino viene somministrato in due dosi a distanza di 2-6 mesi.
- Benefici Cardiovascolari del Vaccino: Ricerche recenti indicano che la vaccinazione contro l'herpes zoster potrebbe offrire benefici inaspettati. Uno studio pubblicato sull'European Heart Journal ha rivelato che i vaccinati presentano un rischio inferiore del 23% di sviluppare malattie cardiovascolari, tra cui ictus e insufficienza cardiaca. Questo effetto protettivo sembra durare nel tempo e può essere particolarmente vantaggioso per i fumatori e le persone sedentarie.
- Vaccino Vivo Attenuato: Esisteva anche un precedente vaccino vivo attenuato (Zostavax®), che, pur essendo ancora disponibile in alcune nazioni, non è più commercializzato negli Stati Uniti. Questo vaccino è controindicato nei pazienti immunocompromessi.
La vaccinazione è uno strumento fondamentale per ridurre significativamente l'incidenza della malattia e, soprattutto, il rischio di sviluppare le sue dolorose e invalidanti complicanze.

Prognosi e Gestione a Lungo Termine
Nella maggior parte dei casi, l'herpes zoster guarisce spontaneamente, soprattutto con l'ausilio delle terapie antivirali e analgesiche. Tuttavia, la nevralgia post-erpetica rappresenta una sfida terapeutica significativa. La gestione del dolore cronico può richiedere un approccio multidisciplinare, combinando farmaci specifici per il dolore neuropatico, terapie fisiche e, in alcuni casi, interventi più invasivi.
Sebbene l'herpes zoster si manifesti generalmente una sola volta nella vita, le recidive, seppur rare, non sono impossibili. Fattori come l'età avanzata, un sistema immunitario compromesso, la storia familiare e la presenza di malattie predisponenti possono influenzare il rischio di una ricaduta. La gravità dell'episodio iniziale, in particolare se associato a complicanze come la nevralgia post-erpetica o l'herpes zoster oftalmico, può aumentare la probabilità di un nuovo episodio.
In conclusione, l'herpes zoster è una patologia virale che, pur essendo gestibile, richiede un'attenta diagnosi e un trattamento tempestivo. L'evitare l'automedicazione, in particolare l'uso di cortisonici, e l'aderenza alle terapie prescritte, unitamente alla prevenzione tramite vaccinazione, sono passi fondamentali per minimizzare i rischi e preservare la qualità della vita.