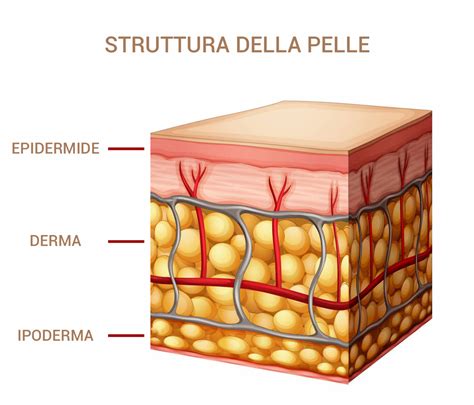
Le ulcere cutanee rappresentano una complessa sfida clinica, caratterizzate da una perdita di sostanza che interessa l'epidermide, il derma e, in alcuni casi, tessuti più profondi, senza mostrare una tendenza alla guarigione spontanea entro un lasso di tempo ragionevole, tipicamente definito oltre le sei settimane. Questa persistenza le distingue nettamente dalle lesioni acute, come quelle da trauma. La loro eziologia è eterogenea e spesso legata a patologie sottostanti che compromettono i naturali processi di riparazione tissutale. Comprendere a fondo la classificazione, le cause e le opzioni terapeutiche è fondamentale per una gestione efficace di queste lesioni, che possono impattare significativamente sulla qualità della vita dei pazienti.
Classificazione delle Ulcere Cutanee: Un Quadro Dettagliato
Le ulcere cutanee possono essere classificate secondo diversi criteri, tra cui l'eziologia, la localizzazione, la durata e l'aspetto clinico. Questa stratificazione è cruciale per orientare la diagnosi e impostare il trattamento più appropriato.
In Base all'Eziologia
La causa scatenante è il fattore primario per la classificazione e il trattamento delle ulcere.
Ulcere Venose: Rappresentano la tipologia più frequente, soprattutto a carico degli arti inferiori. Insorgono in soggetti con insufficienza venosa cronica, una condizione caratterizzata da un cattivo ritorno venoso che porta a stasi sanguigna e ipertensione nel circolo venoso. Fattori predisponenti includono obesità, stile di vita sedentario, pregresse trombosi venose profonde e insufficienza venosa primitiva. Queste ulcere compaiono spesso dopo traumi anche lievi, poiché il tessuto già compromesso dalla stasi venosa fatica a ripararsi.
Ulcere Arteriosclerotiche (o Arterose): Sono il risultato di un'insufficienza arteriosa, comunemente associata all'arteriosclerosi. I pazienti affetti da queste ulcere manifestano tipicamente un dolore intenso agli arti inferiori, spesso notturno, dovuto all'ischemia tissutale. Le lesioni sono generalmente profonde, potendo esporre strutture nobili come tendini e persino ossa. La gestione richiede un rapido inquadramento da parte di un chirurgo vascolare per valutare la possibilità di rivascolarizzazione.
Ulcere Linfatiche o Miste Veno-Linfatiche: Sebbene meno comuni delle ulcere venose, queste lesioni possono comparire in pazienti con alterazioni del drenaggio linfatico, spesso in combinazione con deficit venosi.
Ulcere Diabetiche: Queste ulcere sono una complicanza del diabete mellito e riconoscono un'eziologia multifattoriale che include una componente vascolare (microangiopatia diabetica) e una neuropatica (neuropatia periferica). La perdita di sensibilità nei piedi diabetici impedisce al paziente di avvertire traumi o pressioni, mentre la compromissione vascolare ostacola la guarigione. Il trattamento di queste ulcere non può prescindere da un attento controllo della glicemia e della malattia di base.
Ulcere da Pressione (o da Decubito): Si sviluppano in aree cutanee sottoposte a pressione prolungata, specialmente in pazienti allettati, immobilizzati o con patologie neurologiche che compromettono la mobilità e la sensibilità. Le localizzazioni tipiche sono le prominenze ossee come sacro, talloni, gomiti e fianchi. La gestione è spesso complicata dall'immobilità del paziente e richiede cure mediche a domicilio o in strutture residenziali.
Ulcere Vasculitiche: Spesso associate a patologie sistemiche autoimmuni come lupus eritematoso sistemico e sclerodermia, queste ulcere sono causate dal deposito di immunocomplessi che determinano un'ischemia o una sofferenza cutanea. Le ulcere vasculitiche sono frequentemente molto dolorose e necessitano di un'efficace terapia del dolore.
In Base alla Localizzazione
- Ulcere degli Arti Inferiori: Questa categoria comprende le ulcere venose, arteriose e diabetiche, che rappresentano la maggior parte dei casi.
- Ulcere del Cavo Orale: Come le afte, che possono avere cause infettive, autoimmuni o traumatiche.
- Ulcere Genitali: Possono derivare da infezioni sessualmente trasmissibili, malattie dermatologiche o condizioni sistemiche.
In Base alla Durata
- Ulcere Acute: Lesioni che tendono a guarire entro 4-6 settimane con un trattamento adeguato.
- Ulcere Croniche: Ulcere che persistono oltre le 6 settimane, richiedendo approcci terapeutici più complessi e prolungati.
Aspetto Clinico e Stadiazione
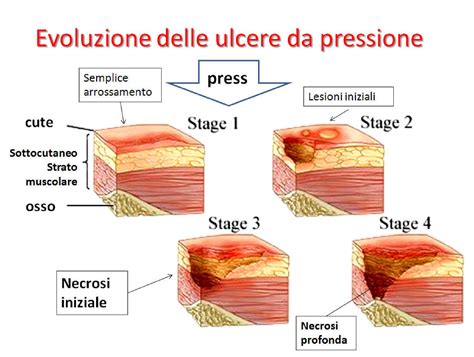
L'aspetto clinico di un'ulcera fornisce informazioni preziose sulla sua gravità. Il National Pressure Injury Advisory Panel (NPIAP) ha sviluppato un sistema di stadiazione per le ulcere da pressione, che può essere adattato concettualmente anche ad altre tipologie di ulcere:
- Stadio I: Cute intatta con eritema non sbiancabile, che indica un'infiammazione iniziale. In presenza di pelle scura, i cambiamenti di colore possono essere meno evidenti. Possono essere presenti aumento della temperatura e della consistenza della cute. L'eritema che non scompare alla digitopressione è un segno precoce di sofferenza tissutale.
- Stadio II: Perdita parziale di spessore della cute, che coinvolge epidermide e/o derma. Si presenta come un'erosione superficiale, una vescica o un'ulcera poco profonda, senza esposizione del tessuto sottocutaneo.
- Stadio III: Perdita di spessore completo della cute, con coinvolgimento del tessuto sottocutaneo fino alla fascia muscolare, ma senza raggiungere muscolo o osso. L'ulcera assume l'aspetto di un cratere.
- Stadio IV: Perdita di spessore completo con distruzione tissutale estesa, necrosi e esposizione di muscolo, tendine o osso. Possono essere presenti croste ed escare.
Esistono inoltre definizioni per ulcere non stadiabili (danno tissutale non valutabile a causa di tessuto necrotico), lesioni da pressione dei tessuti profondi (danno ai tessuti sottostanti con cute intatta o non intatta) e lesioni correlate a dispositivi medici o ulcere della mucosa.
Analisi delle Lesioni Cutanee Gravi: Ulcere Perforanti, Fagedeniche e Terebranti
Particolari forme di ulcere cutanee, definite in base alla loro estensione e profondità, richiedono un'attenzione specialistica elevata:
- Ulcere Perforanti: Si caratterizzano per un approfondimento significativo nel tessuto, potendo interessare strutture sottostanti.
- Ulcere Fagedeniche: Queste ulcere tendono a estendersi rapidamente in superficie, erodendo i tessuti. Sono spesso associate a infezioni batteriche aggressive.
- Ulcere Terebranti: Presentano entrambe le caratteristiche di profondità ed estensione superficiale, rappresentando lesioni complesse e aggressive.
Queste tipologie di ulcere, sebbene meno comuni, sottolineano la gravità che una lesione cutanea non trattata o mal gestita può raggiungere, richiedendo interventi tempestivi e aggressivi.
Le Ulcere Cutanee Sono Pericolose?
La pericolosità delle ulcere cutanee è direttamente proporzionale alla loro causa sottostante, alla profondità, alla presenza di infezione e alle condizioni generali del paziente. Le ulcere croniche, in particolare se infette, possono diventare un focolaio di sepsi, con conseguenze sistemiche potenzialmente fatali. Inoltre, il dolore cronico associato alle ulcere può compromettere significativamente la qualità della vita, portare a depressione e isolamento sociale. Nei pazienti fragili o con comorbidità, la guarigione lenta o assente può esacerbare condizioni preesistenti e aumentare il rischio di mortalità. Le ulcere da pressione, ad esempio, sono considerate una causa di morte in una percentuale significativa di individui con paraplegia, e sono associate a un alto tasso di recidive.
Diagnosi e Valutazione delle Ulcere Cutanee
Una diagnosi accurata è il primo passo fondamentale per un trattamento efficace. Il processo diagnostico include:
- Anamnesi ed Esame Clinico: Raccolta dettagliata della storia clinica del paziente, inclusi fattori di rischio, sintomi associati e la descrizione della lesione. L'esame obiettivo valuta le caratteristiche dell'ulcera (dimensioni, profondità, bordi, fondo, essudato, segni di infezione) e la cute circostante.
- Valutazione Vascolare: Per sospette ulcere arteriose o venose, è essenziale una valutazione vascolare approfondita. L'Indice di Windsor (o indice caviglia-braccio, ABI) è uno strumento non invasivo che misura il rapporto tra la pressione sistolica alla caviglia e quella al braccio, fornendo informazioni sull'irrorazione arteriosa degli arti inferiori. Valori inferiori a 0.9 suggeriscono insufficienza arteriosa. L'ecocolordoppler venoso e arterioso può fornire ulteriori dettagli sulla funzionalità dei vasi.
- Valutazione Nutrizionale: Lo stato nutrizionale gioca un ruolo cruciale nella guarigione delle ferite. Esami ematici come emocromo con formula leucocitaria (per valutare la presenza di infezione o anemia), dosaggio di albumina, prealbumina e transferrina sono utili per valutare lo stato proteico e nutrizionale del paziente. L'anemia cronica, ad esempio, può compromettere l'ossigenazione dei tessuti in riparazione e può richiedere terapia trasfusionale per raggiungere livelli di emoglobina adeguati (>12 g/dL).
- Indagini Microbiologiche: In caso di sospetta infezione, è indicata la biopsia tissutale profonda o un tampone quantitativo secondo la tecnica di Levine. Questi metodi permettono l'identificazione dei microrganismi responsabili e la loro sensibilità agli antibiotici, distinguendo tra semplice contaminazione e invasione tissutale. La presenza di biofilm batterici, che ostacolano la guarigione e promuovono resistenza agli antibiotici, è un fattore da considerare.
- Valutazione Radiologica e Bioptica per Osteomielite: In presenza di ulcere profonde, soprattutto da decubito o diabetiche, è necessario escludere un'eventuale osteomielite sottostante. Le radiografie possono essere utili in prima analisi, ma la biopsia tissutale è spesso necessaria per una diagnosi definitiva e per guidare la terapia antibiotica.
La misurazione della pressione alla caviglia e al braccio (ABI)
Principi di Trattamento delle Ulcere Cutanee
Il trattamento delle ulcere cutanee è un processo complesso che richiede un approccio multidisciplinare e personalizzato, mirato a rimuovere le cause sottostanti, favorire la guarigione e prevenire le complicanze.
Riduzione della Pressione e Mobilizzazione
La rimozione della causa primaria di pressione o frizione è il primo e più importante passo nel trattamento delle ulcere da pressione. La mobilizzazione frequente e il riposizionamento del paziente sono fondamentali. Pazienti in grado di spostare autonomamente il peso dovrebbero essere incoraggiati a farlo ogni 10 minuti. Per i pazienti allettati, il riposizionamento dovrebbe avvenire ogni 2 ore, anche con l'uso di presidi speciali. Pazienti che sviluppano ulcere in posizione seduta dovrebbero limitare il tempo trascorso seduti e essere riposizionati frequentemente.
Debridement
Il debridement è la rimozione chirurgica, enzimatica o meccanica del tessuto necrotico, delle escare e delle croste. Questo processo è essenziale per rimuovere il materiale che promuove l'infezione, ritarda la granulazione e ostacola la guarigione. Il debridement deve essere eseguito non solo sull'ulcera ma anche sul letto della ferita quando si sospetta la presenza di biofilm.
Gestione dell'Infezione
La gestione dell'infezione è cruciale. L'uso di soluzioni antisettiche per la detersione e l'applicazione di medicazioni antibiotiche o creme come la sulfadiazina argentica possono aiutare a ridurre la carica batterica. Il miele medicale è un'altra opzione per ulcere altamente infette. È importante evitare medicazioni occlusive in caso di infezioni clinicamente provate, preferendo coperture con garze sterili su creme antibiotiche o medicazioni all'argento.
Terapia del Dolore
Un buon controllo del dolore è fondamentale per il benessere del paziente e per facilitare le procedure di cura e medicazione.
Supporto Nutrizionale
L'ottimizzazione dello stato nutrizionale è essenziale. La supplementazione con vitamina C, arginina e zinco ha dimostrato di ridurre il tempo di guarigione e il rischio di nuove ulcere.
Igiene e Cura della Pelle Perilesionale
La cute circostante la ferita deve essere mantenuta pulita e protetta dall'umidità e da agenti irritanti come urina e feci, utilizzando presidi adeguati.
Medicazioni Avanzate
Le medicazioni avanzate sono materiali di copertura con elevate proprietà di biocompatibilità che mantengono un microambiente umido, favorendo la riparazione tissutale, proteggendo da infezioni esterne e mantenendo una temperatura costante e una buona permeabilità all'ossigeno.
- Idrocolloidi: Creano una barriera occlusiva, mantengono la ferita umida e prevenendo la contaminazione. Formano un gel con proprietà fibrinolitiche e antisettiche.
- Gel: Disponibili in varie forme, mantengono la superficie umida e possono avere capacità assorbenti e azione antisettica.
- Medicazioni Adesive Semipermeabili e Occlusive: Permettono lo scambio gassoso, prevengono la macerazione della cute sana e riducono le infezioni secondarie. Sono indicate in stadi I, II e III con minimo essudato.
- Alginati: Medicazioni altamente assorbenti, derivate da alghe brune, che formano un gel a contatto con l'essudato. Sono ideali per ulcere altamente essudanti e possono avere un'azione emostatica. Non vanno usati su ulcere asciutte.
- Garze Impregnate di Argento: Indicate per ferite infette o ad alto rischio di infezione, grazie alle proprietà antibatteriche degli ioni argento. L'uso prolungato va evitato per potenziale tossicità.
Terapie Addizionali
- Elettrostimolazione: Raccomandata per ulcere ostinate di grado II, III e IV, questa tecnica può facilitare la guarigione.
- Terapia Iperbarica: In casi selezionati, l'ossigenoterapia iperbarica può migliorare l'apporto di ossigeno ai tessuti e favorire la guarigione.
Prevenzione delle Ulcere Cutanee
La prevenzione è la strategia più efficace per contrastare l'insorgenza delle ulcere cutanee, specialmente nei pazienti a rischio. Le misure preventive includono:
- Valutazione del Rischio: Utilizzo di scale di valutazione come la Scala di Braden o la Scala di Norton per identificare i pazienti a rischio e implementare interventi mirati.
- Igiene e Cura della Pelle: Mantenere la pelle pulita, asciutta e idratata.
- Riduzione della Pressione: Utilizzo di materassi antidecubito, cuscini speciali e riposizionamento frequente.
- Gestione dell'Incontinenza: Utilizzo di presidi assorbenti e creme barriera per proteggere la cute dall'umidità.
- Educazione del Paziente e dei Caregiver: Informare sui segni precoci di lesione e sulle corrette pratiche di cura.
- Stile di Vita Sano: In particolare per i pazienti diabetici, un'alimentazione equilibrata e l'attività fisica regolare sono fondamentali.
Il trattamento delle ulcere cutanee richiede un approccio globale e coordinato, che coinvolga il paziente, i familiari e un team multidisciplinare di professionisti sanitari. La comprensione approfondita delle cause, delle classificazioni e delle opzioni terapeutiche disponibili è essenziale per ottimizzare i risultati e migliorare la qualità della vita dei pazienti affetti da questa complessa condizione.