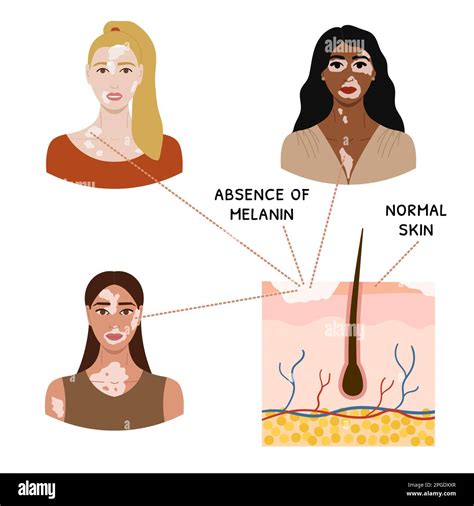
La vitiligine è una patologia cutanea cronica che si manifesta con la comparsa di chiazze bianche sulla superficie cutanea, dovute alla scomparsa della melanina, il pigmento che conferisce alla pelle il suo colore caratteristico. Questa condizione, che colpisce circa l’1-2% della popolazione mondiale, è il risultato di un processo in cui il sistema immunitario attacca erroneamente i melanociti, le cellule responsabili della produzione di melanina. Sebbene le cause esatte non siano completamente comprese, si ritiene che una combinazione di fattori genetici, autoimmuni e ambientali giochi un ruolo significativo. La vitiligine non è infettiva né contagiosa, ma la sua visibilità può indurre significative sfide emotive e sociali per chi ne è affetto.
Le Origini della Vitiligine: Un Mosaico di Fattori
Le cause alla base della vitiligine non sono ancora state definite con assoluta certezza. La teoria prevalente la identifica come una malattia autoimmune, in cui il sistema immunitario, anziché proteggere l'organismo, attacca i melanociti, portando alla loro distruzione e alla conseguente perdita di pigmento. Questo processo patologico può essere innescato o esacerbato da una complessa interazione di elementi.
La predisposizione genetica gioca un ruolo importante, sebbene non sia l'unico fattore determinante. Si stima che circa il 20-30% delle persone con vitiligine abbia un parente che soffre dello stesso disturbo. Tuttavia, la presenza di familiarità non è una regola ferrea; nel 70% dei casi, la vitiligine può manifestarsi spontaneamente senza una chiara storia familiare. Studi hanno evidenziato che in una piccola percentuale di famiglie, la vitiligine è presente costantemente attraverso le generazioni, suggerendo una componente ereditaria più marcata in questi casi.
I fattori ambientali sono anch'essi considerati potenziali inneschi. L'esposizione a determinate sostanze chimiche o traumi cutanei, come scottature solari intense, possono in alcuni individui contribuire alla comparsa o al peggioramento delle lesioni. Anche lo stress psicologico, sia fisico che mentale, è riconosciuto come un potenziale fattore scatenante o aggravante. Lo stress può influenzare il sistema immunitario e aumentare la produzione di radicali liberi, contribuendo allo stress ossidativo, una condizione in cui le molecole instabili danneggiano le cellule. Paradossalmente, la vitiligine stessa può causare stress psicologico a causa del suo impatto sociale ed emotivo.
Un'altra ipotesi scientifica esplora il ruolo dello stress ossidativo nella patogenesi della vitiligine. Secondo questa teoria, un'anomala ed eccessiva presenza di perossido di idrogeno nelle cellule cutanee potrebbe compromettere la normale produzione di melanina.
La vitiligine non è isolata; spesso coesiste con altre patologie autoimmuni. Tra queste, le più comuni includono la tiroidite autoimmune (in particolare la tiroidite di Hashimoto, soprattutto nelle donne over 40), il diabete mellito di tipo 1, l'alopecia areata, l'anemia perniciosa e la sindrome metabolica. La presenza di autoanticorpi, come quelli specifici per la tiroidite di Hashimoto, può indicare un rischio aumentato, anche se tra la positività degli anticorpi e la comparsa della malattia tiroidea possono trascorrere anni.
Infine, alcuni studi hanno indagato i fattori nutrizionali, suggerendo una potenziale associazione tra carenze di vitamine e minerali essenziali, come la vitamina D, il rame e la vitamina B12, e la vitiligine. Tuttavia, non esistono studi confermati che correlino in maniera diretta e univoca l'evoluzione della vitiligine con la dieta, sebbene un regime alimentare equilibrato, ricco di frutta e verdura contenente antiossidanti, sia sempre consigliato per il benessere generale.

Le Manifestazioni Cliniche della Vitiligine: Un Quadro Clinico Variegato
La vitiligine si manifesta principalmente attraverso la depigmentazione della pelle, ovvero la comparsa di chiazze bianche ben delineate. Queste macchie, la cui dimensione può variare, sono causate dalla scomparsa della melanina. Le aree più frequentemente colpite includono il volto, le estremità come mani e piedi, i gomiti, le ginocchia, e la zona dei genitali. In alcuni casi, la depigmentazione può interessare anche le mucose, come quelle della bocca e del naso.
Un altro segno distintivo della vitiligine è la depigmentazione di peli e capelli (leucotrichia). Questo fenomeno si verifica a causa della perdita di melanina nei follicoli piliferi, seguendo un meccanismo simile a quello che avviene nella cute. Sopracciglia e ciglia possono anch'esse diventare bianche.
Il cambiamento del colore degli occhi è un sintomo meno comune ma possibile, legato alla depigmentazione dell'iride.
L'andamento clinico della vitiligine è particolarmente imprevedibile. Si osserva spesso un'alternanza tra fasi di peggioramento, con la comparsa di nuove chiazze o l'ingrandimento di quelle esistenti, e brevi fasi di miglioramento o stabilità. Alcuni studi indicano che queste fasi di miglioramento possano coincidere con la stagione primaverile. La progressione della malattia può variare notevolmente: per alcuni individui, il decorso è molto lento, con poche chiazze stabili nel tempo; per altri, può essere rapido e progressivo, con la formazione di macchie diffuse in diverse aree del corpo in un breve lasso di tempo.
Nonostante la vitiligine non coinvolga gli organi interni e non sia legata ad altre alterazioni della salute generale del paziente, la sua visibilità può avere un impatto significativo sulla salute mentale e sulla qualità della vita. Il disagio psicologico, l'imbarazzo e lo stress sono comuni, soprattutto nelle persone con carnagione più scura, dove le macchie bianche sono più evidenti. L'impatto sociale della condizione può portare a un senso di isolamento e a una percezione della vitiligine come una patologia invalidante dal punto di vista estetico.
“La scelta è nelle tue mani” per saperne di più sulla vitiligine
Classificazione delle Forme Cliniche di Vitiligine
La vitiligine viene generalmente classificata in due forme principali, basate sulla distribuzione delle chiazze depigmentate:
Vitiligine Bilaterale (o Non Segmentale)
Questa è la forma più comune, rappresentando oltre il 90% dei casi. La caratteristica distintiva della vitiligine bilaterale è la distribuzione simmetrica delle chiazze bianche su entrambe le metà del corpo. Ad esempio, se una macchia compare sulla mano destra, è probabile che una simile compaia sulla mano sinistra; lo stesso vale per ginocchia, gambe e altre aree. L'insorgenza della vitiligine bilaterale può avvenire a qualsiasi età, con una significativa percentuale di casi che si manifestano prima dei 15 anni, ma con una distribuzione uniforme nelle decadi successive.
Vitiligine Segmentale (o Monolaterale)
La vitiligine segmentale è una forma meno frequente (circa il 5-16% dei casi) e si distingue per la comparsa di chiazze depigmentate asimmetriche e localizzate prevalentemente su un unico segmento o lato del corpo. Questa forma ha spesso un esordio molto precoce, manifestandosi in particolare nei bambini e negli adolescenti. La progressione delle macchie acromiche nella vitiligine segmentale è solitamente rapida nei primi due anni, per poi stabilizzarsi. A differenza della forma bilaterale, la leucotrichia (peli e capelli bianchi) tende a manifestarsi in tempi più brevi. Dal punto di vista clinico, la vitiligine segmentale è caratterizzata da una comparsa molto rapida, con lesioni che raggiungono l'estensione definitiva quasi subito. Tuttavia, la ripigmentazione, quando avviene, è più lenta rispetto alla forma bilaterale, ma tende ad essere più stabile nel tempo.
Esiste anche una forma mista, che non è una vera e propria classificazione a sé stante, ma si riferisce alla coesistenza di chiazze di vitiligine bilaterale in corso di una vitiligine segmentale, o viceversa.
Diagnosi e Monitoraggio della Vitiligine
La diagnosi di vitiligine è prevalentemente clinica. Il dermatologo, in seguito alla comparsa di macchie bianche o ipocromiche, esegue un esame obiettivo approfondito, valutando il tipo di lesione, la loro localizzazione e la presenza di eventuali altri segni associati. Per confermare la diagnosi, soprattutto nei casi meno chiari, può essere necessario ricorrere alla luce di Wood, una lampada a raggi ultravioletti che accentua la visibilità delle aree depigmentate. In casi rari, quando la diagnosi clinica non è sufficientemente chiara, può essere prescritta una biopsia cutanea.
Spesso, vengono prescritti esami del sangue per ricercare eventuali patologie associate alla vitiligine, in particolare quelle di natura autoimmune come la tiroide autoimmune.
Il monitoraggio regolare della progressione della malattia è fondamentale per adattare le strategie terapeutiche. Questo include visite di controllo a intervalli variabili (tipicamente tra 2 e 4 mesi), durante le quali la cute del paziente viene nuovamente osservata con attenzione e possono essere scattate fotografie ad alta risoluzione per documentare i cambiamenti.
Strategie Terapeutiche per la Vitiligine: Dalle Creme alla Ricerca di Punta
Per molti anni, la vitiligine è stata considerata più un problema estetico che una vera e propria malattia. Tuttavia, i progressi scientifici hanno portato a una migliore comprensione e a un ventaglio più ampio di opzioni terapeutiche. È importante sottolineare che la vitiligine non ha ancora una cura definitiva, ma le terapie attuali mirano a controllare il disturbo, rallentarne la progressione e, ove possibile, favorire la ripigmentazione.
Terapie Topiche e Fototerapia
- Creme corticosteroidi: Sono spesso prescritte, soprattutto nella fase attiva della malattia, quando compaiono nuove macchie o quelle esistenti si allargano. I cicli di terapia sono solitamente lunghi.
- Immunosoppressori topici: In zone più sensibili agli effetti collaterali del cortisone, come il viso e i genitali, vengono consigliati immunosoppressori topici, come gli inibitori della calcineurina (ad esempio, tacrolimus e pimecrolimus). Questi farmaci svolgono un ruolo di immuno-modulatori topici.
- Fototerapia: Questa terapia utilizza la luce per stimolare i melanociti residui a produrre melanina e ripigmentare le lesioni. Le opzioni includono:
- Fototerapia UVB a banda stretta: Considerata una delle terapie più efficaci, riproduce artificialmente la luce solare per stimolare la pigmentazione.
- PUVA (Psoralene + UVA): Una terapia combinata che associa farmaci fotosensibilizzanti (psoraleni) alla somministrazione di raggi UVA. Sebbene efficace, presenta un rischio maggiore di effetti collaterali, come scottature, e potenziali rischi a lungo termine.
Nuovi Approcci Terapeutici: Farmaci Sistemici e Inibitori JAK
Le prospettive future per il trattamento della vitiligine sono sempre più promettenti, grazie alle attuali sperimentazioni cliniche sui farmaci sistemici.
- Inibitori delle Janus Chinasi (JAK-inibitori): Recentemente, sono stati sviluppati nuovi farmaci noti come JAK-inibitori. Il Ruxolitinib topico è un inibitore selettivo JAK1/JAK2 in crema, approvato per il trattamento della vitiligine non segmentale in pazienti di età superiore ai 12 anni, con localizzazione al volto e un coinvolgimento cutaneo inferiore al 10% della superficie corporea. Studi scientifici hanno mostrato una significativa ripigmentazione in una percentuale crescente di pazienti. La ricerca continua per comprenderne meglio i meccanismi e sviluppare terapie efficaci.
- Farmaci Sistemici e Anticorpi Monoclonali: Numerosi studi si stanno concentrando sull'efficacia di specifici inibitori delle Janus chinasi (JAK) e di anticorpi monoclonali. Questi trattamenti mirano a modulare la risposta immunitaria del corpo, riducendo l'aggressione dei melanociti.
Altre Strategie e Considerazioni
- Chirurgia di trapianto di melanociti e innesti cutanei: In casi selezionati, procedure chirurgiche che prevedono il trapianto di melanociti o innesti di pelle possono essere considerate.
- Protezione solare: Data la maggiore suscettibilità della pelle depigmentata alle scottature solari, l'uso di creme con alto fattore di protezione è fondamentale.
- Uso di cosmetici: Il trucco correttivo può essere utilizzato per mascherare le macchie e migliorare l'aspetto estetico.
- Sostegno psicologico: Il supporto psicologico è cruciale per affrontare l'impatto emotivo e sociale della vitiligine.
- Stile di vita sano: Evitare squilibri alimentari, assumere molta frutta e verdura ricca di antiossidanti e mantenere uno stile di vita sano possono contribuire al benessere generale.
- Integratori: Integratori contenenti rame, nicotinammide, L-Fenilalanina, L-Tirosina e altri nutrienti sono talvolta utilizzati per favorire la pigmentazione e combattere lo stress ossidativo, sebbene la loro efficacia debba essere valutata caso per caso.
La Vitiligine nella Storia e nella Cultura
La vitiligine è una condizione nota fin dall’antichità. È citata in testi sacri indiani di oltre duemila anni fa e sono presenti riferimenti in documenti storici risalenti al II secolo a.C., come quello che descrive il volto di Lucio Cornelio Silla come “mora aspersa di farina”. La sua presenza è stata documentata in diverse culture nel corso dei secoli. Un esempio noto nella cultura contemporanea è quello del cantante Michael Jackson, la cui pelle ha subito cambiamenti nel corso della sua carriera, in parte attribuiti alla vitiligine, una condizione con cui ha convissuto per gran parte della sua vita. La sua esperienza, sebbene spesso oggetto di speculazioni, evidenzia come la vitiligine possa influenzare la vita di figure pubbliche e l'importanza della ricerca di soluzioni.
La prima crema specifica per il trattamento della vitiligine è stata ufficialmente registrata in Europa, segnando un significativo passo avanti nello sviluppo di terapie mirate. La ricerca continua a progredire, aprendo la strada a nuovi approcci terapeutici che potrebbero rivoluzionare il trattamento della vitiligine nei prossimi anni, offrendo soluzioni sempre più avanzate e personalizzate ai pazienti.
“La scelta è nelle tue mani” per saperne di più sulla vitiligine
tags: #vitiligel #biozil #per #vitiligine