L'eczema, una condizione infiammatoria cronica della pelle, rappresenta una sfida significativa per milioni di persone in tutto il mondo. Caratterizzato da una complessa interazione di fattori genetici, immunologici, una barriera epidermica compromessa e influenze ambientali, l'eczema si manifesta con una vasta gamma di sintomi che possono variare da lievi irritazioni a forme debilitanti. Comprendere le diverse tipologie di eczema, le loro cause sottostanti e le manifestazioni cliniche è fondamentale per una gestione efficace e per migliorare la qualità della vita dei pazienti.
Le Molteplici Facce dell'Eczema: Una Panoramica
L'eczema, comunemente noto come dermatite eczematosa, è un termine generico che abbraccia diverse condizioni cutanee infiammatorie. Tra le forme più diffuse si annoverano la dermatite atopica, la dermatite da contatto (irritativa e allergica), l'eczema seborroico e l'eczema asteatosico. Ognuna di queste tipologie presenta caratteristiche distintive che richiedono un approccio diagnostico e terapeutico mirato.
La dermatite atopica, la forma più comune, è spesso associata ad altre condizioni allergiche come l'asma e la rinocongiuntivite allergica, configurando la cosiddetta "atopia" o "diatesi atopica". Questa condizione tende a manifestarsi precocemente, spesso entro i primi mesi di vita, ma può persistere o esordire anche in età adulta. La sua eziologia complessa coinvolge una predisposizione genetica, una disfunzione del sistema immunitario e una barriera epidermica alterata.
La dermatite da contatto si sviluppa a seguito dell'esposizione della pelle a sostanze irritanti o allergeni. Si distingue in:
- Dermatite da contatto irritante: causata da agenti che danneggiano direttamente la pelle, come detergenti aggressivi, solventi o profumi. I sintomi tendono a regredire una volta cessata l'esposizione.
- Dermatite da contatto allergica: una reazione di ipersensibilità ritardata (di tipo IV) a specifiche sostanze come nichel, lattice, conservanti o cosmetici. Questa forma è caratterizzata da un prurito più intenso e i sintomi possono manifestarsi con un certo ritardo.
L'eczema seborroico colpisce principalmente il cuoio capelluto e il viso, causando desquamazione, arrossamento e talvolta prurito. La "crosta lattea" nei neonati è una sua manifestazione. Le cause precise rimangono ignote, ma si ipotizza un ruolo di lieviti e fattori genetici.
L'eczema asteatosico, noto anche come eczema xerotico, è caratterizzato da pelle secca, indurita e talvolta pruriginosa, spesso associato all'invecchiamento o a condizioni ambientali sfavorevoli.
Ipersensibilità di Tipo I e la Marcia Atopica: Un Legame Complesso
L'eczema atopico è strettamente correlato alle reazioni di ipersensibilità di tipo I, mediate dalle immunoglobuline E (IgE). Queste reazioni sono tipiche delle allergie acute, come l'asma allergica, la rinocongiuntivite e l'orticaria. Nei pazienti con diatesi atopica, la dermatite atopica spesso precede lo sviluppo di altre condizioni allergiche come la rinocongiuntivite allergica e l'asma. Questa sequenza temporale è definita "marcia atopica" e si ritiene che il difetto della barriera cutanea sia il deficit primario in queste condizioni.
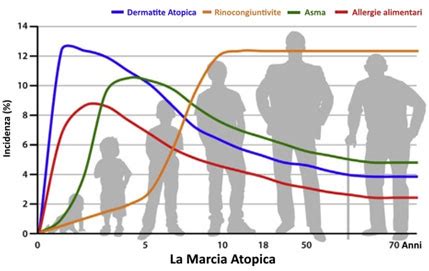
La mutazione del gene che codifica per la proteina filaggrina gioca un ruolo cruciale nella patogenesi della dermatite atopica. La filaggrina è essenziale per la costruzione della barriera igroscopica dello strato corneo. Mutazioni in questo gene aumentano il rischio di sviluppare dermatite atopica più grave e livelli elevati di IgE, predisponendo anche ad allergie alimentari e asma. Questo difetto epidermico spiega la xerosi (pelle secca) e la maggiore suscettibilità all'irritazione cutanea.
Fattori Scatenanti e Ambientali: Amplificatori dell'Infiammazione
Diversi fattori ambientali possono agire come scatenanti o aggravare i sintomi dell'eczema. Tra questi si includono:
- Igiene e "Ipotesi dell'Igiene": Sebbene l'igiene sia fondamentale per la salute, un'eccessiva esposizione a regimi igienici rigorosi fin dalla prima infanzia potrebbe, paradossalmente, aumentare il rischio di sviluppare disturbi atopici. L'ipotesi dell'igiene suggerisce che una ridotta esposizione a agenti infettivi possa portare a un aumento dell'autoimmunità e allo sviluppo di allergie.
- Contatto con Sostanze Irritanti o Allergeniche: Saponi aggressivi, detergenti, profumi, tessuti ruvidi (come la lana), sudorazione eccessiva e persino l'acqua calda possono irritare la pelle e peggiorare i sintomi.
- Stress Emotivo: Lo stress è un noto fattore in grado di esacerbare il prurito e le lesioni cutanee.
- Colonizzazione Batterica: La pelle dei pazienti con eczema è spesso colonizzata da Staphylococcus aureus, che può contribuire all'infiammazione e aumentare il rischio di infezioni secondarie.
- Cambiamenti Climatici: L'aria secca e fredda può peggiorare la secchezza cutanea e i sintomi dell'eczema atopico.

Sintomatologia: Un Quadro Clinico Vario
I sintomi dell'eczema variano notevolmente a seconda del tipo, della gravità e dell'età del paziente. Tuttavia, alcuni segni sono comuni a molte forme:
- Prurito Intenso: Questo è spesso il sintomo primario, talvolta precedendo la comparsa delle lesioni cutanee. Il grattamento, sebbene istintivo, può peggiorare l'infiammazione e creare un circolo vizioso prurito-grattamento.
- Eritema: Arrossamento della pelle, che può variare da lieve a intenso. Nei pazienti con carnagione scura, l'eritema può essere meno evidente.
- Secchezza e Desquamazione: La pelle appare secca, screpolata e può presentare scaglie.
- Lesioni Cutanee: Possono manifestarsi come chiazze rosse, ispessite, squamose o placche. Nella fase acuta, le lesioni possono erodersi e trasudare. Nella fase cronica, lo sfregamento e il grattamento portano alla lichenificazione, un ispessimento della pelle con accentuazione della trama cutanea.
- Vescicole: In alcune forme, come l'eczema disidrotico o la dermatite da contatto allergica, possono comparire piccole vescicole piene di liquido.
La distribuzione delle lesioni è spesso specifica per l'età:
- Nei neonati: il viso, il cuoio capelluto, il collo, le palpebre e le superfici estensorie degli arti.
- Nei bambini più grandi e negli adulti: le superfici flessorie come il collo, le fosse antecubitali (pieghe del gomito) e poplitee (dietro il ginocchio).
Manifestazioni Dermatologiche Associate all'Atopia
I pazienti con dermatite atopica presentano spesso altre caratteristiche cutanee legate all'atopia, tra cui:
- Xerosi: Pelle eccessivamente secca.
- Ittiosi/Iperlinearità Palmare: Linee cutanee più prominenti sui palmi delle mani.
- Cheratosi Pilare: Piccoli rilievi ruvidi alla base dei peli.
- Pieghe di Dennie-Morgan: Una piega cutanea aggiuntiva sotto l'occhio.
- Segno di Hertoghe: Assottigliamento della parte laterale delle sopracciglia.
- Intolleranza alla Lana: Irritazione e prurito provocati dal contatto con la lana.
- Dermografismo Bianco: Sbiancamento della pelle in risposta al grattamento.
- Aumento della Perdita di Acqua Transepidermica: Maggiore perdita di idratazione dalla pelle.
Dermatite atopica: cosa è, come si presenta, quali sono i sintomi
Complicanze: Un Rischio da Non Sottovalutare
Il grattamento cronico e la compromissione della barriera cutanea rendono i pazienti con eczema particolarmente suscettibili a diverse complicanze:
- Infezioni Batteriche Secondarie: Soprattutto da Staphylococcus aureus e Streptococcus, che possono manifestarsi come impetigine o cellulite.
- Eczema Erpetico: Un'infezione cutanea grave e diffusa da virus herpes simplex (HSV), che può essere potenzialmente fatale. Nei pazienti atopici, questo virus può diffondersi rapidamente e causare lesioni estese, febbre alta e adenopatia. L'interessamento oculare può portare a cheratite erpetica.
- Eczema Vaccinico: Una complicanza simile dovuta alla vaccinazione contro il vaiolo, che controindica tale vaccinazione nei soggetti atopici.
- Infezioni Virali: Maggiore suscettibilità a verruche comuni e mollusco contagioso.
- Dermatite da Contatto Allergica: L'uso frequente di prodotti topici espone a numerosi potenziali allergeni, complicando il trattamento dell'eczema di base. Allergie al nichel sono particolarmente comuni.
- Eritrodermia: Un'infiammazione generalizzata che copre oltre il 70% della superficie corporea, rara ma grave.
Diagnosi: Un Processo Clinico
La diagnosi di eczema è principalmente clinica e si basa su un'accurata anamnesi e sull'esame obiettivo. Fattori chiave nell'anamnesi includono la presenza di asma, rinocongiuntivite allergica (personale o familiare), l'età di insorgenza e la distribuzione delle lesioni.
La diagnosi differenziale è importante per escludere altre condizioni cutanee con sintomi simili, quali:
- Dermatite seborroica
- Psoriasi
- Dermatite nummulare
- Scabbia
- Linfoma cutaneo a cellule T
- Dermatosi da fotosensibilità
- Malattie da immunodeficienza
Sebbene non esista un test di laboratorio definitivo per la diagnosi di eczema atopico, i test per le allergie di tipo I (come prick test o dosaggio delle IgE specifiche) possono aiutare a confermare una diatesi atopica. Le colture per S. aureus possono essere utili in caso di sospetta sovrainfezione batterica.
Trattamento: Un Approccio Multidisciplinare
Il trattamento dell'eczema mira a controllare i processi fisiopatologici sottostanti, alleviare i sintomi e prevenire le complicanze. Un piano terapeutico efficace solitamente include:
Terapia di Supporto:
- Cura della Pelle Adeguata: Bagni tiepidi e brevi con detergenti delicati, seguiti da un'accurata idratazione con creme emollienti e unguenti, specialmente dopo il lavaggio. L'uso di prodotti contenenti ceramidi è particolarmente benefico per ripristinare la barriera cutanea.
- Evitamento dei Fattori Scatenanti: Identificare ed evitare sostanze irritanti, allergeni, stress e altri fattori che peggiorano la condizione.
- Controllo del Grattamento: Strategie per ridurre il prurito e prevenire il grattamento cronico, come mantenere le unghie corte e utilizzare indumenti morbidi.
Trattamento Farmacologico:
- Corticosteroidi Topici: Farmaci antinfiammatori applicati direttamente sulla pelle, disponibili in varie potenze per gestire l'infiammazione e il prurito.
- Inibitori Topici della Calcineurina: Alternative ai corticosteroidi, utili per il trattamento a lungo termine e in aree sensibili.
- Crisaborolo Topico: Un inibitore della fosfodiesterasi 4.
- Inibitori Topici delle Janus Chinasi (JAK): Nuove terapie mirate per ridurre l'infiammazione.
- Antipruriginosi: Antistaminici orali possono essere prescritti per alleviare il prurito, specialmente durante la notte.
- Antibiotici Topici o Sistemici: Per trattare le infezioni batteriche secondarie.
- Immunosoppressori Sistemici: Per forme di eczema da moderato a grave e refrattarie, come ciclosporina, metotrexato o azatioprina.
- Fototerapia: L'esposizione controllata alla luce ultravioletta (UVB a banda stretta) può aiutare a ridurre l'infiammazione.
La Sfida della Diagnosi Differenziale: Eczema da Contatto vs. Dermatite Atopica
È cruciale distinguere tra le diverse forme di eczema, in particolare tra la dermatite atopica e la dermatite da contatto allergica. Mentre la dermatite atopica è legata a una predisposizione genetica e a una risposta immunitaria intrinseca, la dermatite da contatto è scatenata dall'esposizione a specifici agenti esterni.
La dermatite da contatto allergica, una reazione di tipo IV, si sviluppa dopo un contatto ripetuto con un allergene, portando a una sensibilizzazione immunologica. I sintomi, come arrossamento, gonfiore, prurito e vescicole, compaiono tipicamente 12-72 ore dopo l'esposizione e sono solitamente limitati all'area di contatto, sebbene possano diffondersi in casi più gravi.
La diagnosi di dermatite da contatto allergica si avvale di patch test, in cui piccoli cerotti contenenti potenziali allergeni vengono applicati sulla schiena del paziente per osservare eventuali reazioni cutanee ritardate. Al contrario, i prick test sono più utili per diagnosticare le allergie di tipo I, come quelle associate alla dermatite atopica.
La gestione dell'eczema da contatto si basa sull'identificazione e l'evitamento dell'allergene scatenante, unitamente all'uso di corticosteroidi topici per controllare l'infiammazione. La prevenzione implica la lettura attenta delle etichette dei prodotti, l'uso di indumenti protettivi e una buona cura della pelle per rafforzare la barriera cutanea.
In conclusione, l'eczema è una condizione complessa con molteplici sfaccettature. Una comprensione approfondita delle sue cause, dei meccanismi fisiopatologici e delle diverse presentazioni cliniche è essenziale per fornire ai pazienti le cure più appropriate e migliorare significativamente la loro qualità di vita. La ricerca continua a svelare nuove prospettive sulla patogenesi dell'eczema, aprendo la strada a terapie sempre più mirate ed efficaci.
tags: #eczema #ipersensibilita #di #tipo #i