La psoriasi è una condizione cutanea cronica e infiammatoria che può colpire potenzialmente qualsiasi area del corpo, incluso il viso. Quando la malattia si manifesta su zone così visibili e critiche come il volto, le conseguenze vanno oltre il disagio fisico, incidendo profondamente sull'aspetto psicologico e sulla qualità della vita dell'individuo. È scientificamente provato che lo stress psicologico generato dalla psoriasi possa ulteriormente peggiorare il decorso della malattia, creando un circolo vizioso. In molti casi, un supporto psicologico professionale può rivelarsi estremamente utile, poiché i pazienti affetti da psoriasi facciale tendono spesso a isolarsi per timore del giudizio altrui, contribuendo a un peggioramento della loro autostima e del benessere generale. Questo aspetto è particolarmente rilevante nei bambini e negli adolescenti, che attraversano fasi di vita delicate e per i quali la malattia può manifestarsi già in giovane età.
Comprendere la Psoriasi: Una Malattia Autoimmune Cronica
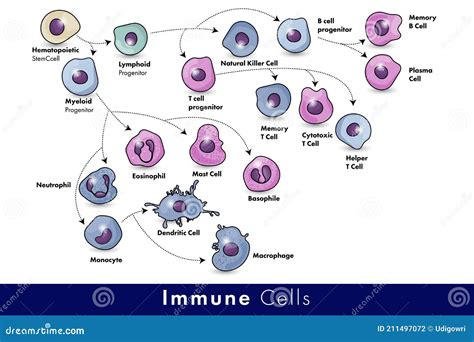
La psoriasi è definita come una malattia infiammatoria cronica della pelle. Il termine "cronica" indica che può persistere per lunghi periodi, talvolta per tutta la vita, alternando fasi di riacutizzazione (esacerbazioni) a periodi di remissione (sintomi lievi o assenti). "Infiammatoria" si riferisce all'attivazione eccessiva del sistema immunitario. Alla base della psoriasi vi è un'anomalia nel sistema immunitario, in particolare dei linfociti T, che innesca un'infiammazione cronica. Questa infiammazione accelera drasticamente il processo di rinnovamento cellulare della pelle. Normalmente, i cheratinociti (le cellule morte presenti sulla superficie cutanea) impiegano circa 28 giorni per migrare dallo strato basale dell'epidermide fino allo strato corneo. Nella psoriasi, questo processo è talmente accelerato che le cellule raggiungono la superficie in soli 3-4 giorni. Questo rapido ricambio cellulare porta alla formazione di placche ispessite, rosse e ricoperte da squame biancastre.
La psoriasi è una malattia autoimmune, il che significa che il sistema immunitario attacca erroneamente i tessuti sani del corpo. Nel caso della psoriasi, l'attacco è diretto contro le cellule della pelle. È importante sottolineare che la psoriasi non è una malattia contagiosa; non si trasmette attraverso il contatto fisico e non è legata a scarsa igiene.
Le Diverse Forme di Psoriasi
Esistono diversi sottotipi di psoriasi, ciascuno con caratteristiche specifiche:
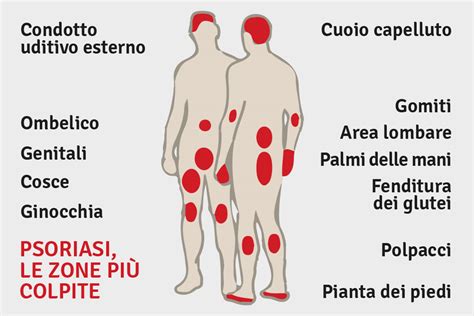
- Psoriasi a placche (o volgare): È la forma più comune, rappresentando circa l'80% dei casi. Si manifesta con chiazze rosse, ben definite, leggermente rialzate e coperte da squame bianco-argentate. Queste placche si trovano tipicamente su gomiti, ginocchia, cuoio capelluto e bassa schiena, ma possono apparire ovunque.
- Psoriasi guttata: Caratterizzata da piccole lesioni a forma di goccia ("gutta" in latino significa goccia), di colore rosso o rosato, disseminate sul corpo, specialmente sul tronco. Spesso insorge dopo un'infezione streptococcica, in particolare la tonsillite, ed è più frequente nei giovani.
- Psoriasi inversa (o delle pieghe): Si sviluppa nelle pieghe cutanee (ascelle, inguine, sotto i seni, zona genitale). Le lesioni appaiono come chiazze rosso brillante, lisce e lucide, prive della tipica desquamazione, e possono essere pruriginose. È più comune in persone in sovrappeso o diabetiche.
- Psoriasi pustolosa: Caratterizzata dalla presenza di pustole bianche piene di pus (non infettive). Può essere localizzata (ad esempio, sulle mani e sui piedi, detta psoriasi pustolosa palmo-plantare) o generalizzata, una forma grave che può associarsi a febbre e malessere.
- Psoriasi eritrodermica: Una forma rara e grave che colpisce la maggior parte della superficie corporea. La pelle appare diffusa eritematosa e desquamante, compromettendo la funzione di barriera della cute e aumentando il rischio di perdita di liquidi e calore.
Altre localizzazioni specifiche includono la psoriasi del cuoio capelluto, la psoriasi ungueale (onicopsoriasi), che provoca depressioni puntiformi ("pitting"), striature o ispessimento delle unghie, e la psoriasi palmare e plantare, che causa eritema, squame, ispessimenti e fissurazioni dolorose.
Psoriasi del Viso: Manifestazioni Specifiche
Quando la psoriasi colpisce il viso, le zone più comunemente interessate sono:
- La fronte, in particolare verso l'attaccatura dei capelli.
- Le orecchie e l'area circostante.
- Le guance.
- Le sopracciglia.
- L'area tra il naso e il labbro superiore.
- Le palpebre e la zona perioculare.
Spesso, chi soffre di psoriasi facciale presenta contemporaneamente anche psoriasi del cuoio capelluto. La pelle del viso è più sottile e delicata rispetto ad altre parti del corpo, il che può rendere le manifestazioni psoriasiche particolarmente fastidiose. La pelle può diventare molto secca, arrossarsi facilmente e dare una sensazione di tensione. Anche le labbra possono essere interessate, con la comparsa di squame bianche e argentee su pelle arrossata.
Cause e Fattori Scatenanti della Psoriasi
La psoriasi è una patologia multifattoriale, risultante dall'interazione complessa tra predisposizione genetica e fattori ambientali.
- Predisposizione Genetica: Studi su gemelli hanno confermato una forte componente ereditaria. Se un familiare stretto soffre di psoriasi, la probabilità di svilupparla aumenta, sebbene il solo fattore genetico non sia sufficiente. Si stima che circa il 30% delle persone con psoriasi abbia familiari affetti. La psoriasi è considerata una malattia a predisposizione plurigenica, influenzata da informazioni presenti su più geni.
- Fattori Ambientali e Scatenanti: Diversi elementi possono innescare o peggiorare la psoriasi in soggetti predisposti:
- Stress: Sia lo stress fisico che quello psicologico sono potenti fattori scatenanti. Eventi traumatici, lutti, ansia o tensione emotiva possono portare all'insorgenza o all'aggravamento della malattia, spesso entro sei mesi dall'evento stressante.
- Infezioni: In particolare, le infezioni da streptococco (come la faringotonsillite) sono fortemente associate alla psoriasi guttata e possono aggravare altre forme. Si ipotizza una somiglianza tra molecole della pelle e proteine dello streptococco, che innescherebbe una risposta immunitaria anomala. Anche infezioni virali, come quelle da herpes virus, possono giocare un ruolo.
- Traumi Fisici: Lesioni accidentali, ferite chirurgiche, urti o contusioni possono scatenare la psoriasi in aree precedentemente sane, un fenomeno noto come "fenomeno di Koebner" o isomorfismo reattivo. Questo può accadere anche a distanza di tempo e anche dopo traumi minimi.
- Farmaci: Alcuni medicinali possono peggiorare la psoriasi o indurne l'insorgenza. Tra questi figurano i betabloccanti, i FANS (come l'ibuprofene), il litio, gli antimalarici e alcuni farmaci per la pressione alta. La sospensione improvvisa di alcuni farmaci per la psoriasi può portare a una ricomparsa dei sintomi.
- Clima: Il clima freddo e secco può accentuare la secchezza cutanea e la desquamazione. Al contrario, una moderata esposizione al sole e all'umidità può alleviare i sintomi. Tuttavia, scottature solari o un'eccessiva esposizione ai raggi UV possono peggiorare la condizione.
- Alcol e Fumo: Queste abitudini sono considerate fattori aggravanti e dovrebbero essere evitate.
- Cambiamenti Ormonali: Possono influenzare l'andamento della malattia in alcuni individui.
- Dieta: Sebbene non sia una causa diretta, una dieta ricca di nutrienti può svolgere un ruolo protettivo, specialmente in presenza di infiammazioni.
Diagnosi e Gestione della Psoriasi Facciale
La diagnosi della psoriasi si basa principalmente sull'esame clinico delle lesioni cutanee e sulla loro distribuzione. Un consulto dermatologico è fondamentale, soprattutto quando la malattia colpisce il viso, data la sensibilità della pelle in quest'area. È importante che il paziente parli apertamente con il medico non solo dei sintomi fisici, ma anche dell'impatto psicologico della psoriasi facciale. La pelle del volto è strettamente legata all'identità e all'autostima, e le manifestazioni della psoriasi possono generare imbarazzo, paura del giudizio e tendenza all'isolamento.
Igiene e Cura del Viso
Mantenere una corretta igiene del viso è essenziale, anche quando le lesioni sono dolorose o fastidiose.
- Detersione: Utilizzare detergenti specifici per pelli delicate, privi di sapone e con un pH fisiologico (circa 5.5), che rispettino il naturale equilibrio idrolipidico della pelle. È consigliabile scegliere i prodotti più adatti con il consiglio del dermatologo. Evitare saponi aggressivi che possono seccare la pelle.
- Asciugatura: Tamponare delicatamente il viso con un asciugamano morbido in cotone, evitando di strofinare.
- Idratazione: Applicare creme idratanti, preferibilmente senza coloranti e additivi, una o più volte al giorno. Prodotti contenenti urea, fattori di idratazione naturale (NMF) o ceramidi possono aiutare a ripristinare la barriera cutanea, aumentare l'idratazione e ridurre la desquamazione. L'urea, in particolare, possiede una lieve azione cheratolitica che contribuisce a eliminare le squame.
- Trattamenti Lenitivi: Compresse imbevute di acqua termale o siero fisiologico possono offrire un sollievo immediato dal prurito e dalla sensazione di calore.
Terapie per la Psoriasi Facciale
Le strategie terapeutiche per la psoriasi facciale sono simili a quelle utilizzate per altre localizzazioni, ma richiedono particolare attenzione per la sensibilità della pelle del viso:
- Terapie Topiche: Creme, lozioni, unguenti e schiume contenenti:
- Corticosteroidi: Efficaci per ridurre infiammazione e prurito. Per il viso, si utilizzano solitamente corticosteroidi a potenza moderata, per periodi limitati, al fine di minimizzare gli effetti collaterali come l'assottigliamento della pelle o la teleangectasia.
- Analoghi della Vitamina D: (es. calcipotriolo, calcitriolo) Regolano il ciclo di rinnovamento cellulare e hanno proprietà antinfiammatorie. Sono spesso ben tollerati sul viso.
- Inibitori della Calcineurina: (es. tacrolimus, pimecrolimus) Sono indicati per le zone sensibili come il viso e le pieghe cutanee, poiché non causano assottigliamento della pelle.
- Agenti Cheratolitici: (es. acido salicilico) Aiutano a rimuovere le squame e a rendere la pelle più morbida, facilitando l'assorbimento di altri trattamenti.
- Fototerapia: L'esposizione controllata a raggi UVB a banda stretta o UVA può rallentare la produzione di cellule cutanee e ridurre l'infiammazione. Può essere eseguita in centri specializzati.
- Terapie Sistemiche: Nei casi più gravi o refrattari ai trattamenti topici, il medico può prescrivere farmaci per via orale o iniettabile.
- Terapie Biologiche: Farmaci innovativi, somministrati tramite iniezione o infusione, che bloccano molecole specifiche coinvolte nel processo infiammatorio. Sono riservati alle forme più severe di psoriasi e richiedono un attento monitoraggio medico.
È fondamentale evitare il "fai da te" e affidarsi sempre al consiglio del dermatologo per la scelta dei trattamenti e dei prodotti per l'igiene e la cura della pelle.
Farmaci biologici per la psoriasi: cosa sono, come funzionano, a chi sono indicati | Derma-Point
Protezione dalle Temperature Esterne e Rasatura
- Freddo e Vento: D'inverno, il freddo e il vento possono aggravare la secchezza e l'irritazione della pelle del viso e delle labbra. È importante applicare creme idratanti regolarmente, anche prima di uscire.
- Calore e Sole: D'estate, calore e luce solare diretta possono accentuare l'infiammazione. È essenziale utilizzare protezioni solari adeguate, scelte in accordo con il dermatologo, e evitare l'esposizione solare nelle ore più calde.
- Rasatura: La rasatura rappresenta un trauma per la pelle. Per gli uomini affetti da psoriasi facciale, è consigliabile preferire il rasoio elettrico, meno aggressivo, rispetto a quello manuale. Dopo la rasatura, è importante applicare creme emollienti e evitare dopobarba alcolici o aggressivi.
Psoriasi Facciale e Make-up
Il trucco può essere utilizzato per migliorare l'aspetto della pelle e mascherare le lesioni, ma è cruciale scegliere prodotti adeguati:
- Prodotti Consigliati: Preferire cosmetici delicati, ipoallergenici, privi di ingredienti potenzialmente irritanti, additivi come glitter, e possibilmente idratanti. I cosmetici liquidi sono spesso meglio tollerati rispetto a quelli in polvere o solidi.
- Applicazione: Eseguire sempre dopo un'accurata detersione con prodotti delicati. Evitare scrub o esfolianti abrasivi. Non applicare trucco su ferite aperte.
- Correttori: L'uso di correttori specifici, come quelli verdi, può aiutare a neutralizzare gli arrossamenti tipici della psoriasi.
- Consiglio Medico: Chiedere sempre consiglio al dermatologo sui prodotti cosmetici più adatti.
Implicazioni Psicologiche e Supporto
La psoriasi, specialmente quando visibile sul viso, può avere un impatto significativo sull'autostima, sulle relazioni sociali e sulla percezione di sé. La paura del giudizio e lo stigma associato alla malattia possono portare all'isolamento. È fondamentale che i pazienti si sentano supportati e incoraggiati a parlare apertamente delle loro preoccupazioni con il dermatologo, che può indirizzarli verso un supporto psicologico se necessario. Riconoscere l'impatto emotivo della psoriasi è il primo passo per gestirla efficacemente, sia dal punto di vista clinico che psicologico.

La psoriasi è una condizione complessa che richiede un approccio personalizzato e multidisciplinare. Sebbene non esista una cura definitiva, una gestione attenta, che combini terapie mediche, corrette abitudini di igiene e cura della pelle, e un adeguato supporto psicologico, può migliorare significativamente la qualità della vita dei pazienti.